Сахарный диабет — опасное и серьезное заболевание, которое развивается по причине недостатка гормона инсулина. Заболевание группового характера и делится на несколько периодов. Предотвратить его проще всего в самом начале, нежели тогда, когда болезнь вступила в полную силу.
Симптомы сахарного диабета
Начальную стадию сахарного диабета можно распознать по внешним и внутренним признакам, надо просто всегда прислушиваться к своему организму. Это делает далеко не каждый, поэтому велика вероятность того, что следующие симптомы пропускаются:
- повышение аппетита;
- снижение веса;
- потеря волос (у мужчин);
- зуд в наружных половых органах (женщины);
- зуд в дистальном отделе нижних конечностей;
- постоянная жажда;
- утомляемость, сонливость, потеря тяги к труду на физическом уровне;
- многократные мочеиспускания бесцветного характера;
- нервозность;
- сбой иммунной системы.
Очень часто первые признаки заболевания перекликаются с какими-либо другими, происходит ложное диагностирование диабета. Или, наоборот, человеку кажется, что все вышеперечисленное — норма. И в том, и в другом случае можно сильно опоздать с выводами, поэтому лучше всего своевременно обратиться к врачу эндокринологу и сдать анализы.
Лечение сахарного диабета
Самое первая помощь, которую в состоянии оказать себе человек самостоятельно – это соблюдение диеты. Следует расписать меню по часам и придерживаться строго соблюдения. Правильно питание сбалансирует уровень глюкозы в крови и позволит избежать серьезного лечения препаратами.
Прежде всего, надо составить меню и озвучить основные правила питания.
При сахарном диабете начальной стадии важно соблюдение диеты и категорически запрещается:
- пить спиртосодержащие напитки;
- курить;
- жареное;
- острое;
- консервированное (фабричное и магазинное);
- соленое;
- копченое.
Диету обычно составляют на 7 дней, затем ее меняют. Это делается для того, чтобы меню было максимально разнообразным, обогащенным витаминами и минералами. Такой подход поможет вылечить заболевшего.
Рекомендуемые продукты
Мясо, лучше всего выбирать молодое, нежирных сортов:
- курица, но, ни в коем случае не бройлерная;
- телятина;
- ягненок;
- обезжиренная свинина.
Овощи:
- томаты;
- огурцы;
- капуста (белокочанная, цветная);
- кабачок;
- перец болгарский;
- бобовые культуры.
Диета исключает: картофель и баклажаны.
Фрукты:
- яблоки;
- груши;
- апельсины;
- лимоны;
- грейпфруты;
- сухофрукты (но в небольшом количестве, без сахарной глазури, не экзотические).
Ягоды:
- смородина, красная;
- клюква;
- малина;
- крыжовник;
- черника.
С осторожностью употреблять вишню, клубнику, арбуз. Исключить из рациона питания черешню, дыню, экзотические фрукты.
Питье:
- питьевая вода;
- морс на ягодах;
- компот (домашнего приготовления);
- зеленый чай;
- чай;
- минералка;
- кефир;
- ряженка;
- цикорий (порошок);
Крупы:
- бурый рис;
- гречневая крупа;
- геркулес;
- перловка;
- овес;
- пшено.
При сахарном диабете такой формы можно употреблять в пищу творог, яйца, но без желтков. В качестве заправки для овощных или фруктовых салатов в диету допускается: оливковое, льняное масло, йогурт без красителей и сиропа.
Меню
В таблице предлагаются на выбор одно из блюд, которые можно готовить на обед.
| Наименование | Продукты |
| Завтрак | Омлет из белков, творог, каша из указанных круп, свежий горошек; |
| Первый полдник |
Фруктовый салат с йогуртом, Сухофрукты; |
| Обед | Первое: Овощной суп, грибной суп, фасолевый суп без мяса (1 раз в неделю), щи на бульоне из свежей капусты; Второе: Отварная рыба или мясо, тефтели, голубцы (рис бурый, мясо нежирных сортов), запеканка из мяса и овощей; Гарнир в виде допустимых круп или запеченных овощей, отварные или сырые овощи, салаты из овощей с оливковым маслом; |
| Второй полдник |
Кефир;
|
| Ужин | Паровые куриные тефтели, паровые котлеты без соли и перца; отварное мясо или рыба, жаркое на пару, овощное рагу, овощная запеканка; Овощи в любом виде; |
| Перед сном | Фрукты;
|
Советы
Также можно перекусывать небольшим кусочком сыра нежирных сортов, пить дозволенные напитки, кушать яблоки в случае голода. Пищу, при наличии сахарного диабета, готовить в духовке или на пару.
Питание должно быть дробным, лучше кушать много раз в день, чем сразу поглощать пищу в большом количестве.
Диета в граммах:
| Суп | 160-180 гр. |
| Каша | 130 гр. |
| Творог | 80 гр. |
| Омлет | 80 гр. |
| Мясо | 90-120 гр. |
| Голубцы | 130 гр. |
| Запеканка (овощи) | 130 гр. |
| Тефтели | 130 гр. |
| Гарнир | 130 гр. |
| Салат овощной | 110 гр. |
| Фруктовый салат | 100 гр. |
| Фрукты однократно | 50 гр. |
| Кисломолочное | 80-120 мл. |
| Напиток | 130 мл. |
| Хлеб | 30 гр. |
| Сыр | 40-50 гр. |
Запрещенные продукты
В список запрещенных продуктов водят:
- сахар;
- питание быстрого приготовления, в которое добавлены трансгенные жиры;
- шипучки, газированные напитки со сладким сиропом, квас;
- чипсы и сухарики;
Раньше в питание диабетиков с позволения врачей входил мед. Сегодня его употреблять нельзя. Причина в том, что в мед стали добавлять много сахара. Это происходит непосредственно во время кормления пчел.
Правильное питание – это первый шаг к выздоровлению. Заболевание может быть не только задержано в развитии, но и вовсе ликвидировано.
Назначение медикаментозного лечения при сахарном диабете такой формы можно получить только в медицинских учреждениях от высококвалифицированных специалистов. В ранний период болезни обычно хватает грамотно составленного питания и режима дня для нормальной жизнедеятельности организма.
При заболевании следует:
- хорошо высыпаться;
- отдыхать;
- гулять на свежем воздухе;
- дышать морским воздухом;
- заниматься гимнастикой, ЛФК.
- стараться как можно меньше нервничать и переживать;
- избегать конфликтных ситуаций;
- избегать тяжелой физической нагрузки;
Нервозное состояние приводит к кожному зуду, иногда «расчесы» бывают сильными и плохо заживают. Надо обязательно следить за этим, подсушивать ранки, содержать их в чистоте. Можно применять специальные средства, но назначать их будет только врач. Чтобы вылечить кожные проблемы, в домашних условиях применяют чистотел.
В случае более серьезных клинических жалоб назначают препараты, понижающие уровень сахара в крови. Норма у здорового человека от 3,2 до 5,6 ммоль/л. У заболевшего уровень будет несколько выше. Главное, чтобы он не превышал 9 ммоль/л.
Причины сахарного диабета
Причинами часто служат:
- генетическая наследственность;
- злоупотребление запретными продуктами;
- избыточный вес;
- последствие вирусной инфекции;
- возраст (обычно это происходит в пубертатный период или после 40 лет);
- беременность;
Народные средства лечения диабета
Можно лечить недуг тем, что дает нам матушка-природа: различные травы, ягоды, овощи и даже специи. К примеру, имбирный чай или корица служат хорошими средствами для понижения сахара. Небольшая горсточка ягод красной смородины, крыжовника или клюквы жизненно необходимы для людей с таким диагнозом.
Также в народной терапии хорошо применяются овощи и овощной сок:
- лук;
- капуста;
- сельдерей;
- чеснок;
Большое внимание при сахарном диабете уделяется фототерапии. Она не поможет вылечить заболевание, но хорошо способствует этому в комплексе с диетой:
Бобовый или гороховый настой. Горсть бобов (можно гороха) мелко порезать вместе с молодой кожурой, залить 50 мл горячей воды, накрыть и поставить в теплое место на ночь. Утром выпить средство натощак.
Листья земляники. На водяной бане запарить траву из расчета не менее 10 листьев на 200 мл воды. Вода выпарится, поэтому ее следует разбавить и принимать за 30 минут до еды, 2 раза в день.
Гречневый отвар. Промыть тщательно колоски молодой гречихи и запарить на водяной бане. Принимать по утрам на голодный желудок.
Сахарный диабет у детей
У детей первичное состояние может быстро прогрессировать в силу особенностей организма. Вылечить же заболевание очень сложно, поэтому родители должны внимательно следить за симптоматикой.
В детском возрасте главные проявления это:
- постоянная жажда;
- сухость в полости рта;
- частые мочеиспускания,
- потливость.
- залысины на затылке (младенцы);
- зуд;
- ослабление иммунной системы;
Лечить в этом возрасте должен только доктор, задача родителей же соблюдать строгую диету, что будет вдвойне сложнее, так как детям тяжело объяснить про вред продуктов. Следить за режимом дня, здоровым сном, частыми прогулками на свежем воздухе, оздоровительной нагрузке.
Для детей будет полезен отвар из перловой крупы.
Нужно хорошо промыть крупу, поставить на ночь, закрыв ее водой на 4 пальца. Варить на медленном огне, после того как вода прокипит с минутку, немного слить. Остывшую воду дать попить ребенку перед едой. Кашу из перловки давать ребенку на завтрак и ужин.
Перловая крупа очень полезна, ее рекомендовано добавлять в меню ежедневно. Также стараться как можно больше кормить ребенка крупам и овощами.
Источник: http://GormonOff.com/zabolevanija/diabet/kak-lechit-sd-v-rannej-stadii
Стадии сахарного диабета: несладкая жизнь миллионов
Сахарный диабет (СД) — это эндокринное заболевание, характеризующееся прогрессирующим поражением некоторых органов (сетчатки глаза, почек, крупных сосудов, нервов). При течении заболевания происходит нарушение углеводного обмена, а также повышение уровня глюкозы в крови.
Сколько стадий проходит СД по мере прогрессирования? Медики выделяют три последовательные стадии развития сахарного диабета. Время перехода от одной степени тяжести к другой отличается у разных пациентов. При строгом соблюдении клинических рекомендаций можно избежать прогрессирования заболевания и остановить его развитие.
Cахарный диабет 1 стадии
По тяжести обменных нарушений сахарный диабет разделяют на три стадии:
- первую (компенсации);
- вторую (субкомпенсации);
- третью (декомпенсации).
Первая стадия самая легкая. Характеризуется она минимальными клиническими проявлениями (легкой жаждой, повышенным аппетитом, учащенным мочеиспусканием, повышенной усталостью). В крови выявляется повышение гликемии натощак до 8-10 ммоль/л. Глюкоза в моче может и не обнаруживаться. При строгом соблюдении диеты уровень глюкозы крови при компенсированном СД можно снизить до возрастной нормы.
Cахарный диабет первого типа в стадии декомпенсации
СД І типа чаще возникает у молодых людей. Он чаще всего определяется неожиданно при развитии острых метаболических осложнений.
Развитие патологической симптоматики при диабете первого типа происходит довольно быстро (за несколько месяцев или лет).
В декомпенсированном периоде у больных наблюдается гибель 80-90% инсулиновых клеток островка Лангерганса, в результате чего они становятся абсолютно зависимыми от внешнего инсулина.
Первая стадия диабета: лечение
Первая стадия СД часто протекает с невыраженными признаками. Основными симптомами этого периода являются:
- сухость во рту;
- ощущение жажды;
- повышенный аппетит;
- частое мочеиспускание;
- слабость.
Если человек обнаруживает у себя первые признаки СД, ему необходимо обратиться к врачу. Своевременная диагностика патологии поможет избежать развития тяжелых осложнений.
Как нужно лечить пациента, если установлена первая стадия СД? Лечение СД зависит от типа и стадии заболевания. При компенсированном диабете первого типа показана инсулинотерапия, а при компенсированном СД второго типа — диета и пероральные сахароснижающие препараты.
Стадии сахарного диабета 2 типа
СД второго типа протекает в трех стадиях: компенсации, суб- и декомпенсации. Наиболее тяжелая 3 стадия — стадия декомпенсации. В этом периоде манифестируют диабетические осложнения. Высокая инсулинорезистентность тканей требует, помимо диеты и пероральных сахароснижающих средств, колоть препараты инсулина.
Сахарный диабет: последняя стадия
Последняя стадия СД — терминальная (глубокой декомпенсации). Сколько живут люди с таким диагнозом? Срок жизни больных зависит от компенсаторных возможностей их организма и от желания пациента бороться за свою жизнь. Чем моложе организм и чем строже сами пациенты будут соблюдать рекомендации врача, тем дольше и качественнее будет их жизнь с декомпенсированным сахарным диабетом.
Сахарный диабет: стадия компенсации
Сохранить здоровье и не допустить появления осложнений могут пациенты с компенсированным СД. В этот период поджелудочная железа еще синтезирует инсулин, поэтому его дефицит не особо ощутим. В период субкомпенсации клетки инсулинового островка поджелудочной железы начинают прогрессивно отмирать, потребность в инсулине извне возрастает.
Качество жизни больного начинает зависеть от внешнего инсулина. Декомпенсированные пациенты становятся полностью зависимыми от инсулина, поскольку их поджелудочная железа перестает его продуцировать.
При какой стадии диабета колят инсулин
Назначение инсулина зависит от типа СД и его тяжести. Так, при диабете первого типа колоть инсулин начинают сразу, как только обнаружили патологию. Это объясняется патогенезом болезни — отсутствием выработки собственного инсулина в поджелудочной железе. Инсулинотерапия при СД первого типа — основа заместительного лечения.
Уколы инсулина при диабете второго типа назначают при декомпенсации, когда диеты и пероральных сахароснижающих препаратов уже становится недостаточно для уменьшения уровня гликемии. Инсулин помогает глюкозе проникнуть внутрь клеток, уменьшая этим ее концентрацию в крови.
Как распознать сахарный диабет на ранней стадии
Как предотвратить СД в начальной стадии? Распознать сахарный диабет в начале болезни несложно.
Если периодически (раз в полгода) проводить анализ крови на сахар, то выявить повышение уровня глюкозы крови удастся с большой долей вероятности.
Чем раньше будет обнаружено нарушение терпимости к глюкозе, тем проще будет скорректировать рацион питания таким образом, чтобы недопускать гликемических скачков.
Можно ли вылечить сахарный диабет? Над этим вопрос уже многие столетия борются медики всего мира. К сожалению, полностью вылечить эту патологию все еще невозможно. Однако, с помощью противодиабетической диеты, адекватной медикаментозной терапии и правильно подобранной дозы инсулина многим диабетикам удается прожить долгую и качественную жизнь, не лишая себя простых человеческих радостей.
Источник: https://1000sovetov.ru/article_nesladkaya-zhizn-stadii-sakharnogo-diabeta
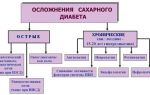
Последствия «сладкой жизни»: осложнения сахарного диабета 2 типа
- Отмечено, что среди диабетиков около 90% больных страдают инсулиннезависимой формой.
- К сожалению, хорошие условия жизни привели к росту больных диабетом 2 типа.
- Калорийное питание и малоподвижный образ жизни способствуют ожирению, нарушается углеводный обмен веществ.
- Повышенный уровень сахара в крови разрушающе действует на сосуды и провоцирует развитие многочисленных осложнений.
Чем страшен сахарный диабет 2 типа?
Диабет 2 типа, в отличие от инсулинозависимого типа, обычно протекает со сглаженными симптомами; его выявляют случайно при очередном рутинном обследовании. Позднее обнаружение заболевания не позволяет купировать его на начальных стадиях и избежать осложнений.
Острые осложнения
Резкие скачки концентрации сахара в крови неблагоприятно сказываются на самочувствии человека и способны вызвать негативные последствия заболевания. В некоторых случаях они могут приводить к коме.
Гипогликемия
- Гипогликемия — состояние, для которого характерно резкое понижение уровня сахара в крови.
- Если не купировать приступ в самом начале, у диабетика может развиться гипогликемическая кома.
- Гипогликемическая кома при сахарном диабете развивается у 50% больных, пребывающих в состоянии гипогликемии, если им не оказана своевременная первая помощь.
Приступ гипогликемии дебютирует стремительно. При первых симптомах поможет выпитый стакан воды с сахаром или сладкого чая, кусок рафинада или таблетка глюкозы. Если состояние не улучшается, необходимо вызвать скорую помощь.
Гипергликемия
Гипергликемия – высокое содержание сахара в крови, вызванное невозможностью организма утилизировать глюкозу должным образом. Такое состояние является хроническим, гипергликемия связана с пониженной чувствительностью клеток к инсулину и, иногда, с недостаточной выработкой собственного инсулина.
Если уровень сахара не контролируется, может наступить гипергликемическая кома. Но она встречается редко, спровоцировать ее может резкая отмена сахаропонижающих таблеток.
Кома при сахарном диабете 2 типа развивается медленно, на протяжении нескольких дней наблюдаются симптомы заболевания. При резком ухудшении самочувствия у человека на фоне выраженной гипергликемии необходимо вызвать врача. Возможно, приступ связан с необходимостью включить в план лечебных мероприятий инъекции инсулина.
Что такое кетоацидоз?
Патологический процесс для организма, при котором накапливаются в крови кетоны, приводящие к “закислению” организма, называется кетоацидозом.
К развитию кетоацидоза у пациента приводят нарушения в питании. Это может сигнализировать о необходимости прибегнуть к экзогенному инсулину.
Кетоацидоз начинается постепенно. На начальных этапах с болезнью можно справиться самостоятельно, на последнем этапе развития болезни необходимо прибегнуть к госпитализации.
Лактоацидоз
У больного диабетом с поражениями почек на фоне гипергликемии может развиться лактоацидоз, при котором в крови накапливается большое количество молочной кислоты.
“Толчком” для развития подобного состояния у больных СД2 может послужить большая кровопотеря. Заболевание развивается в течение нескольких часов практически без специфических симптомов.
Насторожить должны симптомы неврологического характера – парезы и отсутствие физиологических рефлексов.
При таком состоянии пациент нуждается в срочной медицинской помощи, в противном случае может развиться коматозное состояние.
Предугадать развитие лактоацидоза невозможно. Если больному не оказать помощь в стационаре, он погибнет.
Гиперосмолярная кома
Гиперосмолярная кома связана с глубоким нарушением обменных процессов.
Для нее характерны:
- Очень высокий уровень сахара в организме;
- Сильное обезвоживание организма;
- Отсутствие ацетона в крови.
Гиперосмолярная кома определяется в 10% случаях коматозных состояний при диабете; чаще диагностируется у людей после 50 лет, как у мужчин, так и у женщин.
Если вовремя не оказать медицинскую помощь, в 50% случаев возможен летальный исход.
Спровоцировать гиперосмолярную кому могут большая кровопотеря, заболевания ЖКТ, ожоги и травмы.
Гиперосмолярная кома развивается медленно, на протяжении нескольких дней и даже недель.
В момент приступа человек нуждается в срочной госпитализации.
Поздние осложнения
При внушительном стаже жизни с данным диагнозом неизбежны осложнения на почки, глаза и сосуды. Насколько тяжело будет протекать патология, напрямую зависит от образа жизни человека.
Что такое ретинопатия?
Ретинопатия – это невоспалительное заболевание сетчатки глаза, приводящее к слепоте.
Если прямые линии вы воспринимаете, как волнистые, у вас, возможно, наблюдаются первые признаки. Также должны насторожить пелена перед глазами, темные круги и размытые изображения.
Предрасполагающими факторами для развития ретинопатии являются преклонный возраст, беременность, наследственность, высокое АД.
Нефропатия
Нефропатия – это двухстороннее поражение почек.
Болезнь развивается сначала без явных симптомов; но если ее не лечить, неизбежен летальный исход.
Если болезнь удается выявить на первых стадиях, возможно практически полное излечение. На последних стадиях приходится прибегать к гемодиализу и искусственной почке.
Диабетическая стопа, гангрена
Тяжелое осложнение, такое как — диабетическая стопа, может привести к гангрене.
Болезнь развивается исподволь, сначала пальцы ног на ногах теряют чувствительность, далее начинают образовываться незаживающие язвы. Постепенно ткани “мертвеют”, развивается гангрена, и ампутация конечности становится неизбежной.
Это осложнение обычно наблюдается у больных диабетом со стажем более 5 лет.
Современные методы лечения позволяют избежать ампутации, если болезнь не запущена; используют консервативное лечение и хирургическое вмешательство.
Что нужно делать, чтобы избежать поздних и острых состояний
Желательно ежегодно проходить все необходимые анализы. Раннее обнаружение болезни позволит врачу своевременно назначить пациенту необходимые для его здоровья препараты и выдать рекомендации по образу жизни.
Источник: https://diabet.guru/saharnyj-diabet-2-tipa/oslozhneniya-diabeta-2-tipa.html
Диабет 2ого вида: стадии и возможные осложнения
Сахарный диабет 2 типа диагностируется у 90% всех диабетиков. Следовательно, эта болезнь намного распространенные, чем СД-1 типа. Приблизительно 80% всех больных 2 типа имеют лишний вес, т.е. масса тела превышает норму на 20-30%. Причем данная форма ожирения характеризуется отложением жира в области живота и верхней части туловища. Фигура становится больше похожей на яблоко.
Это называется абдоминальным ожирением.
Инсулинозависимый диабет?
Сахарная диабет 2 типа встречается намного чаще, чем 1 типа. СД-2 типа не требует постоянного введения инсулина, однако, он требует постоянно приема таблеток, которые снижают уровень сахара в крови.
Нормальное протекание болезни
Компенсация сахарного диабета – это стадия заболевания, при которой поддержание уровня сахара в крови в установленных пределами нормах, при которой риск развития последствий болезни приближен к нулю. Учитывая то, что лечение приходится выполнять пациенту самостоятельно, вопросам компенсации следует уделять повышенное внимание.
Врач не может находится с пациентом 24 часа в сутки, чтобы следить за протеканием заболевания, поэтому это необходимо научиться делать самому. От того, насколько правильно пациент научиться следить за своим заболеванием, зависит его общее здоровье больного. Уровень сахара в крови необходимо контролировать в больнице и дома.
Необходимые анализы для контроля:
- Анализ на наличие ацетона в моче;
- Анализ на определение концентрации сахара в моче;
- Анализ на определения уровня глюкозы в крови.
Уровень глюкозы в крови необходимо регулярно проверять (5-6 раз в день). Это, безусловно, идеальные показатели, которые дадут полную возможность контролировать свой сахар в крови и в случае необходимости своевременно регулировать его. Каждый пациент самостоятельно решает сколько раз в день ему стоит проводить данный анализ. Однако следует учитывать, что это необходимо делать не реже 2 раз в день. Для проведения анализа дома применяется тест-полоски и глюкометр.
Существует три стадии сахарного диабета 2 типа:
- Компенсация сахарного диабета – это стадия, при котором состояние, при котором лечебные показатели сахара в крови приближены к идеальным;
- Декомпенсация сахарного диабета – это стадия, при которой наблюдаются явные ухудшения и развитие различных осложнений;
- Субкомпенсация сахарного диабета – это стадия, при которой наблюдается промежуточное состояние между компенсацией и декомпенсацией. Субкомпенсацию необходимо лечить на ранних стадиях, чтобы избежать следующей стадии, которая может нанести существенный вред организму.
Декомпенсация
Декомпенсация приводит к развитию тяжелых для организма осложнений. Если не лечить на ранней стадии, то могут начаться необратимые последствия, которые развиваются очень стремительно (порой хватает несколько минут). Если больному не оказана экстренная медицинская помощь, то возможен летальный исход.
К острым осложнениям относится кетоацидоз, кома, гипогликемия и глюкозория.
- Кетоацидоз развивается при отравлении организма токсинами, которые образуются в результате расщепления жиров. Данное заболевание в скором может перерасти в кому, которая , как правило, ведет к смерти пациента;
- Глюкозурия – это из осложнений при декомпенсации СД. Болезнь характеризуется появлением сахара в моче, что говорит о том, что уровень сахара в крови повышен;
- Кома – это состояние, которое угрожает жизни пациента. Как правило, развивается на фоне неправильного лечения. При коме требуется проведение неотложных мер, которые направлены на компенсацию заболевания.
- Стадии диабета первого типа
- Сахарный диабет у мужчин — чем он опасен?
- Болезнь 21 века: Сахарный диабет 1 типа
- Как правильно питаться мужчине, если у него сахарный диабет
Источник: http://doctordiabet.ru/vidi-diabetov/2-tip/diabet-2-vida-stadii-i-vozmozhnye-oslozhnenija.html
Основные принципы лечения сахарного диабета 1 типа
Сахарный диабет (СД) был признан экспертами ВОЗ неинфекционной эпидемией XX века. Число больных, страдающих СД, продолжает неуклонно увеличиваться. Это, безусловно, относится в первую очередь к больным СД 2 типа и связано с изменением образа жизни современного человека. Однако происходит увеличение и популяции больных СД 1 типа (A.M.
Gale, 2002). Важно подчеркнуть, что этот тип сахарного диабета развивается в молодом возрасте, приводит к ранней инвалидизации и преждевременной гибели молодых людей. Несмотря на колоссальный прогресс в понимании особенностей развития этого заболевания, вопросы его лечения продолжают вызывать дискуссии, и их нельзя считать окончательно решенными.
Патогенез сахарного диабета 1 типа хорошо изучен. В основе этого заболевания лежит аутоиммунная агрессия, следствием которой является деструкция b-клеток островков Лангерганса.
Предшествующие клинической манифестации СД 1 типа этапы заболевания проходят бессимптомно (рис. 1). Происходит постепенное уменьшение массы продуцирующих инсулин клеток, развиваются скрытые нарушения секреции инсулина.
На этих этапах заболевание протекает без клинических признаков дефицита инсулина.
Эндокринологи и диабетологи встречаются с больным СД 1 типа чаще всего в момент клинической манифестации заболевания, при явлениях диабетического кетоацидоза, свидетельствующего о том, что более 80% b-клеток в поджелудочной железе уже разрушены. Продолжающаяся деструкция b-клеток приводит в дальнейшем к абсолютному дефициту инсулина.
Рис. 1. Стадии развития сахарного диабета 1 типа
В настоящее время единственным средством лечения таких больных является заместительная пожизненная инсулинотерапия.
Чем грозит развитие сахарного диабета? Основной и до сих пор нерешенной проблемой для любого больного сахарным диабетом является развитие поздних осложнений СД, которые вызывают не только ухудшение качества жизни пациентов, но и раннюю инвалидизацию, и преждевременную смерть больных.
Среди осложнений СД 1 типа принято, по частоте встречаемости, в первую очередь выделять микро ангиопатии – нефропатию, вызывающую в конечном итоге развитие терминальной почечной недостаточности, и ретинопатию, приводящую к необратимой потере зрения.
Диабетическая нейропатия создает риск развития синдрома диабетической стопы, нарушает иннервацию внутренних органов, вызывая нарушение функции жизненно важных внутренних органов.
Не менее серьезными последствиями грозит преждевременное ускоренное развитие атеросклероза – поражение крупных сосудов приводит к развитию инфарктов и инсультов.
Многоцентровое исследование DCCT (Diabetes Control Complication Trail) позволило еще в 1996 году ответить на целый ряд принципиальных вопросов, касающихся лечения и развития осложнений СД 1 типа.
Прежде всего результаты этого исследования завершили дискуссию о роли гипергликемии в развитии поздних осложнений СД. Была доказана роль достижения компенсации углеводного обмена в замедлении и профилактике развития осложнений.
Можно привести всего лишь один результат этого исследования – снижение гликированного гемоглобина (HbA1c), основного показателя компенсации углеводного обмена, на 1% уменьшало риск развития поздних осложнений на 47%.
Стало очевидным, что для предотвращения и замедления темпов развития осложнений СД необходимо обеспечить стабильную компенсацию СД.
Критерии компенсации СД 1 типа, принятые в настоящее время (European Diabetes Policy Group, 1998):
- Гликемия натощак и перед приемами пищи 5,1–6,5 ммоль/л
- Гликемия через 2 часа после еды 7,6–9,0 ммоль/л
- Перед сном 6,0–7,5 ммоль/л
- Акетонурия
- HbA1c 6,2–7,5% (N < 6,1%)
- Липиды: общий ХС < 4,8, ХС ЛПНП < 3,0 ХС ЛПВП > 1,2, ТГ< 1,7 (ммоль/л)
- АД
Источник: https://www.rmj.ru/articles/endokrinologiya/Osnovnye_principy_lecheniya_saharnogo_diabeta_1_tipa/
Cахарный диабет в пожилом возрасте: особенности клиники, диагностики и лечения
Опубликовано в журнале: CONSILIUM-MEDICUM »» Том 04/N 10/2002
М.В.ШестаковаГУ Эндокринологический научный центр (дир. – акад. РАМН, проф. И.И.Дедов) РАМН, Москва
В ХХI веке проблема сахарного диабета (СД) приобрела масштабы глобальной эпидемии, касающейся населения всех стран мира, национальностей и всех возрастов. Наиболее быстрыми темпами увеличивается численность больных СД старшего возрастного поколения (65 лет и старше).
По данным третьего пересмотра национального регистра здоровья США (NHANES III), распространенность СД типа 2 (СД 2) составляет около 8% в возрасте 60 лет и достигает максимальных значений (22–24%) в возрасте старше 80 лет. Аналогичные тенденции наблюдаются и в России.
Такой значительный прирост распространенности СД у лиц пожилого возраста связан с целым рядом особенностей, характеризующих физиологическое изменение метаболизма углеводов при старении организма.
- Механизмы возрастных изменений толерантности к глюкозе
- Возрастные изменения толерантности к глюкозе характеризуются следующими тенденциями.
- После 50 лет за каждые последующие 10 лет:
- Гликемия натощак увеличивается на 0,055 ммоль/л (1 мг %)
- Гликемия через 2 ч после еды увеличивается на 0,5 ммоль/л (10 мг%)
Как следует из обозначенных тенденций, наибольшие изменение претерпевает гликемия после еды (так называемая постпрандиальная гликемия), в то время как гликемия натощак с возрастом изменяется незначительно.
Как известно, в основе развития СД 2 лежат 3 основных механизма:
- сниженная чувствительность тканей к инсулину (инсулинорезистентность),
- неадекватная секреция инсулина в ответ на пищевую нагрузку,
- гиперпродукция глюкозы печенью.
Для того чтобы понять особенности возрастных изменений толерантности к углеводам, необходимо проследить, какой же из механизмов, лежащих в основе развития СД 2, претерпевает максимальные изменения по мере старения организма.
Чувствительность тканей к инсулину
Снижение чувствительности тканей к инсулину (инсулинорезистентность) является основным механизмом, приводящим к нарушениям углеводного обмена у людей с избыточной массой тела.
У лиц пожилого возраста с помощью гипергликемического клэмпа выявлено снижение чувствительности периферических тканей к инсулину и, соответственно, снижение захвата глюкозы периферическими тканями. Этот дефект в основном выявляется у пожилых лиц с избыточной массой тела.
Пожилой возраст привносит с собой множество дополнительных факторов, усугубляющих имеющуюся инсулинорезистентность.
Это и низкая физическая активность, и уменьшение мышечной массы (основной периферической ткани, утилизирующей глюкозу), и абдоминальное ожирение (нарастает к возрасту 70 лет, затем, как правило, снижается). Все эти факторы тесно переплетены друг с другом.
Секреция инсулина
Снижение секреции инсулина является основным дефектом, лежащим в основе развития СД 2 у лиц без ожирения.
Как известно, секреция инсулина в ответ на внутривенное введение глюкозы происходит в два этапа (две фазы): первая фаза – быстрая интенсивная секреция инсулина, длящаяся первые 10 мин; вторая фаза – более долгая (до 60–120 мин) и менее выраженная. Первая фаза секреции инсулина необходима для эффективного контроля постпрандиальной гликемии.
- Абсолютное большинство исследователей выявили существенное снижение первой фазы секреции инсулина у лиц пожилого возраста без избыточной массы тела.
- Возможно, именно с этим связано столь выраженное повышение постпрандиальной гликемии (на 0,5 ммоль/л) каждое десятилетие после 50-летнего возраста.
- Продукция глюкозы печенью
В многочисленных исследованиях, проведенных в 1980–1990-х гг. показано, что продукция глюкозы печенью существенно не меняется с возрастом. Также не снижается и блокирующее влияние инсулина на продукцию глюкозы печенью.
Следовательно, изменения метаболизма глюкозы в печени не могут лежать в основе выраженных возрастных изменений толерантности к глюкозе.
Косвенным свидетельством, указывающим на нормальную продукцию глюкозы печенью у пожилых лиц, является тот факт, что гликемия натощак (во многом зависящая от выброса глюкозы печенью в ночные часы) с возрастом изменяется крайне мало.
Таким образом, в пожилом возрасте метаболизм глюкозы определяется двумя основными факторами: чувствительностью тканей к инсулину и секрецией инсулина.
Первый фактор – инсулинорезистентность – более выражен у пожилых лиц с избыточной массой тела. Второй фактор – сниженная секреция инсулина – доминирует у пожилых лиц без ожирения.
Знание основных механизмов развития СД 2 позволяет дифференцированно подходить к назначению терапии у пожилых больных.
Диагностика и скрининг СД 2 в пожилом возрасте
Диагностические критерии СД в пожилом возрасте не отличаются от принятых ВОЗ (1999 г.) для всей популяции в целом.
Диагностические критерии СД:
- глюкоза плазмы натощак >7,0 ммоль/л (126 мг%)
- глюкоза капиллярной крови натощак >6,1 ммоль/л (110 мг%)
- глюкоза плазмы (капиллярной крови) через 2 ч после еды (или нагрузки 75 г глюкозы) >11,1 ммоль/л (200 мг%)
Диагноз СД выставляется при двукратном подтверждении указанных значений.
При выявлении глюкозы плазмы натощак между 6,1 и 6,9 ммоль/л диагностируют гипергликемию натощак. При выявлении гликемии через 2 ч после нагрузки глюкозой между 7,8 и 11,1 ммоль/л диагностируют нарушенную толерантность к глюкозе.
СД в пожилом возрасте не всегда имеет выраженную клиническую симптоматику (полиурию, полидипсию и др.).
Часто это заболевание протекает скрыто, латентно и не выявляется до тех пор, пока на первый план в клинической картине не выйдут поздние осложнения СД – нарушение зрения (ретинопатия), патология почек (нефропатия), трофические язвы или гангрена нижних конечностей (синдром диабетической стопы), инфаркт или инсульт. Поэтому СД 2 в пожилом возрасте необходимо выявлять активно, т.е. регулярно проводить скрининг на обнаружение СД в группах повышенного риска.
Американская диабетическая ассоциация (АДА) разработала тест-опросник для выявления степени риска развития СД 2. Положительный ответ на каждый вопрос оценивается в баллах.
Тест АДА для выявления степени риска развития СД 2:
- Я – женщина, родившая ребенка массой тела более 4,5 кг 1 балл
- У меня сестра/брат болен СД 2 1 балл
- У меня один из родителей болен СД 2 1 балл
- Моя масса тела превышает допустимый 5 баллов
- Я веду малоподвижный образ жизни 5 баллов
- Мой возраст между 45 и 65 годами 5 баллов
- Мой возраст более 65 лет 9 баллов
Если опрашиваемый набрал менее 3 баллов, то риск развития СД у него оценивается как низкий на данный период времени. Если он набрал от 3 до 9 баллов, то риск развития СД оценивается как умеренный. Наконец, если он набрал 10 баллов и более, то такой пациент имеет высокий риск развития СД 2. Из данного опросника следует, что возраст старше 65 лет несет в себе максимальный риск развития СД 2.
Выявление высокого риска развития СД 2 требует обязательного проведения скрининговых тестов для диагностики возможного СД.
До сих пор нет единого мнения, какой из тестов наиболее пригоден для скрининга СД 2: гликемия натощак? гликемия после еды? тест толерантности к глюкозе? глюкозурия? НВА1с? Скрининг пациентов с высоким риском развития СД только на основании гликемии натощак не всегда сможет выявить больных с постпрандиальной гипергликемией (которая, как установлено в последние годы, несет в себе максимальный риск высокой сердечно-сосудистой смертности). Поэтому, на наш взгляд, использовать в качестве скринингового теста для раннего выявления СД 2 только уровень гликемии натощак явно не достаточно. Этот тест необходимо дополнить обязательным исследованием уровня гликемии через 2 ч после еды.
- Таким образом, мы рекомендуем для активной диагностики СД 2 в группах умеренного и высокого риска развития диабета 1 раз в год проводить исследование гликемии натощак и через 2 ч после еды.
- Особенности СД 2 в пожилом возрасте
- СД 2 у лиц пожилого возраста имеет свои клинические, лабораторные и психосоциальные особенности, определяющие специфику лечебного подхода к этой категории больных.
- Клинические особенности
- Наибольшие сложности в своевременной диагностике СД 2 у пожилых больных возникают вследствие бессимптомного («немого») течения этого заболевания – отсутствуют жалобы на жажду, мочеизнурение, зуд, потерю массы тела.
Особенностью СД 2 в пожилом возрасте является также преобладание неспецифических жалоб на слабость, утомляемость, головокружение, нарушение памяти и другие когнитивные дисфункции, которые уводят врача от возможности сразу заподозрить наличие СД. Нередко СД 2 выявляется случайно при обследовании по поводу другого сопутствующего заболевания.
Скрытое, клинически невыраженное течение СД у пожилых лиц приводит к тому, что диагноз СД 2 выставляется одновременно с выявлением поздних сосудистых осложнений этого заболевания.
По данным эпидемиологических исследований, установлено, что в момент регистрации диагноза СД 2 уже более 50% больных имеют микро- или макрососудистые осложнения:
- ишемическая болезнь сердца выявляется у 30%;
- поражение сосудов нижних конечностей – у 30%;
- поражение сосудов глаз (ретинопатия) – у 15%;
- поражение нервной системы (нейропатия) – у 15%;
- микроальбуминурия – у 30%;
- протеинурия – у 5–10%;
- хроническая почечная недостаточность – у 1%.
Течение СД у пожилых лиц осложняется обилием сочетанной полиорганной патологии. У 50–80% пожилых больных СД 2 имеются артериальная гипертония и дислипидемия, которые требуют обязательной медикаментозной коррекции. Назначаемые препараты сами по себе могут нарушать углеводный и липидный обмен, что затрудняет коррекцию метаболических нарушений у больных СД.
Важной клинической особенностью СД 2 в пожилом возрасте является нарушенное распознавание гипогликемических состояний, что может приводить к тяжелым гипогликемическим комам. Более всего у этой категории больных нарушена интенсивность автономных симптомов гипогликемии (сердцебиение, дрожь, чувство голода), что обусловлено сниженной активацией контррегуляторных гормонов.
Лабораторные особенности
Диагностика СД 2 у пожилых лиц затруднена не только в силу стертой клинической картины данного заболевания, но и вследствие нетипичных особенностей лабораторной диагностики. К ним относятся:
- отсутствие гипергликемии натощак у 60% больных;
- преобладание изолированной постпрандиальной гипергликемии у 50–70% больных;
- повышение почечного порога экскреции глюкозы с возрастом.
Отсутствие гипергликемии натощак и преобладание гипергликемии после еды лишний раз указывает на то, что в пожилом возрасте при активном обследовании больных для выявления СД 2 нельзя ограничиваться эпизодическими измерениями уровня глюкозы плазмы (или капиллярной крови) только натощак. Их обязательно необходимо дополнять определением гликемии через 2 ч после еды.
В пожилом возрасте при диагностике СД или оценке его компенсации также нельзя ориентироваться и на уровень глюкозурии. Если у молодых людей почечный порог для глюкозы (т.е. уровень гликемии, при котором глюкоза появляется в моче) составляет около 10 ммоль/л, то после 65–70 лет этот порог смещается к 12–13 ммоль/л.
Следовательно, даже очень плохая компенсация СД не всегда будет сопровождаться появлением глюкозурии.
Психосоциальные особенности
Больные старческого возраста нередко обречены на одиночество, социальную изоляцию, беспомощность, нищету. Эти факторы часто приводят к развитию психоэмоциональных нарушений, глубоких депрессий, анорексии.
Течение основного заболевания в этом возрасте, как правило, осложняется присоединением когнитивных дисфункций (нарушением памяти, внимания, обучаемости). Повышается риск развития болезни Альцгеймера.
Для больных престарелого и старческого возраста нередко на первый план выходит задача не оптимальной компенсации СД, а обеспечение их необходимым уходом и общемедицинской помощью.
Таблица 1. Укорочение ожидаемой продолжительности жизни при СД 2 в зависимости от возраста дебюта СД (по данным Verona Diabetes Study, 1995)
| Возраст дебюта СД 2 типа (годы) | Укорочение ожидаемой продолжительности жизни |
| – 30–45 | в 2 раза |
| – 45–64 | в 1,5 раза |
| – 65–74 | в 1,3 раза |
| – Более 75 | в 1,1 раза |
Таблица 2. Критерии оптимальной компенсации СД 2 типа в пожилом возрасте
| Показатель | Средняя ожидаемая продолжительность жизни |
| более 10–15 лет | менее 5 лет |
| Гликемия натощак(ммоль/л) |
Источник: https://medi.ru/info/7303/

 Это, безусловно, идеальные показатели, которые дадут полную возможность контролировать свой сахар в крови и в случае необходимости своевременно регулировать его. Каждый пациент самостоятельно решает сколько раз в день ему стоит проводить данный анализ. Однако следует учитывать, что это необходимо делать не реже 2 раз в день. Для проведения анализа дома применяется тест-полоски и глюкометр.
Это, безусловно, идеальные показатели, которые дадут полную возможность контролировать свой сахар в крови и в случае необходимости своевременно регулировать его. Каждый пациент самостоятельно решает сколько раз в день ему стоит проводить данный анализ. Однако следует учитывать, что это необходимо делать не реже 2 раз в день. Для проведения анализа дома применяется тест-полоски и глюкометр.