Реактивный панкреатит у детей все чаще стал диагностироваться врачами по всему миру. Он способен поразить ребенка в любом возрасте, даже грудничков.
Данная форма патологии протекает обычно в острой форме, но отсутствие адекватного лечения ведет к хронизации болезни. Запущенное течение заболевания может стать пожизненным «спутником», постепенно разрушая поджелудочную железу и приводя к инвалидности человека.
Сущность патологии
В детском возрасте наиболее часто панкреатит проявляется в реактивной форме. Ее отличие от других панкреатических патологий заключается в том, что она не является самостоятельным заболеванием, а представляет собой реакцию организма на какой-либо инфекционный процесс или проблемы в системе пищеварения.
Реактивный панкреатит у ребенка может провоцироваться даже такими распространенными инфекциями, как ОРЗ и ОРВИ, а также неправильным питанием и отравлением продуктами. При этом именно некачественное питание чаще всего вызывает данную реакцию у детей по причине неполного формирования пищеварительных функций.
Как и любой панкреатит, реактивный его тип связан с воспалением в поджелудочной. Он становится следствием преждевременной активации панкреатического сока, который предназначается нужен в процессе пищеварения, но, задерживаясь на длительный срок в железе, начинает уничтожать ткани паренхимы, что и становится причиной воспаления.
Когда развивается реактивный панкреатит, симптомы и лечение у взрослых и детей соответствуют острой форме болезни. Процесс развивается стремительно, как и подобает острому приступу. Отсутствие лечения ведет к следующему: реактивная стадия переходит в хроническийпанкреатит с чередованием периодов обострения и ремиссии.
Этиологические особенности
Механизм возникновения патологии может основываться на 2-х основных обстоятельствах: блокирование протоков, через которые панкреатический сок, продуцируемый в поджелудочной, попадает в 12-типерстную кишку (закупорка, спазмы и т. д.) и заброс пищевых ингредиентов из желудка в железу, что вызывает активацию сока.
Выделяются следующие основные факторы, способствующие развитию заболевания у ребенка:
- Несбалансированное питание. У малышей спазмы протоков может спровоцировать чрезмерно ранний и неподходящий прикорм. Дети в возрасте 5-7 лет часто страдают от излишнего потребления чипсов, орешков, сухариков, сладких, газированных напитков.
- Глистная инвазия. Перекрывать просвет каналов способны различные типы глистов и аскариды.
- Болезни желудочно-кишечного характера врожденного или приобретенного характера (гастриты, дуоденит, холецистит и т. п.).
- Аллергические реакции на определенные продукты.
- Недолеченные острые вирусные инфекции, в т. ч. ОРВИ.
- Патологии системного характера – красная волчанка, муковисцидоз.
- Болезни щитовидной железы. Чаще всего выявляется гипотиреоз.
- Врожденные аномалии в поджелудочной и ее протоках.
- Травматическое воздействие. Сильный удар в область живота может запустить воспалительную реакцию.
- Стресс и психологическая перегрузка.
- Медикаментозные средства – противомикробные препараты (фуросемид), антибиотики, кортикостероиды, цитостатики (Нимустин, Цисплатин и т. п.).
Детский организм имеет повышенную чувствительность, а потому указанные факторы провоцируют резкую реакцию организма, в т. ч. поджелудочной железы.
Справка! Обычно реактивная форма вызывается потреблением агрессивных продуктов и нарушением режима питания.
В частности, переедание у детей грозит появлением данной проблемы. Проявляется реакция практически сразу после приема некачественной пищи.
Симптоматические особенности
Сложность выявления реактивного панкреатита у малышей связана с аналогичностью признаков данной патологии с другими болезнями ЖКТ.
Следует отметить: чем младше малыш, тем менее выражены специфические признаки (тошнота, рвота). Младенцы реагируют на болевые ощущения закатывающимся плачем, отказом от еды, беспокойным поведением.
Дети в возрасте 2-3 лет становятся чрезмерно плаксивыми, нервозными, необщительными.
С возрастом проявления болезни имеет более выраженный характер. Отмечаются такие симптомы:
- Болевой синдром. Он ощущается в виде резкой, пронизывающей боли вверху живота (немного выше пупка). В ряде случаев синдром не имеет четкой локализации, а болевые ощущения распределяются по всему животу и порой отдаются в спине. Боль несколько стихает в положении сидя с выдвижением туловища вперед.
- Тошнота и рвота. У детей старшего возраста рвота имеет обильный характер.
- Субфебрильная температура. Чаще всего она поднимается не выше 37,5 градусов.
- Диарея и увеличение частоты дефекаций.
- Сухость в ротовой полости, причем напиток улучшает положение на короткое время. Язык покрывается белесым налетом.
- Появление желтизны на кожном покрове.
Симптомы и лечение реактивного панкреатита у детей находятся в ведении педиатра, который обязательно привлечет гастроэнтеролога. При обнаружении любых симптоматических проявлениях заболевания необходимо как можно быстрее обратиться к нему. Промедление грозит серьезными осложнениями.
Наиболее характерное продолжение болезни – переход в хроническую форму. При таком развитии патологии ребенок обречен на постоянное диетическое питание.
Более серьезное осложнение – недостаточность поджелудочной железы экзокринного типа, ведущая к дефициту пищеварительных ферментов.
С возрастом могут провоцироваться и такие патологии, как сахарный диабет, а затем и болезни почек, сердечно-сосудистой системы.
Диагностика патологии
Заболевание диагностируется путем проведения лабораторных и инструментальных исследований. Прежде всего, анализируется анамнез, позволяющий определить предисторию заболевания.
Затем, проводится общий анализ крови с определением воспалительных медиаторов (лейкоцитоз, лимфопения, повышенная СОЭ и пониженный гемоглобин). Биохимическое исследование крови помогает выявить избыточное содержание специфических ферментов – липазы, амилазы, трипсина.
Кал исследуется на содержание непереваренных ингредиентов пищи (особенно белковых волокон и крахмала), а также на повышение содержания жира.
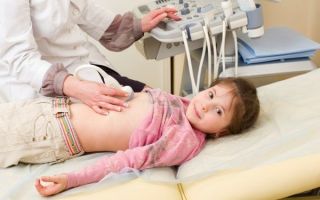
Среди инструментальных диагностических методик, прежде всего, выделяется УЗИ органов брюшной полости.
По результатам исследований можно установить очаги поражения тканей поджелудочной железы, а также степень замещения железистых тканей на соединительные.
Контрастная рентгенография способна выявить изменения в протоках и ЖКТ. При необходимости проводится фиброэзофагогастродуоденоскопия с использованием анестезии.
Принципы лечения
С учетом того, что рассматриваемая патология является только реакцией на определенные процессы в организме, лечение реактивного панкреатита должно быть направлено, прежде всего, на устранение первопричин, провоцирующих заболевание.
Далее необходимо прекратить воспалительную реакцию и дальнейшее разрушение железистых тканей, нормализовать секреторные функции органа и стабилизировать работу пищеварительной системы.
Важное место отводится симптоматической терапии, позволяющей устранить все проявления болезни.
Острый панкреатит, к которому относится его реактивная форма, требует обязательной госпитализации ребенка на срок от 6 до 25 суток в зависимости от тяжести течения недуга и эффективности лечения.
Малыш должен находиться под постоянным контролем врача, что позволит исключить осложнения. В первые дни приступа обеспечивается голодная диета, вплоть до полного голодания.
Затем постепенно производится переход на диетическое питание с исключением вредных продуктов.
Медикаментозная терапия
Консервативное лечение реактивного панкреатита у детей основывается на комплексной лекарственной терапии. Лекарства назначаются врачом с учетом возрастных ограничений и особенностей течения болезни. Самолечение запрещается.
Схема терапии включает прием средств следующих групп:
- Ингибиторы поджелудочной железы или препараты, нормализующие работу поджелудочной и снижающие секрецию желудочного сока, их прием дает время для восстановления пораженных тканей. Ребенку можно назначать Пирензелин, Соматостатин, Контрикал, Трасилол.
- Препараты ферментозаместительной терапии. Они содержат ферменты, которых не хватает в больном организме, но которые остро необходимы для нормального пищеварения. Выделяются такие эффективные средства, как Фестал, Мезим, Панкреатин.
- Спазмолитики. Они необходимы для устранения спазмов в протоках, то есть для обеспечения нормального оттока панкреатического сока из железы. Кроме того, спазмолитики оказывают болеутоляющее воздействие. Наиболее часто применяются Но-Шпа, Дюспаталин, Платифиллин, Спазгон.
- Дезинтоксикация. Общая интоксикация детского организма снижается за счет введения раствора глюкозы.
- Антигистаминные препараты при наличии аллергических реакций.
- Поливитаминные комплексы для общего укрепления организма.
Если острый приступ проявляется тяжело, то используются препараты, тормозящие преждевременную активацию панкреатического сока. Они же используются для профилактики хронизации процесса. В этом отношении достаточно эффективны ингибиторы протеолиза – Пантрипин, Ингитрил, Гордокс.
Диетотерапия
Чаще всего в развитии у детей данного заболевания решающую роль играет неправильное питание. Именно поэтому диета при реактивном панкреатите является важнейшим элементом комплексного лечения.
Важно! При проявлении острого приступа питание ребенка обеспечивается в особом порядке.
В течение 20-40 ч следует обеспечить голодание под контролем врача и при постельном режиме. Можно давать детям минводу щелочного типа (например, Боржоми). Объем — 5 мл на 1 кг массы тела. Дается вода 5-6 раз в сутки, в теплом состоянии, без газа.
Выход из процесса голодания производится постепенно в течение 10-12 суток. Только через 2 недели после приступа устанавливается питание в соответствии с диетой №5п.
Сразу после полного голодания можно разрешить выпивание слабого чая с сухариками, а также употребление протертой каши (гречка и овсянка). На 4-5 сутки в рацион добавляются кисель, кисломолочные изделия, овощные пюре, белый хлеб вчерашней выпечки.
Только через 9-11 дней можно предлагать мясо и рыбу в вареном виде, а также котлеты, приготовленные на пару. Свежие овощи и фрукты можно употреблять только через 13-14 дней.
Рацион питания
Диета и меню при реактивном типе заболевания должны контролироваться и составляться специалистом с учетом индивидуальных особенностей организма ребенка и наличия аллергических реакций к определенным продуктам. В целом при составлении схемы питания используются такие принципы:
- Кормление детей производится часто, но дробными небольшими порциями. Рекомендуется обеспечить прием пищи через каждые 3 ч.
- Продукты должны быть протертыми. Основные способы приготовления – варка, пар, тушение. Температура еды должна быть оптимальной.
- Увеличивается содержание белковой пищи. Для этого рекомендуется отварное мясо и рыба нежирных сортов, творог. Сокращается потребление углеводов, в т. ч. содержащихся в сахаре, кондитерских изделиях. Резко ограничивается употребление жиров.
При составлении меню диетического питания следует учитывать такие рекомендации:
- Подлежат обязательному запрету такие продукты: наваристые бульоны (мясные, капустные, грибные, овощные с сокогонным эффектом), жареное, маринованное, соленое, копченое, сладкое, сдоба, консерванты любых типов, колбасные изделия, специи и острые приправы, сало и жирное мясо, рыба жирных сортов. В период приступа нельзя есть свежие фрукты и овощи.
- Рекомендуемые продукты – хлебобулочная продукция грубого помола и сухари; различные супы с крупами и овощами, сваренные на основе куриной грудки; блюда из молотого или протертого постного мяса (котлеты, фрикадельки, рулеты и т. д.); рыба, приготовленная путем варки или на пару; паровые омлеты; молоко и кисломолочные изделия (кефир, простокваша, творог, нежирный сыр); сливочное и растительное (оливковое, подсолнечное) масло; овощные пюре; каши и макаронные изделия; фрукты несладких сортов; желе; кисель и компоты; чай, отвар шиповника.
Диетическое питание должно быть полноценным по энергетической ценности. Меню должно содержать разнообразные блюда и нравиться ребенку. Нельзя полностью исключать потребление жиров – их следует только значительно ограничить.
Лечение народными средствами
Определенные положительные результаты в лечении панкреатита обеспечивают такие народные средства:
- Черника. Из ее листьев готовится настой. Для этого измельченное сырье (1 ст. ложка) заливается кипятком (250 мл) и настаивается до полного остывания. Выпивается в течение суток 500 мл настоя.
- Солодка. Корень растения измельчается до порошкового состояния. Далее он смешивается с репейником и листьями одуванчика (все по 1 ст. ложке). Настаивается смесь в кипятке (300 мл) до его полного остывания. Употребляется по 20-25 мл 4-5 раз в день.
- Календула. Настой готовится из цветков растения – 1 ч. ложка на 200 мл кипятка. Выпивается эта порция в течение дня, в 3 приема.
Нетрадиционная медицина не может вылечить болезнь, но народные средства помогают повысить эффективность медикаментозной терапии. Важно понять и тот факт, что даже применение лекарственных растений должно согласовываться с врачом.
Реактивная разновидность в детском возрасте является основной формой проявления панкреатита, что обосновывается несовершенством системы пищеварения.
Основная причина его появления – неправильное питание, а потому основной профилактической мерой является исключение из детского рациона трудноперевариваемых, жирных и жареных продуктов.
Острое проявление данной болезни может перейти в хроническое течение при отсутствии адекватного лечения.
Источник: https://antirodinka.ru/simptomi-i-diagnostika-reaktivnogo-pankreatita-u-detey
Диагностика и лечение реактивного панкреатита у детей
Термин реактивный панкреатит у детей на практике часто применяется вместо рецидивирующего (код по МКБ – К86) или хронического панкреатита (по МКБ – К87), имея в виду его развитие на фоне любого заболевания органов пищеварительного тракта. Обычно он носит вторичный характер при хроническом гастродуодените, хроническом холецистите или другой патологии. При этом такое название не отражает патогенеза и возникших тканевых и функциональных изменений в поджелудочной железе.
Что такое реактивный панкреатит?
Реактивный панкреатит (реактивная панкреатопатия) – это поражение поджелудочной железы при наличии других болезней пищеварительных органов воспалительного характера. Когда впервые ввели этот диагноз, считалось, что реактивный панкреатит протекает не тяжело, с кратковременными симптомами, которые проходят намного раньше проявлений основного заболевания.
Расстройства, возникающие при панкреатопатии, расцениваются как диспанкреатизм — диссоциация между выделением отдельных ферментов. Это ведет к отсутствию:
- выраженных клинических проявлений;
- изменений железы при сонографии;
- изменения уровня ферментов в крови при обследовании.
Панкреатит — полиэтиологическое заболевание. К факторам, которые провоцируют его развитие, относится патология органов пищеварения, которая сопровождается вторичными изменениями поджелудочной железы:
- дуодениты, язвы, эрозии;
- холецистит;
- колиты.
Это происходит из-за тесных анатомических и функциональных связей органов пищеварения. Несмотря на то что поджелудочная железа располагается забрюшинно, все воспалительные процессы в них протекают параллельно с другой патологией.
Доктор Е.О. Комаровский, известный диагностик, изучая истории болезни, провел статистическое исследование причин, которые приводят к развитию реактивного процесса в железе:
- инфекционные заболевания — 21%;
- патология пищеварительных органов — 8%;
- травмы живота — 3%;
- неправильное питание — 68%.
К причинам относят также тяжелые дерматозы, аллергии.
Основные симптомы реактивного панкреатита у ребенка
Медицина не считает реактивный панкреатит самостоятельной болезнью. Это следствие воздействия какого-либо неблагоприятного фактора на поджелудочную железу ребенка. Поэтому симптоматика на фоне основного заболевания не выражена, проявления скудные. Если лечение назначено вовремя, прогноз благоприятный.
Но патология опасна тем, что при поздней диагностике и несвоевременном лечении она переходит в хроническую форму панкреатита. Тогда течение болезни протекает с обострениями и ремиссиями и требует постоянного лечения и контроля.
Многочисленные изменения в воспаленной ткани приводят к увеличению размеров органа и гиперферментемии. Соответственно, отек и ишемия, большое количество ферментов, которые начинают переваривать саму железу, вызывают появление болевого симптома.
Из-за нарушения микроциркуляции и проницаемости клеточных мембран ферменты и биологически активные вещества выходят в системный кровоток и вызывают поражения других органов.
Патологический процесс приобретает замкнутый круг, а клинические проявления становятся многочисленными и разнообразными.
Для детей более характерно малосимптомное течение с высокой степенью компенсации.
Поэтому, помимо внезапно возникшей боли в верхней части живота, развивается:
- диспепсия: тошнота, рвота, понос;
- интоксикация — гипертермия, тахикардия, слабость, головные боли, головокружения.
Боли опоясывающего характера не являются для ребенка патогномоничным признаком панкреатита: чаще они появляются в эпигастрии, в подреберьях, иногда бывают не после погрешностей в диете, а «голодные», ночные.
Продолжительность от 1 часа до нескольких суток, но бывают кратковременными и исчезают после приема спазмолитиков. Иногда они уменьшаются в положении сидя с наклоном вперед или лежа в коленно-локтевом положении.
Среди диспепсических проявлений чаще наблюдается снижение аппетита, отрыжки, ребенка может постоянно тошнить.
Не всегда реактивный панкреатит у ребенка сопровождается стеатореей (жирный стул) и не всегда наблюдается полифекалия – аномально увеличенное выделение кала. Чаще бывает неустойчивый стул, 2–3 раза в день, запоры чередуются поносом.
Больше выражены астеновегетативные симптомы и интоксикация: малыш вялый, подавленный, со сниженным фоном настроения, раздражительный. Может быть быстрая утомляемость, слабость. Болевой симптом может сопровождаться повышением температуры.
Грудной и даже годовалый ребенок не может пожаловаться на боли. Реактивный панкреатит в этом возрасте проявляется плаксивостью, раздражительностью, плохим сном, отказом от еды. Малыш постоянно плачет, наблюдается выраженный метеоризм, ребенок рвет или срыгивает пищу.
Как необходимо действовать родителям
Родители при первых признаках нарушения пищеварения должны вызвать скорую помощь. До ее приезда необходимо обеспечить ребенку голод, холод и покой:
- никакой еды давать нельзя;
- разрешается только пить чистую негазированную воду в теплом виде, некрепкий чай, компот небольшими порциями часто;
- поскольку болевой симптом может быть интенсивным, в положении на спине он усиливается из-за давления отечного органа на солнечное сплетение; поэтому ребенку рекомендуется лечь набок с подогнутыми к груди коленями — в таком положении боль уменьшается;
- к животу (в область левого подреберья) нужно приложить грелку со льдом.
Обезболивающие препараты категорически противопоказаны. При интенсивной боли разрешается прием спазмолитиков.
Диагностика реактивного панкреатита
В диагностике играют роль лабораторные и функциональные методы исследования.
Лабораторные:
- общеклинический анализ крови, мочи;
- копрограмма;
- биохимические анализы (повышение ферментов в крови и моче).
Функциональные:
- УЗИ органов брюшной полости и забрюшинного пространства (поджелудочной железы);
- эндоскопическая ретроградная холангиопанкреатография;
- ЭФГДС;
- ангиография;
- КТ, МРТ.
Лечение заболевания у детей
Лечение реактивного панкреатита у ребенка проводится в стационаре. Заключается в проведении лечения:
- основного заболевания;
- панкреатита;
- диетотерапии.
Полное выздоровление без комплексного применения этих методов невозможно.
Первые три дня разрешается только пить (щелочное питье) — этим обеспечивается функциональный покой поджелудочной железе. Объем необходимой для употребления жидкости назначает врач в зависимости от возраста и тяжести состояния ребенка.
В дальнейшем разрешается кормить в пределах стола № 5 по Певзнеру. Еда должна подаваться в протертом виде, подогретой. Питание должно быть дробным (маленькими порциями) и частым. Через 3 недели рацион расширяется. Противопоказаны блюда:
- жирные;
- острые;
- жареные;
- соленые;
- острые;
- шоколад;
- газированные напитки.
Из медикаментов применяются симптоматические средства. При тяжелом состоянии лекарственные препараты вводятся парентерально, затем переходят на таблетированный прием.
Какие препараты может назначить врач?
Лекарственная терапия направлена:
- на купирование боли;
- снятие интоксикации;
- улучшение состояния пищеварительной системы — лечение заболевания, вызвавшего реактивный панкреатит;
- уменьшение аллергического компонента, если он есть;
- повышение иммунного статуса — витаминотерапия.
С этой целью назначаются следующие группы препаратов:
- спазмолитики (Дротаверин, Дюспаталин);
- обезболивающие (Спазган);
- ферментные (Креон);
- пеногасители (Эспумизан);
- антибиотики при необходимости;
- пробиотики;
- антигистаминные средства.
Лечение народными средствами
Вылечить панкреатит с помощью народных средств невозможно.
Детям их применение может навредить: если ребенок склонен к аллергическим реакциям, то любая трава, о лечебных свойствах которой есть самый лучший отзыв, способна вызвать непредсказуемые реакции.
Поэтому в период болезни лучше воздержаться от средств народной медицины и четко следовать указаниям врача. Реактивный панкреатит требует профессионального лечения.
Возможные осложнения, возникающие при заболевании
Несвоевременно начатая терапия или самолечение может привести к хронизации процесса. В этом случае болезнь будет обостряться, требовать постоянного терапевтического и диетического контроля. Диета может продолжаться годами. Поджелудочная железа с каждым обострением воспалительного процесса будет разрушаться больше.
Реактивный панкреатит может вызвать осложнение основного заболевания, которое привело к его развитию. При отсутствии лечения патология приводит к образованию:
Диета при реактивном панкреатите у детей
Диета подразумевает только измельченную и приготовленную на пару пищу. Для малышей, возраст которых до 3 лет, допустима еда в виде пюре. Детям постарше можно давать каши. Это обеспечивает функциональный покой поджелудочной железе. Крупные куски провоцируют выделение большого количества желудочного и панкреатического сока, что вызывает болевой симптом.
Дробное питание предусматривает 6–8 кормлений маленькими порциями. Тогда пищевая нагрузка небольшая, поджелудочная железа вырабатывает небольшое количество ферментов, состояние существенно не нарушается.
Примерное меню
Завтрак:
- 2 яичных отварных белка, шпинат;
- ломтик тоста из пшеничного хлеба;
- некрепкий чай.
2 завтрак:
- фруктовый кисель;
- яблоко.
Обед:
- овощной суп;
- белое куриное мясо (100 г);
- компот.
Полдник:
Второй полдник:
- слизистая овсяная каша;
- зеленый салат без масла (можно добавить обезжиренный соус);
- кисель.
Ужин:
Запрещенные продукты
При патологии поджелудочной железы должны быть исключены все раздражители. К продуктам, способным спровоцировать развитие реактивного панкреатита, относятся:
- жареная пища (на растительном или сливочном масле);
- жирная еда;
- копчености;
- консервы;
- приправы;
- фастфуд;
- яичный желток;
- шоколад, сладости с искусственными добавками и красителями;
- газированные напитки;
- крепкий чай, кофе;
- пакетированные соки.
Профилактика реактивного панкреатита
Основные меры профилактики:
- Формирование у ребенка правильных вкусовых привычек. Питание должно быть здоровым, рациональным, с соблюдением правильного режима, соответствовать возрасту.
- Обязательное обращение к педиатру при признаках нарушения пищеварения и лечить выявленную патологию.
- Своевременное выявление и излечивание глистных инвазий или инфекций.
- Строгое соблюдение рекомендаций врача, недопустимость назначения ребенку лекарственных препаратов самостоятельно.
Только при строгом соблюдении этих правил можно сохранить на долгие годы детское здоровье.
- Гудзенко Ж. П. Панкреатит у детей. Медицина.1980 г.
- Богер М.М. Панкреатиты у детей (физиологический и патофизиологический аспекты). — Новосибирск Наука, 1984 г.
- Минушкин О.Н. Хронический панкреатит у детей. Терапевтический архив. 2001 г. № 1 стр. 62–65.
- Охлобыстин А.В. Современная тактика лечения хронического панкреатита у детей Consilium medicum, 2002 г. № 6.
- Справочник по хирургии под редакцией С. Шварца, Дж. Шатерса, Ф. Спенсера. СПб, Питер, 1999 г. стр. 630–637.
Источник: https://pankreatit03.ru/reaktivnyj-u-detej.html
Реактивный панкреатит у детей: причины, лечение и диета
Реактивный панкреатит у детей может проходить довольно быстро и без нарушений в поджелудочной железе. Для снижения риска обострений следует изменить питание и провести несложное лечение.
Подробнее о заболевании и причины возникновения
Причиной возникновения у детей этого заболевания может быть желчнокаменная болезнь (примерно 10 — 30 % малышей с данной патологией имеют проблемы от наличия желчных камней).
20 % случаев острого течения панкреатита вызываются состояниями, которые влияют на органы или системы органов, такими, как сепсис, системная красная волчанка, гемолитико-уремический синдром, метаболические болезни.
Они наблюдаются у детей и подростков с высоким уровнем кальция в крови или липидов.
Острый панкреатит может диагностироваться, когда ребенок страдает от инфекции. Лекарственные препараты ответственны за четверть случаев возникновения панкреатита, травма поджелудочной тоже способна спровоцировать появление острого панкреатита. Панкреатит бывает и наследственным, это связано с генетической мутацией (муковисцидозом), которая может обнаружиться у малыша.
Реактивный панкреатит — это ответ организма (воспалительный процесс) на вмешательство извне, он наступает под воздействием внешних факторов.
Ни одно заболевание инфекционного характера в детском возрасте не проходит без последствий, может развиться реактивный панкреатит, при котором поражается поджелудочная железа.
Данная форма заболевания у ребенка существенно отличается от симптоматики у взрослых.
Когда поведение ребенка становится беспокойным, он жалуется на болевые ощущения, рекомендуется пройти обследование, чтобы предупредить возникновение хронического течения патологии.
Причинами заболевания также может стать и следующее:
- паразитарные инфекции (описторхоз и лямблиоз);
- отравление химическими средствами. Это наиболее тяжелая форма, способная вызвать осложнения;
- прием витамина Д (в большом количестве);
- нездоровое питание и привычка переедать на протяжении длительного времени. Это наиболее распространенная причина. Сюда относят: резкую смену режима питания, неправильное прикармливание, употребление продуктов, которые могут оказывать негативное влияние на поджелудочную.
Различия и сходства между реактивной и острой формой панкреатита
Причиной реактивного панкреатита являются болезни других органов, причиной острого панкреатита — воздействие токсических и повреждающих действий различных условий.
При отсутствии лечения реактивный панкреатит может перейти в острую форму, а острый не переходит в реактивный. Когда исключается основное заболевание, терапия реактивного панкреатита довольно эффективна.
При диагностировании симптоматики реактивного типа патологии на первом плане стоит симптоматика основного заболевания, и лишь потом — признаки реактивного панкреатита.
При остром течении основные симптомы — признаки сбоя функциональности работы поджелудочной железы.
При диагностике реактивного типа заболевания вместе с симптомами панкреатита наблюдаются симптомы патологий прочих органов. А при острой форме такое может не наблюдаться.
- Сходства:
- Диагностируют заболевания с помощью одинаковых методов диагностики.
- Лечение такое же, как и при острой форме патологии.
- Часто совпадают методы профилактики.
Симптомы реактивного панкреатита
Сильные болевые ощущения в животе. После первых 2 дней боль становится сильнее. Прочие признаки:
- постоянная рвота, которая усиливается на 3 день;
- пожелтение кожи;
- отсутствие аппетита;
- высокая температура;
- болевой синдром в спине и левом плече.
К долгосрочным признакам можно отнести:
- обезвоживание;
- понижение кровяного давления.
У маленьких детей симптоматика сглажена и не так интенсивно выражена. Подозрение на реактивный панкреатит у ребенка возможно при следующих симптомах:
- боль в верхней области живота (может отдавать в спину или носить опоясывающий характер);
- общее недомогание;
- небольшая температура (в пределах 37-37,5С);
- жидкий стул светлого окраса;
- тошнота, рвота;
- отказ от еды;
- пожелтение кожи;
- сухость во рту;
- язык покрыт белым налетом.
Более выраженные симптомы патологии у детей наблюдаются в старшем возрасте. До обследования и постановки диагноза рекомендуется уменьшить объем потребляемой пищи, обеспечить покой пациенту. Для снижения болевых ощущений разрешено приложить к животу лед.
Осложнения
Реактивный панкреатит важно диагностировать на начальном этапе. Ранние признаки патологии часто списывают на капризы ребенка и откладывают визит к врачу. Поэтому воспаление может перейти в хроническую форму и вызвать осложнения.
Последствия могут быть довольно серьезными, так как поджелудочная железа, кроме ферментов, синтезирует инсулин. Когда патологией затронут отдел по выработке гормона, увеличивается риск возникновения сахарного диабета.
Запущенный панкреатит может перейти в панкреонекроз (когда происходит отмирание поджелудочных клеток), способен вызвать гнойные воспаления, язвы слизистых ЖКТ.
Патологические трансформации в тканях могут вызвать формирование кист и раковых опухолей. Итогом сильных болевых ощущений и интоксикации является шок – общее функциональное расстройство организма. Часто панкреатиту сопутствуют поражения печени и желчевыводящих путей. Могут развиться внутренние кровотечения.
Диагностика панкреатита
При подозрении на реактивный панкреатит проводят анализ крови (тест на липазу и амилазу) для выяснения уровня ферментов поджелудочной железы. При их повышенном уровне проводится УЗИ брюшной полости для выявления возможных признаков воспаления, камней в протоке поджелудочной железы. Врач может рекомендовать выполнить КТ брюшной полости для подтверждения диагноза.
Детей с этим диагнозом обязательно госпитализируют для контроля за протеканием болезни и отслеживания изменений в общем состоянии.
Лечение заболевания
Лечение панкреатита у детей — это поддерживающая терапия. Не существует единого препарата или лечения, помогающих поджелудочной восстановиться. При сильных болевых ощущениях можно принять болеутоляющий препарат. Тошноту и рвоту купируют противорвотными средствами.
При невозможности принимать пищу обычным способом ребенка не кормят, а вводят жидкость через вену, чтобы избежать обезвоживания. В плане питания нужен определенный рацион, начиная питание с прозрачных бульонов и заканчивая обычными продуктами.
У малыша самочувствие приходит в норму на первые или вторые сутки после приступа. Но при более серьезных приступах симптомы остаются на более продолжительное время.
Тогда ребенку подается питание через зонд, для предотвращения расстройства пищеварения.
Терапия у детей реактивного панкреатита проводится только в больнице, с соблюдением постельного режима. Лечение состоит из трех частей – медикаментозного лечения основной болезни, лечения панкреатита, диетотерапии. Только при соблюдении этих трех правил возможно полное выздоровление.
Лекарства, прием которых необходим при лечении, следует разделить на несколько групп:
- обезболивающие средства, которые следует принимать для купирования боли и остановки приступа;
- ферментные препараты, применяемые для улучшения системы пищеварения. Данные средства подразделяются на несколько подгрупп: препараты, содержащие ферменты, и препараты, в которых есть желчь.
Чтобы улучшить действие этих медикаментов, врачи советуют применять антацидные средства, способствующие снижению кислотности.
Народные способы лечения
Распространенным средством терапии панкреатита у детей считается маточное молочко. Применять его можно при отсутствии у ребенка аллергической реакции на мед. Продолжительность терапии — 2-3 месяца, затем перерыв на день. Препарат принимают по 1 ч. л. трижды в день, рассасывая.
Кроме этого, можно сделать домашний квас из чистотела. Используют для этого молочную сыворотку или простую воду (3 л). В жидкость добавляют сметану и сахар. В марлевый мешочек засыпают чистотел и опускают в сосуд с молочной сывороткой или водой. Вначале квас следует помешивать, а на 10 день он начнет пениться.
Диета
У детей диета при реактивном панкреатите имеет немалое значение для лечения. Во время первых двух дней употребление пищи полностью исключается для обеспечения разгрузки организма. Ребенок в это время должен быть обеспечен только питьем. Меню расширяется постепенно. Калорийность пищи – невысокая, порции – небольшие, питаться следует каждые 3-4 часа, блюда принимаются в протертом виде.
Кроме этого, следует учитывать следующие требования:
- из рациона надо исключить жареные блюда, еду готовить только на пару, варить или запекать;
- обязательно включать в меню фрукты и овощи.
Исключают из рациона:
- жирное красное мясо, мясные полуфабрикаты, сало;
- яичный желток;
- молоко, сметану, сливочное масло, маргарин, мороженое;
- выпечку из бисквитного и песочного теста;
- орехи и семена;
- арахис и арахисовое масло;
- чипсы;
- майонез, растительное масло.
В рацион надо включить:
- нежирные мясные продукты, мясо птицы без кожи;
- овощные супы;
- яичный белок;
- хлеб из муки второго сорта;
- обезжиренные молочные продукты;
- из бобовых — чечевицу; фасоль;
- продукты из сои;
- рис, цельные злаки;
- макаронные изделия;
- овощи и фрукты, замороженные или свежие, соки из них;
- некрепкий чай.
- В диетическое меню на неделю надо включить продукты, которые содержат пищеварительные ферменты, к примеру, ананасы или папайю.
- Обязательно надо исключить из рациона продукты с повышенным содержанием консервантов, усилителей вкуса.
- Можно выделить еще несколько принципов питания при лечении панкреатита:
- не заставлять поджелудочную усиленно работать, для чего из рациона маленького пациента следует исключить все раздражители;
- приготовленную по правилам диетического питания пищу измельчают, перетирают и подают только в теплом виде;
- детям до 3 лет во время ремиссии рекомендуется постоянно измельчать пищу;
- обязательно следует сохранять энергетическую и пищевую эффективность подобранного питания.
Полный перечень блюд, которые разрешены к употреблению, должен индивидуально определять врач.
Пример меню
Первый завтрак:
- 2 яичных белка со шпинатом;
- ломтик тоста (из пшеничной муки);
- некрепкий чай.
Второй завтрак:
- одно яблоко;
- травяной чай.
Обед:
- красная или черная фасоль, рис;
- лепешка;
- куриная грудка (100 г);
- сок или вода.
Полдник:
- банан;
- крекеры из муки низкого сорта;
- вода.
Ужин:
- паста с креветками;
- небольшая порция зеленого салата с бальзамическим уксусом или обезжиренным соусом;
- вода или сок.
На ночь:
- нежирный греческий йогурт с медом (при отсутствии аллергии) и черникой;
- чай на травах или вода.
Профилактика
В рамках профилактических мероприятий следует:
- обучать ребенка правилам здорового образа жизни;
- внимательно следить за состоянием здоровья детей;
- своевременно оказывать медицинскую помощь в деле лечения воспалительных заболеваний;
- обеспечить правильный режим питания и сбалансированный рацион;
- не злоупотреблять приемом лекарственных средств;
- вовремя проходить профилактический осмотр и вакцинироваться в соответствии с медицинским календарем.
Источник: https://MoyJivot.com/zabolevaniya/pankreatit/reaktivnyy-u-detey
Реактивный панкреатит у детей
Реактивный панкреатит у детей – патологический процесс, который приводит к развитию спазма поджелудочной железы. Следует отметить, что реактивный панкреатит — это не самостоятельное заболевание, а следствие уже имеющихся воспалительных процессов в области ЖКТ. Чаще всего, данный недуг воспаляется остро, сразу же после того, как в организм попадает продукт, раздражающий слизистую оболочку желудка.
Этиология данного заболевания хорошо изучена. Клиницисты отмечают, что наиболее часто реактивный панкреатит развивается вследствие ОРВИ, острых воспалительных и инфекционных процессов. Кроме этого, следует принять во внимание такие предрасполагающие факторы:
- длительное лечение тяжёлыми медикаментами;
- врождённые аномалии в развитии поджелудочной железы;
- неправильно составленный рацион питания для ребёнка;
- потребление противомикробных медикаментов;
- патологические процессы в области ЖКТ, в том числе врождённые нарушения;
- травмы живота;
- последствия после операбельного вмешательства;
- ослабленная иммунная система.
Наиболее часто панкреатит у ребёнка развивается из-за неправильного питания, вспышек ОРВИ и других подобных по этиологии недугов. Кроме этого, нужно понимать, что развитие реактивного панкреатита наиболее вероятно при наличии этиологических факторов только в том случае, если у ребёнка будет ослаблена иммунная система.
Следует отметить, что у детей до года реактивный панкреатит чаще всего развивается из-за неправильного введения прикорма.
Различают такие формы реактивного панкреатита у детей согласно характеру течения:
Наиболее хорошо поддаётся лечению острая форма данного патологического процесса. Если своевременно не будут проведены медицинские мероприятия, то острая форма недуга перетекает в хроническую.
Симптомы реактивного панкреатита у детей
Следует отметить, что такое расстройство в работе ЖКТ имеет довольно неоднозначную картину. На начальном этапе развития признаки указывают на пищевое отравление лёгкой степени, поэтому в большинстве случаев родители не обращаются своевременно за медицинской помощью, что существенно усложняет дальнейшее лечение.
По мере развития заболевания, можно наблюдать такие симптомы недуга:
- острая режущая боль в области живота, которая переходит в тупую;
- ощущение дискомфорта после приёма пищи;
- по мере развития недуга боль может носить опоясывающий характер, нередко отдаёт под рёбра;
- сухость в ротовой полости;
- привкус желчи во рту;
- постоянная тошнота, приступы рвоты;
- слабость, практически полное отсутствие аппетита.
При более сложной форме недуга клиническая картина может дополняться такими признаками:
- нестабильное артериальное давление;
- вздутый живот;
- липкий пот;
- частая одышка.
Также следует отметить, что ребёнок становится капризным, постоянно плачет, плохо спит. При первых же симптомах следует обращаться за медицинской помощью. В противном случае возможно развитие серьёзных осложнений.
В первую очередь производится физикальный осмотр больного и выяснение общего анамнеза. После этого проводятся инструментальные и лабораторные методы исследования:
- общее и биохимическое исследование крови;
- общее исследование урины;
- клиническое исследование крови;
- УЗИ органов брюшной полости;
- анализ кала.
УЗИ органов брюшной полости
По результатам данного исследования врач выберет тот тип терапии, который позволит лечить патологический процесс наиболее эффективно. Использование средств народной медицины или самовольный приём медикаментов, в этом случае, недопустимо.
Лечение реактивного панкреатита у детей, в большинстве случаев, проводится в условиях стационара. Основная терапия включает в себя следующие клинические мероприятия:
- диета;
- лечебное голодание;
- приём медикаментов.
Медикаментозная терапия включает в себя приём таких препаратов:
- спазмолитики;
- ферменты;
- витаминные комплексы;
- антигистаминные (если заболевание диагностируется у грудничков).
Лечение обязательно подразумевает соблюдение специального диетического питания. Диета при реактивном панкреатите у детей строго запрещает употребление такого типа продуктов:
- жирные бульоны;
- густые овощные супы;
- сладости;
- жирное, солёное, копчёное;
- сырые овощи и фрукты.
Вместо этого, рацион должен основываться на следующих рекомендациях:
- потребление пищи часто небольшими порциями, не менее 4 раз в день;
- предпочтение отдаётся перетёртой пище, приготовленной на пару;
- продукты должны быть богаты на белок.
Если у больного диагностируется хроническая форма недуга, то диетического питания следует придерживаться все время.
Следует отметить, что если реактивный панкреатит является следствием другого недуга, то лечение изначально должно быть направлено на устранение первопричинной болезни. Народные средства можно использовать только после согласования с лечащим врачом.
Как правило, реактивный панкреатит у детей не вызывает каких-либо серьёзных осложнений, если лечение будет начато своевременно. В противном случае возможно развитие таких осложнений:
- переход из острой стадии в хроническую;
- развитие сопутствующих заболеваний ЖКТ.
Поэтому при первых же симптомах следует незамедлительно обращаться за медицинской помощью, а не заниматься самолечением.
Предотвратить этот вид недуга можно в том случае, если применять на практике такие правила:
- правильное питание ребёнка — в рационе малыша не должно быть вредной пищи, с большим количеством красителей;
- своевременное и постепенное введение прикорма грудничкам;
- правильное и полное лечение всех заболеваний, особенно, что касается ЖКТ.
Кроме этого, не следует забывать о своевременном медицинском обследовании ребёнка, составлении правильного рациона питания и своевременном приёме пищи. Предотвратить недуг значительно проще, чем лечить и устранять его последствия.
Панкреатит у детей характеризуется воспалительным процессом в поджелудочной железе, которая отвечает за формирование инсулина и пищеварительных компонентов. Недуг относится к особо опасным заболеваниям, которые могут привести к смерти. Такая патология часто диагностируется у взрослых и детей. Но у маленьких пациентов панкреатит характеризуется некоторыми особенностями.
… Острый панкреатит у детей
Острый панкреатит у детей — это заболевание, при котором поражается поджелудочная железа с воспалительно-деструктивным характером. Недуг формируется из-за активизации панкреатических компонентов и ферментативной токсемии. В детском возрасте такая форма недуга встречается намного реже, нежели у взрослых.
…
Диспепсия у детей – довольно распространённое заболевание, характеризующееся нарушением процесса пищеварения. Зачастую такой недуг диагностируется у детей на первом году жизни, а тяжесть протекания напрямую зависит от количества употребляемой пищи.
Это обусловлено тем, что не всегда объёмы потребляемой пищи соответствуют возможностям ЖКТ. Существует несколько разновидностей такого синдрома у детей – простая и токсическая.
В первом случае нарушается функционирование органов ЖКТ, во втором – наблюдается нарушение обмена веществ.
…
Гепатомегалия у детей – состояние, при котором печень увеличивается в размерах. Это не заболевание, а своего рода симптом, который указывает, что в организме ребёнка прогрессирует патология.
Игнорировать его ни в коем случае нельзя, так как причины проявления могут быть очень серьёзными. К примеру, гепатомегалия обычно сопровождает вирусный гепатит, сердечную недостаточность, гепатому, рак крови и прочие недуги.
При увеличении размеров печени ребёнка сразу же необходимо показать специалисту.
…
Энтероколит у детей – патологическое состояние, которое характеризуется прогрессированием воспалительного процесса в просвете тонкого и толстого кишечника. Симптомы недуга могут проявиться у детей из различных возрастных категорий, в том числе и в период новорожденности.
Вследствие воспаления и дистрофии нарушается сразу несколько основных функций кишечника – всасывания, переваривания, моторики и выделения. Обострение недуга у ребёнка обычно наступает в летнее время, когда малыш пытается съесть немытые овощи или фрукты.
Стоит отметить, что энтероколит у грудничка и у ребёнка более старшего возраста может развиться под воздействием множества причинных факторов.
…
Источник: https://OkGastro.ru/podzheludochnaya/149-reaktivnyj-pankreatit-u-detej