Дата публикации 21 сентября 2018 г.Обновлено 22 июля 2019 г.
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон.[1]
Главная причина ДС — это Сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «Сахарный диабет» должен помнить о таком грозном возможном осложнении.
СДС развивается в разной степени и разных формах:
- через 5-7 лет у 60% пациентов с СД 1 типа (уровень глюкозы более 8 ммоль/л);
- через 15-20 лет у 10% пациентов с неинсулинозависимый СД 2 типа (уровень глюкозы 8-9 ммоль/л) — часто возникает при остеопатологии, травме и дерматите стопы различной этиологии.
- через 10-15 лет с у 90% пациентов с инсулинозависимым СД 2 типа.
Основные «пусковые механизмы» развития язв при СДС:
- Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
- Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
- Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
- Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
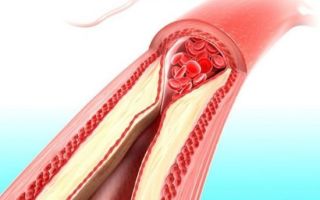
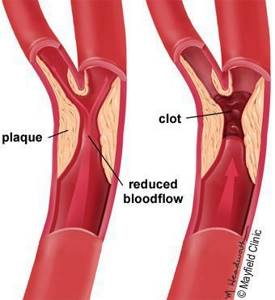
- Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.
- Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.
Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);
- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;
- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;
- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;
- трофические язвы, длительно не заживающие на стопах.
Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Механизм развития СДС представляет собой следующую патологическую последовательность:
- выработка гормона инсулина в недостаточном количестве;
- гипергликемия (увеличение глюкозы в крови);
- блокада микроциркуляции крови, кислорода и других микроэлементов через сосудистую стенку;
- разрушение нервных волокон и рецепторов;
- микро- и макроишемия тканей стопы;
- возникновение трофической язвы.
Таки образом, при СДС происходит повреждение всех тканей нижней конечности.
В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.
Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей.[9]
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой.[1]Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.
- ишемическая гангренозная стопа:
- значительно выраженный болевой синдром;
- бледность кожи и уменьшение её температуры;
- сохранение периферической чувствительности;
- сопутствующие патологические состояния — гипертензия и дислипидемия.
- смешанная.
Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС:[6][7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.
Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах.[8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
| A | предъязвакожи | язва кожи безвовлеченияв процесс костии сухожилий | язва с дномиз сухожилияили капсулысустава | язва с дномиз костиили сустава |
| B | + инфицированность | |||
| C | + ишемия | |||
| D | + инфицированность и ишемия |
Источник: https://ProBolezny.ru/diabeticheskaya-stopa/
Последствия сахарного диабета
Сахарный диабет – это хроническое заболевание, нарушающее обмен веществ в организме мужчин и женщин. Излечиться от диабета полностью невозможно, человек должен на протяжении всей жизни контролировать сахар в крови и соблюдать предписанную врачом диету. По статистике, при сахарном диабете 1 типа больные редко доживают до 50 лет. Что влечет за собой сахарный диабет:
- Изменение образа жизни.
- Ограничение трудоспособности.
- Ограничения в физической деятельности (туризм, спорт).
- Плохое психологическое состояние.
- Эректальную дисфункцию.
- Осложнения на все органы человека (поражения сосудов, внутренних органов и нервной ткани).
- Повышение риска возникновения побочных заболеваний.
Люди с позитивным настроем отмечают и некоторые положительные стороны этого заболевания. Человек становится более ответственным, собранным, т. к. этого требует болезнь. У большинства мужчин меняются жизненные ценности, многие уделяют больше времени семье и близким. Но нарушение обмена веществ влечет за собой строго негативный характер.
Врачами принято делить осложнения на 3 вида:
- Острые осложнения.
- Поздние осложнения.
- Хронические осложнения.
Острые осложнения
Эта группа является наиболее опасным последствием СД, т. к. представляет угрозу как здоровью человека, так и его жизни. Острые осложнения развиваются очень быстро и в считаные дни или часы способны нанести серьезный ущерб организму. Выделяют несколько видов острых последствий сахарного диабета, которые требуют разного подхода к лечению.
Необходим контроль концентрации глюкозы на протяжении всего дня
Кетоацидоз
Кетоацидоз – это состояние, находясь в котором организм неспособен вырабатывать необходимое количество инсулина, но уровень сахара в крови и кетоновых телах постоянно повышается.
Кетоновые тела – это продукты распада жиров, которые при попадании в мочу выражаются стойким запахом ацетона. Это объясняется нарушением кислотно-щелочного баланса в организме и его обезвоживанием.
Кетоацидоз развивается очень быстро, и в кратчайшие сроки может нанести серьезный ущерб. Симптомы кетоацидоза:
Диабетическая ангиопатия нижних конечностей
- Необъяснимая потеря веса.
- Сухость во рту, жажда.
- Тошнота и рвота.
- Повышенная концентрация глюкозы и кетонов в крови.
- Диарея.
- Тахикардия и учащенное сердцебиение.
- Головокружение и головные боли.
- Повышение раздражительности.
- Резкие перепады настроения.
- Сухость и шелушение кожных покровов.
- Сниженная трудоспособность, постоянная вялость.
- Повышенное мочеиспускание.
- Запах ацетона изо рта.
Если своевременно не обратиться за медицинской помощью, кетоацидоз может привести к отеку мозга. По статистике, в 70% случаев это осложнение приводит к смерти больного.
ВАЖНО! Длительное обезвоживание организма может привести к развитию несахарного диабета.
Острая почечная недостаточность – это поражение почек, вызванное тяжелым обезвоживанием организма (дегидратация). По этой причине почки не могут справиться со своими обязанностями и прекращают работать. Токсические вещества остаются в организме, тем самым разрушая его изнутри. Распознать это осложнение можно по следующим признакам интоксикации:
- Спутанность сознания.
- Отечность конечностей.
- Тошнота и рвота.
- Головная боль.
- Повышенная утомляемость.
Избавить организм от признаков обезвоживания – верный путь к лечению острой почечной недостаточности. Больному производят диализ, освобождая кровь от токсинов. При достижении нормального уровня сахара в крови, почки возобновляют свою работу.
Почечная недостаточность – является осложнение сахарного диабета, сформировавшееся при частом обезвоживании организма
Гипогликемия
Гипогликемия – состояние больного, когда уровень сахара в крови достигает отметки в 2,8 ммоль/л и ниже. Это осложнение опасно тем, что мешает человеку нормально пребывать в обществе и ограничивает его во многих действиях.
Если уровень глюкозы доходит до критической отметки, диабетик теряет сознание. Несвоевременное оказание помощи приводит к летальному исходу или инвалидизации. Зачастую гипогликемия становится причиной серьезных повреждений оболочек головного мозга.
Среди основных осложнений у диабетиков можно отметить:
- Заболевания глаз (катаракта, диабетическая ретинопатия, глаукома).
- Нарушения функций почек.
- Невропатия (автономная или периферическая).
- Повреждения сердечно-сосудистой системы.
- Заболевания сосудов.
- Инфаркт, инсульт.
Самое опасное последствие гипогликемии – диабетическая (гипогликемическая) кома. Это потеря сознания диабетиком из-за низкого уровня глюкозы в крови. Перед самим коматозным состоянием у больного случаются эпилептические припадки. Бывали случаи, что при падении человек может сломать кости или повредить ткани. При худшем раскладе возникает отек мозга, что приводит к летальному исходу.
Диабетику рекомендуется всегда иметь при себе что-нибудь сладкое. Это необходимо для своевременного поднятия уровня глюкозы при плохом самочувствии
Гиперосмолярная кома
Гиперосмолярная кома возникает при среднетяжелом течении сахарного диабета, который купируется медикаментозными препаратами и предписанной врачом диетой. Статистика показывает, что в 60% случаях человек умирает, в остальных 40% больной сталкивается с серьезными осложнениями.
Эта разновидность комы отличается гигантскими скачками уровня сахара в крови, при которых концентрация глюкозы достигает 55 ммоль/л. Из-за гиперосмолярной комы у диабетиков возникает поражение головного мозга, впоследствии они теряют слух, зрение.
Развиваются неврологические заболевания и синдром Альцгеймера.
ВАЖНО! Алкоголь и курение негативно отражается на здоровье человека, особенно при сахарном диабете.
Эта разновидность комы возникает у людей с сахарным диабетом, сопровождающимся гипоксемией. При этом у диабетика наблюдаются серьезные нарушения дыхательных органов, сердечно-сосудистой системы.
Из-за нехватки кислорода в организме увеличивается концентрация гликогена, что ведет к повышению уровня молочной кислоты. Лактоцидотическая кома встречается очень редко, и возникает она из-за нарушения работы почек.
По статистике в 80% случаев она приводит к смерти больного.
Поздние последствия диабета
Как правило, поздние осложнения сахарного диабета проявляются через несколько лет после первого их обнаружения. Они опасны тем, что медленно, но постоянно ухудшают самочувствие диабетика. Даже верно назначенное лечение не гарантирует человеку положительные результаты. К поздним осложнениям относятся:
- Микроангиопатия.
- Инфаркт мозга.
- Кровоизлияния.
- Диабетическая ретинопатия.
- Артериальная гипертензия.
- Инфаркт миокарда.
- Атеросклероз.
- Снижение массы тела.
- Нефросклероз.
- Атеросклероз, гангрена.
- Инфекции.
- Невропатия (вегетативная и периферическая).
Диабетическая ретинопатия
Это поражение глазных сосудов, которое влечет за собой нарушение кровообращения. Из-за плохого кровообращения у диабетика возникает атрофия и дистрофия зрительного нерва, отслаивается сетчатка, что может привести к слепоте.
Опасность этого осложнения в том, что оно проходит без симптомов. Пациенты в редких случаях замечают резкое ухудшение зрения и появление плавающих пятен в глазах. Диагностировать это крайне трудно, т. к.
необходимо обследоваться у нескольких специалистов и пройти множество лабораторных методов обследования.
Поражение сетчатки глаз при диабете опасно тем, что своевременное диагностирование этого осложнения практически невозможно
Диабетическая ангиопатия
Ангиопатия возникает из-за повреждения кровеносных сосудов и нервной системы. Это заболевание опасно тем, что приводит к полной слепоте. Ангиопатия встречается как у взрослого человека, так и у ребенка. Из-за большой концентрации глюкозы в крови разрушаются стенки сосудов, что нарушает проводимость капилляров. Это приводит к закупорке сосудов и нарушению обмена веществ.
Хронические осложнения
Хронические осложнения сахарного диабета 1 и 2 типа появляются спустя 10–15 лет с постановления диагноза. Повышенный уровень сахара в крови негативно влияет на весь организм в целом.
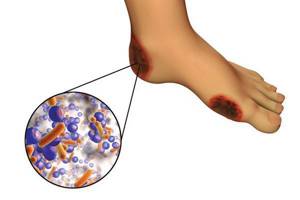
Диабетическая стопа
Диабетическая стопа является одним из тяжелых осложнений сахарного диабета, которое выражается поражением тканей нижних конечностей.
Раны и язвы, образовавшиеся на ногах, очень долго заживают даже при тщательном уходе, из-за чего повышается риск инфицирования.
Если не начать своевременное лечение самой маленькой травмы ступни, со временем может развиться гангрена. Последняя стадия этого заболевания приводит к ампутации ноги.
На фото явные признаки развития диабетической стопы
Гестационный диабет
Этот вид заболевания подразумевает собой развитие сахарного диабета при беременности.
Объясняется это тем, что организм будущей мамочки работает за двоих, и зачастую возникают проблемы с обменом веществ, отчего уровень концентрации глюкозы в крови имеет ненормальный показатель. Заболевание опасно как для женщины, так и для плода.
Наблюдаются случаи развития сахарного диабета у детей с рождения, при возникновении гестационного диабета у женщины во время беременности, даже если проблем с уровнем сахара в крови до зачатия никогда не возникало.
Гестационный диабет способен нанести непоправимый ущерб здоровью будущего малыша. Регулярное исследование крови на сахар существенно снизит риски развития заболевания
Сосуды
Зачастую у диабетиков встречаются серьезные проблемы с кровеносными сосудами. Высокое артериальное давление значительно отягощает течение заболевания сосудов. Разрушительные процессы могут ускорить следующие факторы:
- Курение.
- Употребление алкогольных напитков.
- Несоблюдение диеты.
- Отсутствие физических нагрузок.
Кровеносные сосуды разрушаются из-за неправильного вывода глюкозы. Большое содержание сахара в организме увеличивает проницаемость сосудов. Это влечет за собой нарушение обмена веществ, что влияет на работу всех систем. В наибольшей группе риска находится сердечно-сосудистая система.
При этом заболевании кровеносные сосуды страдают в первую очередь
Почки
При сахарном диабете почки зачастую подвергаются серьезным повреждениям.
Высокая концентрация сахара в крови приводит к почечной недостаточности, из-за чего диабетик вынужден прибегнуть к диализу – очищению крови от токсинов, т. к. почки не справляются с этой задачей.
На запущенной стадии почечной недостаточности может потребоваться пересадка органа. Летального исхода не избежать, если не начать своевременное лечение заболевания.
Подведем итоги. Сахарный диабет – очень опасное и коварное заболевание, которое способно поразить практически любую часть организма. Если вы заметили какие-либо симптомы, беспокоящие вас, не пускайте все на самотек и обратитесь к лечащему врачу. В противном случае может оказаться слишком поздно, а диабет лучше всего диагностировать на начальной его стадии.
Источник: https://schsite.ru/raznoe/posledstviya-saharnogo-diabeta
Диабетическая стопа — угроза жизни: советы специалиста помогут сохранить здоровье ног
Опасна даже царапина
— Расул Увайсович, с медицинской точки зрения, что это такое «диабетическая стопа»?
— Если коротко, это одно из серьезных осложнений сахарного диабета — довольно распространенной болезни. От этого диагноза в Европе и Америке, например, страдают от 4 до 6 процентов взрослого населения.
А в России, по данным ВОЗ, насчитывается порядка 8—10 миллионов больных. Это примерно 5—7 процентов нашего населения.
Летальность у больных пожилого и старческого возраста при гнойно-некротических осложнениях и гангрене конечностей при сахарном диабете достигает 20 процентов. И во многом этому способствует синдром диабетической стопы.
— То есть это прямое следствие сахарного диабета?
— Да, это следствие нейропатии, ангиопатии, остеоартропатии, которые возникают при сахарном диабете. Если говорить просто — это поражение нервов, сосудов и суставно-связочного аппарата и костей стопы. То есть это комплекс проблем.
Поэтому для выработки единого подхода к диагностике и лечению таких больных в 1987 году по решению исследовательской группы ВОЗ был предложен термин «диабетическая стопа» и рекомендовано рассматривать его как потенциальную инфекционную проблему.
Атеросклеротическое поражение средних и крупных сосудов относят к диабетической макроангиопатии. Оно включает разнообразные по характеру поражения сосудов, в том числе и сосудов стопы, которые питают и нервные окончания, и связочный аппарат, и непосредственно кости.
— Исходя из того, что человек весь пронизан сосудами, последствия сахарного диабета могут отразиться где угодно?
— Совершенно верно. В норме существует два пути окисления глюкозы. Первый — гликолитический. Он происходит в присутствии достаточного количества инсулина.
А инсулин вырабатывается поджелудочной железой, которая является гормональным органом. У больных, страдающих сахарным диабетом, инсулина в организме вырабатывается меньше, чем нужно.
И поэтому у них включается сорбитоловый путь окисления глюкозы.
— В чем его особенность?
— При избытке глюкозы в крови и недостаточности инсулина в тканях и сосудах накапливаются сорбитол и фруктоза.
Именно они и приводят к ангиопатиям — поражениям сосудов путем нарушения равновесия в стенках капилляров и утолщения базальной мембраны.
В базальной мембране капилляров накапливаются мукополисахариды, фруктоза, сорбитол, глюкопротеиды, липиды, различные белковые фракции. При сахарном диабете она утолщается в 2—5, а иногда в 8—10 раз.
— Что происходит при ее утолщении?
— Утолщенная базальная мембрана затрудняет транскапиллярный обмен, нарушает селективную фильтрацию биологических жидкостей и обменную диффузию, что препятствует удалению продуктов обмена, обеспечению тканей питательными веществами и кислородом.
Также затрудняет миграцию лейкоцитов и фагоцитов (клеток защиты), снижая сопротивляемость тканей к инфекции. В итоге возникает недостаточность кровоснабжения в отдаленных участках тканей. А поскольку у нас ноги являются самой «отдаленной» частью тела, то именно в них кровоток заметно ухудшается.
И возникают различные трофические расстройства в виде натоптышей, сухих мозолей и язв. Если к ним присоединяется инфекция, все заканчивается довольно печально — формированием некрозов, абсцессов и флегмоны стопы (когда идет гнойное расплавление всех тканей).
Такие состояния приводят к гангрене и, как исход, к высоким ампутациям, в лучшем случае — голени, а то и бедра. Даже банальная царапина, которая возникает у больных сахарным диабетом, заживает на пять-десять дней позже, чем у здоровых людей.
Низкий болевой порог — повод задуматься
— Может ли проблемная в этом смысле стопа подсказать человеку, что у него, возможно, развивается сахарный диабет? Или этот синдром проявляется только у пациентов «со стажем»?
— Принято считать, что диабетическая стопа является поздним осложнением. Но человек, если он внимательно относится к своему здоровью, может почувствовать, что у него резко снижается чувствительность в стопе. Например, опуская ногу в горячую воду, он будет воспринимать воду лишь теплой.
Очень часто при этом синдроме наши пациенты получают ожоги стоп, особенно в зимнее время, когда они, пытаясь согреться, прикладывают стопы к обогревателям. Поэтому мы рекомендуем всегда определять температуру воды рукой и лишь потом опускать в нее ноги. Эти люди не чувствуют тесную обувь.
А вот здоровый человек всегда будет ощущать боль в стопе, дискомфорт при ношении тесной обуви. Поэтому у наших пациентов часто возникают различные потертости, мозоли, ссадины.
Потертости и мозоли — это входные ворота для инфекции, которые могут привести в последующем к возникновению гнойного осложнения.
— Получается, они попадают в замкнутый круг: им надо беречь ноги, а они боли не чувствуют и постоянно травмируют их?
— Именно так и происходит, потому что у них страдают мелкие сосуды, питающие нервы, которые отвечают за эту чувствительность. Как результат, очень низкий болевой порог в стопе.
Порой человек может серьезно поранить ногу обо что‑то острое, а ему будет казаться, что он лишь слегка укололся. И вот это обманчивое восприятие приводит к тому, что они не придают серьезного значения полученным травмам.
И приходят к врачу, когда возникают серьезные трофические проблемы в виде язв, гангрены и, не дай бог, еще и флегмоны.
Кто такой подиатр?
— К какому врачу должны идти пациенты? К эндокринологу или сразу к хирургу? Или есть специалисты, которые занимаются конкретно синдромом диабетической стопы?
— В поликлиниках и в эндокринологических отделениях при стационарах пациенты могут обратиться к такому специалисту, как подиатр.
Он занимается обследованием и лечением заболеваний стопы и голени, объединяющим знания по ортопедии, травматологии, сосудистой и гнойной хирургии, нейрохирургии. К сфере подиатрии относится как раз и синдром диабетической стопы.
Они на ранних этапах сахарного диабета могут выявить функциональные особенности стопы путем определения чувствительности, ультразвуковых методов исследования сосудов, направленные на оценку микроциркуляции.
— Подиатры и болезнь диагностируют, и прогноз на будущее делают?
— Обязательно! А еще способствуют ликбезу наших больных. Они доводят до них информацию, что синдром диабетической стопы может весьма печально закончиться при несоблюдении определенных рекомендаций.
Если при обследовании они выявляют серьезные проблемы, то своевременно направляют к нам в стационары для проведения более глубокого обследования, а при необходимости и хирургического пособия.
И тут главный принцип — своевременность.
Как ухаживать за ногами при диабетической стопе
— Какие рекомендации дают людям, у которых уже диагностирован синдром диабетической стопы?
— Главный совет — беречь свои ноги. Мы своим больным говорим, что они должны ухаживать за своими ногами лучше, чем любая светская львица.
Нужно приобрести на все сезоны удобную ортопедическую обувь, специальные стельки, чтобы была амортизация при ходьбе, чтобы стопа не «билась» о твердую поверхность. Нужно следить за чистотой стоп, не должно быть никаких условий для развития инфекций.
Носки должны быть всегда свежими, желательно хлопковыми, не синтетическими, без «удушающих» резинок на голени. Также необходимо научиться правильной гигиене ног.
— Что здесь принципиально важно?
— Например, такая обыденная процедура, как подстрижка ногтей. У многих больных сахарным диабетом снижено зрение. И подстригая ногти, они травмируют ногтевое ложе. Если ранку своевременно не обработать антисептиком, любая микротравма в итоге может закончиться развитием гангрены и потерей конечности.
Иногда этот процесс идет очень стремительно — буквально в течение трех суток. Поэтому ногти желательно перед процедурой распарить в теплой воде, в смягчающих ванночках.
Чтобы избежать травмы, механического повреждения ногтевой пластины, можно попросить подстричь ногти родственников или социальных работников, если больной находится в спецучреждении.
— Мозоли, натоптыши, застарелая кожа на стопе — что с ними делать?
— После распаривания можно аккуратно провести процедуры с использованием той же пемзы, но ни в коем случае нельзя их срезать или натирать до крови в домашних условиях. Есть специальные кремы, которые помогают бороться с натоптышами.
Если самому сложно с этим справиться, можно обратиться за помощью к медработникам, когда пациент попадает на плановое лечение в стационар. Потому что потертости и мозоли — это входные ворота для инфекции, которые могут привести в последующем к возникновению гнойного осложнения.
Стопа вообще не самая стерильная часть нашего тела, поэтому уход за ней должен быть тщательным и постоянным.
Синдром вегетативной дистонии: ответы амурского кардиолога на самые популярные вопросы21.10.2019, 07:08Статистика: каждый благовещенец использует 24 ведра воды в день15.10.2019, 14:08Руководитель амурского Росздравнадзора: «Не стесняйтесь спрашивать у медиков лицензию»20.09.2019, 08:12Амурчан зовут бесплатно провериться на венерические заболевания11.09.2019, 10:04Варикозная болезнь — угроза для жизни: как ее обнаружить и почему обязательно надо лечить03.09.2019, 08:11Как отстоять свое право на медицинскую помощь по полису ОМС: советы экспертов СОГАЗ-Мед30.08.2019, 07:15Как в тумане: почему в Приамурье растет популярность кальянов и чем они опасны21.08.2019, 08:04Минздрав назвал самые здоровые регионы России10.08.2019, 17:14Как избежать ошибок и не покалечиться при переходе к ЗОЖ: советы врача24.07.2019, 07:02Воспитанникам Малиновского дома-интерната подарили уникальную гидромассажную ванну05.07.2019, 16:24Как перестать переедать и переживать из-за лишнего веса: советы психолога02.07.2019, 08:06
Источник: https://ampravda.ru/2018/06/28/082788.html
Диабетическая стопа как опасное осложнение сахарного диабета – симптомы, лечение, фото
Диабетическая стопа является крайне опасным и неприятным осложнением сахарного диабета, которое, в случае несвоевременного лечения, может привести к гангрене и дальнейшей ампутации пальца, стопы или ноги.
В 90% случаях синдром диабетической стопы встречается у больных сахарным диабетом 2 типа. Возникает это осложнение, как правило, после 15-20 лет диабетического стажа. Различными формами синдрома диабетической стопы страдают 8-10% всех диабетиков.
Диабетическая стопа – частое и коварное осложнение сахарного диабета 2 типа
Причины развития синдрома диабетической стопы
Декомпенсация диабета, высокие сахара, скачки сахара — это, пожалуй, основная причина заболевания. При плохих сахарах нарушается проводимость сосудов и трофика тканей, что ведет к понижению чувствительности ног, в особенности стоп.
При нарушенной чувствительности нижних конечностей, диабетик зачастую не замечает мелких ссадин или ранок, в них попадает инфекция, которая впоследствии образует язву. Самой тяжелой формой диабетической стопы является гангрена, заканчивающаяся в большинстве случаях ампутацией пораженных участков.
Формы и симптомы диабетической стопы
- Нейропатическая форма. Возникает на фоне диабетической полиневропатии, выражается в поражении нервных окончаний стоп. Проявляется в виде пониженной чувствительностью стопы и отсутствия болевых ощущений.
Возможна деформация стопы из-за неправильного распределения нагрузки на кости и суставы, возникающая из-за нарушенной иннервации.
- Нейроишемическая форма. Возникает на фоне диабетической ангиопатии, выражается в ухудшении кровотока в нижних конечностях.
При этой форме чувствительность стопы сохранена, форма стопы не изменена, но отмечается слабый или вообще неопределяемый пульс, отечность и холодность стоп. Цвет стопы, как правило, бледный.
- Смешанная форма, при которой присутствуют признаки нейропатической и ишемической форм диабетической стопы.
Стадии развития заболевания
Согласно классификации, предложенной доктором Вагнером, выделяются следующие стадии синдрома диабетической стопы:
- Нулевая стадия (группа риска). На этой стадии нет выраженных язв или ссадин, но уже наблюдается деформация стопы, гиперкератоз, мозоли или натоптыши.
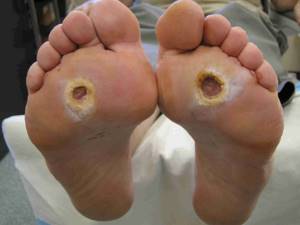
- 1 стадия. Поверхностная язва, поражены поверхностные слои кожи. Лечиться удалением мозолей при помощи специального скальпеля, приемом антибиотиков в необходимых случаях.
- 2 стадия. Глубокая язва без поражения костей. Явно определяемые признаки инфекции (краснота кожи вокруг пораженного участка, повышение температуры, гной). Лечится хирургическим удалением мертвых тканей и антибиотиками.
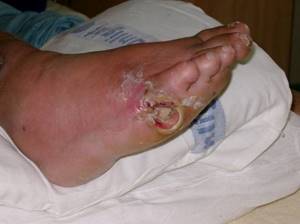
- 3 стадия. Глубокая язва и поражение костей (остеомиелит). Поражение мягких тканей стопы и костей, нередки нагноения. Лечение производят антибиотиками с удалением омертвевших тканей. В крайних случаях применяется ампутация, но чаще всего еще сохраняется возможность медикаментозного лечения.
- 4 стадия. Ограниченная гангрена, распространяется не на всю стопу, а на конкретный ее участок (палец). Необходима ампутация отмерших участков стопы или ноги ниже колена.
- 5 стадия. Самая страшная стадия, выражающаяся в обширной гангрене стоп. Лечиться немедленной ампутацией стопы или ноги.
Фото 1. Диабетическая язва стопы (3 стадия)
Диагностика осложнений
Диагностика проблем со стопами у диабетиков проводится эндокринологом по месту жительства, который, при необходимости, отправляет больных в специализированные отделения — в центры и кабинеты диабетической стопы. Как правило, диагностика диабетической стопы не представляет трудностей, потому что симптомы заболевания видны сразу.
Консервативное и хирургическое лечение диабетической стопы
Лечение диабетической стопы можно подразделить на консервативное и оперативное (хирургическое). При консервативном лечении выделяются базовые мероприятия, которые необходимо соблюдать всем больным, а также дополнительные, применяемые согласно показаниям врача.
- Консервативное базовое лечение. Прежде всего, это компенсация диабета, приведение сахара крови в норму, контроль за давлением. Больные обучаются в школе «Диабетическая стопа». Медики крайне рекомендуют больным отказаться от курения – фактора, негативно влияющего на сосуды ног.
- Консервативное дополнительное лечение. Проводится антимикробная терапия при помощи антибиотиков. Болевой синдром купируется обезболивающими препаратами (Анальгин, Ибупрофен и др.). Проводится комплексное лечение нейропатии (для восстановления нервной проводимости стоп) и ангиопатии (для улучшения кровотока в область стоп). Местное лечение повреждений антисептическими препаратами.
- Хирургическое лечение диабетической стопы заключается в оперативном удалении язв и абсцессов, в оперативном вмешательстве в целях улучшения кровотока, а также в ампутации стоп и нижних конечностей на последних стадиях заболевания.
Фото 2. Язва диабетической стопы с поражением кости
Лечение диабетической стопы народными средствами
Народные средства не могут считаться панацеей ввиду серьезности последствий этого заболевания, но на начальных стадиях могут применяться в комплексе с другими рекомендациями врача. Обычно народная медицина рекомендует делать ванночки, примочки и компрессы в области стоп. Рекомендуются отвары и настои лекарственных трав – ромашки аптечной, шалфея, эвкалипта, чистотела.
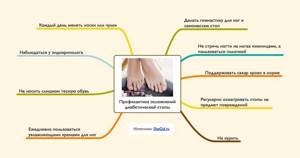
Профилактика осложнений диабетической стопы. Как ухаживать за ногами при сахарном диабете?
Для профилактики необходимо держать сахар крови в норме, не допускать больших его скачков. Нужно постоянно осматривать стопы, в случае обнаружения на них пораженных участков — немедленно обратиться к эндокринологу.
Профилактика осложнений диабетической стопы
Нельзя стричь ногти на ногах ножницами, желательно пользоваться пилочкой. Если все же используются ножницы, то стричь необходимо по горизонтали, а углы ногтей потом обработать пилочкой.
Важно не носить узкую обувь, так как она может натереть ноги и спровоцировать процесс развития мозолей.
Крайне не рекомендуется подвергать ноги воздействию сильно низких или высоких температур.
Ноги необходимо ежедневно мыть, чтобы не допустить распространение инфекции. Носки или чулки нужно менять ежедневно.
При обнаружении ранки нельзя использовать медицинские средства с дубящим эффектом, такие как марганцовка, зеленка или йод, так как они могут лишь усугубить ситуацию. Необходимо обработать пораженный участок мирамистином, хлоргексидином или 3% раствором перекиси водорода, после чего наложить на нее стерильную повязку.
Для предотвращения сухости кожи на стопах, нужно пользоваться увлажняющими кремами, такими как Бальзамед, Каллюзан и т.п.
При первых признаках диабетического поражения стопы необходимо обратиться к эндокринологу или в кабинет диабетической стопы.
Источник: https://diagid.ru/17-diabeticheskaya-stopa-kak-opasnoe-oslozhnenie-saharnogo-diabeta-simptomy-lechenie-foto.html
Диабетическая стопа
Диабетическая стопа – это комплекс патологических изменений нервов, сосудов и костно-мышечного аппарата стопы, встречающийся преимущественно на фоне сахарного диабета. В 70 процентах всех случаев операция ампутации конечностей осуществляется из-за данной патологии. К сожалению, синдром диабетической стопы наблюдается у 80 процентов людей, страдающих сахарным диабетом. То есть при недостаточном лечении главного заболевания (дефицита глюкозы в крови) высока вероятность развития данного осложнения. Также необходимо соблюдать некоторые правила по уходу за ногами во избежание развития синдрома диабетической стопы и потери конечностей как следствия.
Причины диабетической стопы
Синдром диабетической стопы возникает в результате нарушения иннервации и кровоснабжения ног при сахарном диабете. Такие метаболические нарушения, как дисбаланс обмена белков и жиров, повышение уровня глюкозы в крови, ведут к поражению нервов и мелких кровеносных сосудов, которые питают все ткани человеческого организма.
Из-за того, что стопы и области лодыжек в наибольшей степени удалены от сердца, их питание при сложившихся обстоятельствах и вовсе страдает. При диабетической стопе риск возникновения гангрены максимальный у всех больных сахарным диабетом. Также заболеванию подвержены пациенты следующих категорий:
- Имевшие язвы ног или рук или ампутации в прошлом;
- Больные периферической полинейропатией;
- Злоупотребляющие табаком и алкоголем;
- С нарушением зрения;
- Больные гипертонией;
- С высоким уровнем холестерина в крови.
В зависимости от патологии заболевания выделяют следующие разновидности диабетической стопы:
- Нейропатическая – трофические изменение нижних конечностей на фоне нарушения иннервации стопы. Симптомы диабетической стопы в данном случае заключаются в шелушении и сухости кожи, деформации костей стопы, снижении потоотделения, чувствительности, плоскостопии;
- Ишемическая – поражение крупных и мелких сосудов конечностей. Признаками данной разновидности являются стойкий отек стопы, боли в ногах при движении, пигментация кожи, быстрая утомляемость и появление волдырей;
- Смешанная – комбинация нервных и кровеносных нарушений в стопах пациента. Такая разновидность характерна для людей, которые уже долгое время страдают сахарным диабетом или сопутствующими заболеваниями.
Симптомы диабетической стопы
Первые симптомы диабетической стопы могут быть разными, но в основном пациенты жалуются на:
- Онемение стоп;
- Чувство жжения;
- Мурашки по коже;
- Покалывание без причины.
Далее больной отмечает следующие признаки, говорящие о том, что болезнь находится на активной стадии развития и требует срочного лечения:
- Изменение цвета кожи ног и стоп (коричневая пигментация или бледность);
- Сухость и шелушение;
- Появление мозолей, которые трудно заживают и приносят массу неприятных ощущений;
- Наличие пузырьков разных размеров с прозрачной жидкостью внутри;
- Появление глубоких трещин между пальцами;
- Деформация ногтей;
- Деформация стопы;
- Выпадение волос в области ног;
- Утолщение рогового слоя кожи.
При данном заболевании снижается чувствительность стоп, что представляет особую опасность для пациента. Человек подвержен различным микротравмам при попадании в обувь посторонних предметов, хождении босиком, ношении несоответствующей параметрам стопы обуви, обработке мозолей и ногтей.
Данный симптом диабетической стопы ведет к тому, что любая трещина или рана долго заживает, поскольку кровообращение недостаточное. Также нередко больные приобретают дополнительные осложнения в виде бактериальных и грибковых инфекций.
Естественно, самым печальным итогом диабетической стопы может стать гангрена с ампутацией конечности.
Лечение диабетической стопы
Лечение диабетической стопы полностью зависит от состояния больного, стадии болезни и возможностей клиники, в которую обращается человек. В общем, спектр медицинских мер, направленных на улучшение состояния больного, можно разделить на несколько этапов:
- 1 этап: компенсация диабета, достигаемая медикаментозным лечением и следованием специальной диете;
- 2 этап: разгрузка конечностей, то есть проведение большей части времени лежа или сидя, а также ношение специальной ортопедической обуви, т.к. очень важно снизить нагрузку на ноги;
- 3 этап: непосредственное целевое лекарственное лечение, включающее в себя антибиотики, сосудорасширяющие препараты, медикаменты для уменьшения свертываемости крови;
- 4 этап: хирургическое вмешательство, позволяющее восстановить нормальный кровоток в конечностях.
При наличии язв на стопах лечение диабетической стопы осуществляется медикаментозным и хирургическим методами. Врач удаляет омертвевшие ткани и гной, обрабатывает пораженные участки растворами антибиотиков и накладывает стерильные повязки.
Помимо основного лечения диабетической стопы больные должны придерживаться следующих правил по уходу за ногами:
- Следует носить обувь, которая максимально удобна и подходит по размеру. Также отдавать предпочтение стоит натуральным материалам и покупать модели, соответствующие времени года;
- Перед ношением новой обуви нужно внимательно осмотреть ее внешне и внутренне, чтобы исключить наличие всех элементов, способных натирать или иным способом травмировать стопы;
- При педикюре необходимо придерживаться максимальных правил безопасности, поскольку даже самое незначительное повреждение кожи может спровоцировать проникновение инфекции и долгое заживление;
- От прогулок босиком лучше отказаться;
- Занятия спортом, при которых есть риск травматизма ног, строго запрещены;
- Рекомендуется регулярно смазывать кожу ног увлажняющим кремом для профилактики трещин и шелушений;
- Каждый день ноги нужно мыть теплой водой с мылом и вытирать насухо.
Народные средства при диабетической стопе
Большинство народных средств от диабетической стопы основаны на фитотерапии. Различные отвары и настои трав производят благоприятное воздействие на состояние больного, если они используются в качестве дополнения к основному лечению, но никак не в качестве единственного способа борьбы с заболеванием.
Приведем несколько рецептов народных средств от диабетической стопы:
- Около 20 сухих плодов черемухи залить кипятком и прокипятить на водяной бане в течение получаса. Полученный отвар процедить, немного остудить и промывать им кожу стоп несколько раз в день;
- Стерильный бинт смочить в гвоздичном масле, после чего приложить к пораженным участкам кожи. Также можно применять масло внутрь: 2 капли до еды;
- Листья черники залить кипятком и дать настояться, затем пить отвар три раза в день по одному стакану. Также рекомендуется съедать по стакану ягод несколько раз в день.
Перед использованием того или иного рецепта народной медицины следует посоветоваться с врачом во избежание обратного эффекта.
Источник: https://zdorovi.net/bolezni/diabeticheskaja-stopa.html
Диабетическая стопа: ситуация не безнадежна!
Но если раньше медицина была не способна справиться с этим тяжелым осложнением и больной был вынужден покорно ждать своей участи, то теперь ситуация изменилась. Диагноз «Диабетическая стопа» сегодня перестал быть приговором.
Вопросам диагностики и лечения различных типов трофических язв посвящена другая статья «Как избавиться от трофических язв». Среди всех видов трофических язв диабетическая стопа встречается всего лишь в пяти процентах случаев. Но это очень опасное осложнение, требующее отдельного рассмотрения.
Как возникает диабетическая стопа
При диабете нарушается усвоение сахара всеми органами и тканями, кроме мозга. Образуются кетоновые тела и другие ядовитые соединения, страдают многие виды обмена веществ.
В результате в организме происходит ряд патологических изменений. Поражается нервная система – нервные клетки, волокна и окончания. Страдают сосуды – артерии, артериолы и капилляры.
Происходят неблагоприятные процессы в костной ткани, в коже. В глубь ослабленных тканей легко проникает инфекция.
Все это приводит к формированию диабетической стопы. Существует три основных ее формы – «нейропатическая инфицированная», «ишемическая гангренозная» и смешанная. Первая из них в большей степени связана с патологией нервной системы, возникающей при диабете, вторая – с поражением сосудов. При смешанной форме оба эти процесса играют примерно одинаковую роль.
Основные проявления диабетической стопы
В начале своего развития диабетическая стопа обычно не приносит больших страданий больному, поскольку к тому времени значительная часть нервных окончаний стопы уже погибла и не способна вырабатывать болевые импульсы. В этом и заключается коварство: болезнь развивается исподволь и не побуждает сразу идти к врачу.
Ранние признаки рассматриваемого синдрома – отек и покраснение стоп, зябкость стоп, чувство покалывания, ползания мурашек, быстрое утомление ног при ходьбе, судороги икроножных мышц. Основные изменения могут происходить и по типу костных деформаций – становится все труднее подбирать обувь.
Если на данном этапе не проводят лечение, то патологический процесс продолжает развиваться.
Сначала появляются поверхностные язвы, затем – глубокие, проникающие в подкожно-жировую клетчатку, сухожилия, суставы, костные структуры.
Присоединение инфекции приводит к тяжелым осложнениям – гангрене и остеомиелиту. Гангрена часто является причиной ампутации стопы, инвалидизации и смертности больных.
Диагностика диабетической стопы
Даже в том случае, если диагноз «диабетическая стопа» не вызывает сомнений, требуется углубленное обследование пациента. Необходимо получить ответы на ряд вопросов – какие диабетические изменения произошли в организме, насколько глубоко поражены нервы, сосуды и костные структуры стопы, каков характер присоединившейся инфекции и многие другие.
В отделении проводят дуплексное сканирование артерий и вен ног, берут кровь на содержание в ней глюкозы, липидов, холестерина. Осмотр специалистами и комплексная диагностика позволяют быстро поставить правильный диагноз и оценить глубину поражения тканей.
Сразу в день визита вырабатывают программу лечения пациента, которую можно сразу начать реализовывать.
Очень важным является раннее начало лечения, так как в запущенных случаях иногда сохранить конечность не представляется возможным, и ампутация требуется уже для сохранения жизни пациента (по жизненным показаниям).
Лечение и профилактика диабетической стопы
При раннем обращении к врачу, когда язвы еще не образовались либо они неглубокие, больной имеет гораздо больше шансов на выздоровление. Тем не менее даже на начальном этапе заболевания необходимо применять целый комплекс лечебных мероприятий, направленных на нормализацию обмена веществ, лечение нейропатии, восстановление кровоснабжения стоп, борьбу с отеками, инфекцией.
В запущенных случаях больного помещают в стационар – это позволяет проводить интенсивное лечение, контролировать динамику показателей организма пациента и обеспечивать покой пораженной конечности.
Лечение диабетической стопы – одно из важнейших направлений деятельности Клиники доктора Груздева.
В Клинике применяют капельное введение современных сосудистых препаратов и препаратов для лечения диабетической нейропатии, физиотерапевтические методы, направленные как на активизацию магистрального кровотока в конечности, так и на развитие коллатералей вокруг суженных артерий (магнитотерапия, внутривенное лазерное облучение крови (ВЛОК), магнито-звуковая терапия, электромиостимуляция и т.д.). При развитии трофических нарушений с поверхностным поражением тканей с успехом применяют наружную озонотерапию для очищения язвенного дефекта и ускорения процессов эпителизации. При глубоких поражениях с развитием остеомиелита специалисты отделения на фоне активной сосудистой терапии применяют органосохранные ампутации, целью которых является максимальное сохранение жизнеспособных тканей и опоры на стопу.
В Клинике доктора Груздева имеется стационарное отделение, где можно пройти лечение и получить хороший уход.
Специалисты отделения флебологии отводят важное место профилактическим мероприятиям.
Они учат пациентов, как проводить самоосмотр, как правильно мыть ноги, подстригать ногти и прививают им множество иных полезных навыков.
Рассказывают, с какой периодичностью и у каких специалистов надо проходить медицинские осмотры, какие сдавать анализы. Помогают пациентам изменить образ жизни – иногда без этого не обойтись.
Диабетическая стопа – опасный синдром, его диагностика и лечение всегда представляют сложную проблему. Не занимайтесь самолечением! Обращайтесь к врачу при появлении первых признаков заболевания. Если болезнь запущена – медлить нельзя ни дня. Это позволит Вам избежать осложнений, а порой и сохранить конечность.
Ждем Вас в нашем отделении!
Источник: https://www.gruzdevclinic.ru/o-klinike/stati/diabeticheskaya-stopa-situaciya-ne-beznadezhna


 Статистика: каждый благовещенец использует 24 ведра воды в день15.10.2019, 14:08Руководитель амурского Росздравнадзора: «Не стесняйтесь спрашивать у медиков лицензию»20.09.2019, 08:12Амурчан зовут бесплатно провериться на венерические заболевания11.09.2019, 10:04Варикозная болезнь — угроза для жизни: как ее обнаружить и почему обязательно надо лечить03.09.2019, 08:11Как отстоять свое право на медицинскую помощь по полису ОМС: советы экспертов СОГАЗ-Мед30.08.2019, 07:15Как в тумане: почему в Приамурье растет популярность кальянов и чем они опасны21.08.2019, 08:04Минздрав назвал самые здоровые регионы России10.08.2019, 17:14Как избежать ошибок и не покалечиться при переходе к ЗОЖ: советы врача24.07.2019, 07:02Воспитанникам Малиновского дома-интерната подарили уникальную гидромассажную ванну05.07.2019, 16:24Как перестать переедать и переживать из-за лишнего веса: советы психолога02.07.2019, 08:06
Статистика: каждый благовещенец использует 24 ведра воды в день15.10.2019, 14:08Руководитель амурского Росздравнадзора: «Не стесняйтесь спрашивать у медиков лицензию»20.09.2019, 08:12Амурчан зовут бесплатно провериться на венерические заболевания11.09.2019, 10:04Варикозная болезнь — угроза для жизни: как ее обнаружить и почему обязательно надо лечить03.09.2019, 08:11Как отстоять свое право на медицинскую помощь по полису ОМС: советы экспертов СОГАЗ-Мед30.08.2019, 07:15Как в тумане: почему в Приамурье растет популярность кальянов и чем они опасны21.08.2019, 08:04Минздрав назвал самые здоровые регионы России10.08.2019, 17:14Как избежать ошибок и не покалечиться при переходе к ЗОЖ: советы врача24.07.2019, 07:02Воспитанникам Малиновского дома-интерната подарили уникальную гидромассажную ванну05.07.2019, 16:24Как перестать переедать и переживать из-за лишнего веса: советы психолога02.07.2019, 08:06