Что такое головка поджелудочной железы?
Поджелудочная железа (ПЖ) располагается забрюшинно, горизонтально, на уровне эпигастрия, имеет вытянутый вид. Орган условно разделяется на 3 части:
Головка имеет особую форму, своеобразное строение, отделена от тела тонкой бороздкой — шейкой. Является самой широкой частью железы, она охвачена подковообразным изгибом двенадцатиперстной кишки и тесно прилегает к ее стенкам.
Сверху к ней прилегает желудок — головка отделена от него сальником. Справа граничит с печенью, сзади с ней тесно контактирует правая почечная вена. Ее проекция на переднюю брюшную стенку — на 5−10 см выше пупка.
А также к ней сзади прилегают сосуды левой почки (артерия и аорта), нижняя полая вена.
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Нормальные размеры по УЗИ
Для точной диагностики патологии ПЖ и ее головки необходимо знать установленные нормы ее размеров. Вследствие забрюшинного расположения ПЖ пропальпировать ее при объективном осмотре, чтобы определить объем, консистенцию, плотность, невозможно.
С этой целью проводится ультразвуковое исследование — УЗИ. Метод визуализирует орган и его составляющие части в трехмерном изображении и определяет размеры, патологические изменения паренхимы, включения и образования.
Также выявляется контур и четкость границ, эхогенность тканей, их структура, имеющееся расширение общего протока.
Сонография определяет малейшие отклонения от нормы размеров ПЖ и головки, в частности. Это необходимо для верификации диагноза и во многих случаях является решающим фактором для окончательного уточнения неясной патологии.
Все части ПЖ могут увеличиваться до 18 лет — железа растет вместе с человеком. К этому возрасту должна окончательно сформироваться головка с сосудами и протоками, тело, хвост. Постепенное изменение величины до этого возраста относится к физиологическому. Нормой считается и превышение установленных цифр у женщин при беременности.
Размеры головки у взрослых
Изменение нормальных размеров головки ПЖ в любую сторону являются патологией. Норма составляет 11−30 мм в толщине у взрослого человека. Отклонения в размере могут быть значительными: описаны псевдокисты диаметром до 40 см.
Размеры головки у детей
Размеры головки ПЖ у новорождённого составляет около 10 мм, ребёнок в возрасте 1 месяца имеет уже размер 14 мм. В дальнейшем величина данной части органа увеличивается постепенно и зависит от роста, веса, возраста ребенка. К десятилетнему возрасту размер головки становится 16 мм, к 18 годам все составляющие органа достигают максимальных размеров.
Патологии, возникающие в головке железы
Увеличение головки опасно из-за топографического расположения поджелудочной железы: крупные сосуды, которые к ней прилегают, близкое расположение других важных органов пищеварения (желудка, двенадцатиперстной кишки, селезенки, левой почки) могут патологически изменяться из-за болезней ПЖ и наоборот. Хвост и тело редко приводят к компрессии тканей окружающих органов. Головка, имеющая наибольшие размеры, может сдавливать двенадцатиперстную кишку, вызывая кишечную непроходимость, или прилегающую стенку желудка с образованием пенетрации.
Патология, которая приводит к увеличению головной части поджелудочной, иногда в течение длительного времени может никак не проявлять себя — протекать бессимптомно. В других случаях превышение величины быстро дает знать о себе клиническими симптомами.
При проведении УЗИ органов брюшной полости, а также забрюшинного пространства может обнаружиться значительное объемное увеличение головки. Это происходит при развитии доброкачественного или злокачественного новообразования.
В первом случае опухоль поддается лечению, во втором — требует немедленного оперативного вмешательства с целью удаления. Увеличение железы при опухоли зависит от локализации, вида, агрессии роста образования.
В 60% диагностируется рак головки ПЖ, она значительно превосходит норму по своим размерам — более чем на 35 мм. Поверхность ее становится мелкобугристой.
Локально увеличивать головной отдел железы может липоматоз. Это патологическое замещение функционирующих клеток ткани ПЖ липоцитами — жировыми клетками. Сонография показывает повышенную неоднородную эхогенность тканей.
А также в наружной части головки может образовываться липома, которая неправильно и несимметрично изменяет размеры и форму органа. Она может находиться как внутри паренхимы головки, так и развиваться на ее поверхности.
При остром панкреатите на начальных этапах развивается локальный отек головки ПЖ. Также может отекать хвост или часть тела. В дальнейшем, по мере развития воспаления, происходит увеличение всего органа.
Такие изменения могут быть последствием не только панкреатита, но и воспаления соседних органов: желудка, ДПК, желчного пузыря, печени. Различные по размерам увеличения головной части ПЖ чаще всего связаны с патологией ДПК. К таким заболеваниям относятся изменения малого сосочка ДПК:
- его опухоль, при которой нарушается проходимость панкреатического секрета,
- рубец, затрудняющий отток поджелудочного сока.
Это приводит к расширению той части вирсунгова протока, которая располагается в головной части ПЖ из-за скопления его содержимого, а затем к отеку. Соответственно, головка значительно меняет свои размеры, что определяется при проведении УЗИ.
Причины локального роста головки ПЖ
Локальное увеличение ПЖ происходит при формировании уплотнения одной из частей органа: чаще всего — за счет увеличения головки или хвоста. К самым частым причинам увеличения головной части ПЖ относятся:
- абсцесс,
- киста с жидкостью (УЗИ определяет ее как анэхогенное образование),
- псевдокиста — скопление сока ПЖ и обрывков ткани, окруженное фиброзной тканью, дающее гипоэхогенную тень на сонографии,
- злокачественная опухоль,
- доброкачественное образование,
- обтурация вирсунгова протока кальцификатом.
Диагностика и лечение патологий
Определенную роль в диагностике играет выяснение жалоб, анамнеза заболевания, объективный осмотр пациента. Решающими становятся лабораторные и функциональные исследования, которые дают возможность верифицировать диагноз.
Это особенно важно в тех случаях, когда патология развивается длительное время бессимптомно, и у пациента может ничего не болеть.
Лабораторные исследования во многих случаях также могут быть неинформативными. Это касается кисты и псевдокисты, липоматоза или липомы, доброкачественного новообразования.
Все эти патологические изменения могут не вызывать отклонений от нормы в анализах. Но делать лабораторные исследования необходимо для исключения воспалительного процесса.
При остром панкреатите или обострении хронического обнаруживаются:
- в клиническом анализе крови — признаки воспаления в виде повышенного СОЭ, лейкоцитоза,
- в биохимических анализах — повышение диастазы крови и мочи, активности щелочной фосфатазы, увеличение билирубина (общего, прямого, непрямого), изменения общего белка, диспротеинемия.
Функциональные исследования являются средством верификации диагноза. При их использовании можно точно определить патологию: наличие конкремента, кисты, псевдокисты, отека, новообразования, метастазов.
В первую очередь используется УЗИ ОБП (органов брюшной полости) и ЗП (забрюшинного пространства) — самый простой доступный метод, позволяющий выяснить причину изменения величины всех частей поджелудочной железы, визуализировать имеющееся образование, оценить его локализацию, размеры, в некоторой степени – связь с протоковой системой, а также наличие или отсутствие осложнений (нагноения, кровоизлияния в полость). В случае сдавления холедоха выявляется расширение желчных протоков, при портальной гипертензии – селезеночной и воротной вен. При малигнизации псевдокисты визуализируются неровные контуры ее стенки.
В сомнительных случаях применяются:
- рентгенография ОБП,
- МРТ,
- КТ,
- ЭФГДС,
- ЭРХПГ — ретроградная холангиопанкреатография.
Лечение зависит от выявленной патологии, а также состояния пациента. В случае значительного увеличения головки и яркой клинической картины пациента госпитализируют. Затем, при необходимости, проводят срочную операцию. В дальнейшем назначается комплексная терапия для восстановления функций железы. Она включает несколько групп препаратов. Основные из них:
- спазмолитики,
- обезболивающие,
- ИПП — ингибиторы протонной помпы для уменьшения секреции желудочного сока и соляной кислоты, стимулирующие секрецию ПЖ,
- заместительная ферментная терапия.
Помимо этого, назначается симптоматическое лечение индивидуально (противорвотные, антигистаминные, жаропонижающие).
В каждом случае лечение индивидуально: дозировки препаратов, длительность их приема назначает и контролирует врач.
Диета и профилактика
Лечение ПЖ невозможно без соблюдения диеты. При тяжелой патологии, когда функции ПЖ резко снижаются, назначается диетический стол № 5 по Певзнеру.
Специальное питание должно снизить нагрузку на поджелудочную, поэтому исключается жирная, острая, жареная, маринованная, соленая пища. Исключается алкоголь.
Основой рациона необходимо делать крупы и нежирное мясо. Питание должно быть частым и дробным.
Профилактикой является здоровый образ жизни, правильное питание, отказ от алкоголя, курения, своевременное обращение к врачу, выполнение всех рекомендаций. При соблюдении этих условий можно сохранить здоровье и высокое качество жизни на долгие годы.

Источник: http://DiabetSahar.ru/pankreatit/podzheludochnaya-zheleza/anatomiya-i-patologii-golovki-podzheludochnoj-zhelezy.html
Где находится головка поджелудочной железы?
Одной из опасных патологий является опухоль поджелудочной железы. Симптомы заболевания выявить на ранней стадии практически невозможно. Такой недуг диагностируется у пациентов, как правило, в запущенной стадии. А вылечить прогрессирующую патологию достаточно сложно.
Анатомическое описание
Поджелудочная железа – небольшой орган, располагающийся непосредственно за желудком. Она выполняет две важные функции:
- Пищеварительная. Орган вырабатывает ферменты. Они способствуют расщеплению поступивших с пищей белков, жиров, углеводов. Выделение ферментов производится через протоки железы в просвет двенадцатиперстной кишки.
- Эндокринная. Поджелудочная вырабатывает гормоны, участвующие в обменных процессах. Среди них инсулин. Гормон, способный снижать уровень сахара в крови. Еще одним важным веществом является глюкагон. Гормон обеспечивает повышение уровня сахара. Не менее важно производство гастрина. Этот гормон повышает вырабатывание железой поджелудочного сока.
В анатомии выделяют следующие отделы поджелудочной:
- головку;
- шейку;
- тело;
- хвост.
Чаще всего диагностируется опухоль головки поджелудочной железы.
Причины патологии
Опухоль поджелудочной железы, симптомы которой ярко проявляются на последних стадиях, — это злокачественное образование. Патология достаточно распространена в онкологии. Поскольку на железу приходится повышенная нагрузка. В результате орган не всегда может справиться со своими основными функциями.
Причины возникновения опухоли во многих клинических случаях остаются загадкой. Однако медики выделили факторы, которые обеспечивают условия для создания клеток рака.
Полезная статья? Поделись ссылкой
Итак, злокачественная опухоль поджелудочной железы может развиться на фоне:
- Курения. Это самый первый фактор, провоцирующий развитие патологии. Ароматические полициклические углеводороды, содержащиеся в табачном дыме, представляют собой сильнейший стимулятор развития опухоли. Практически 1/3 всех заболеваний рака поджелудочной спровоцирована именно курением.
- Пожилого возраста. Люди после 60-ти лет более подвержены риску возникновения патологии.
- Половой принадлежности. Согласно статистике, опухоль данной железы чаще диагностируется у мужчин.
- Сахарного диабета. Высокий уровень сахара способен привести к развитию рака поджелудочной.
- Хронического панкреатита. Длительно протекающее воспаление нередко становится предрасполагающим фактором к развитию заболевания. Реактивные изменения поджелудочной железы, характерные для панкреатита, провоцируют отечность органа. Отток ферментов затрудняется. Поджелудочный сок, не попавший в пищеварительный тракт, губительно воздействует на ткани органа. В результате этого серьезно нарушается паренхима поджелудочной железы.
- Ожирения. Избыточный вес и связанные с ним нарушения в организме могут стать источником развития рака.
- Неправильного питания. Злоупотребление углеводами, жирами создает усиленную нагрузку на орган. В результате чего железа может дать сбой. Питание, богатое фруктами, овощами, значительно снижает риск возникновения опухоли.
- Наследственности. При наличии родственников, перенесших данную патологию, риск развития онкологии железы значительно возрастает.
Первые признаки заболевания
Очень сложно определить тот период, когда возникают первые проблемы с поджелудочной железой. Симптомы могут быть незаметны вплоть до наступления 4 стадии онкологии. И, к сожалению, это не редкость. Поскольку дает о себе знать только выросшая опухоль поджелудочной железы. Симптомы патологии спровоцированы распространением рака в другие ткани.
Однако существуют признаки, которые позволяют заподозрить заболевание на начальной стадии. Они полностью зависят от локализации патологии.
Характеризуют начальные проблемы с поджелудочной железой, симптомы следующие:
- онкология головки – снижение веса, желтуха, жир в стуле, боль в животе;
- рак тела, хвоста – снижение веса, дискомфорт в животе.
Патология, развивающаяся в головке железы, дает о себе знать значительно раньше, чем онкология, возникшая в других отделах поджелудочной.
Основные признаки
В основном, если говорить про опухоль поджелудочной железы, симптомы могут наблюдаться следующие:
- Болевой дискомфорт в эпигастрии. Это самые первые жалобы пациента. Связи с употреблением пищи, как правило, не прослеживается. Боль значительно усиливается ночью. При локализации патологи в головке железы дискомфорт возникает в правом подреберье и зоне пупка. Если поражены хвост, тело поджелудочной, пациент испытывает боль в пояснице, межлопаточном районе. Дискомфорт при изменении положения может менять интенсивность. Поэтому данную боль нередко ошибочно причисляют к радикулитной.
- Паранеопластические признаки. Больной испытывает слабость, снижение аппетита. Нередко возникает отвращение к жирной, мясной пище. Пациент отказывается от излюбленных интоксикаций – кофеина, алкоголя, табака. Характерно проявляется снижение веса, нарушение сна, синдром Труссо (мигрирование тромбоза периферических вен).
- Механическая желтуха. Происходит сдавливание желчного протока. В результате у пациента моча и кожа приобретают темный оттенок. Каловые массы светлеют. Возникает кожный зуд. Желчный пузырь на ощупь растянутый, безболезненный.
- Нарушение переваривания еды. В просвет кишечника не поступает необходимое количество ферментов и желчи. Вследствие этого пациент быстро худеет. У него возникает склонность к диарее.
- Чувство тяжести. Сдавливание двенадцатиперстной кишки вызывает у больного ощущение переполненности желудка, даже при малом количестве съеденной пищи. Возможна отрыжка тухлым. Иногда присоединяется рвота едой.
- Кровотечение. Если опухоль прорастает сквозь стенки желудка, у больного может наблюдаться данный признак. Его характеризует рвота кашицеобразной черной массой или каловые массы угольно-черного цвета.
- Симптомы гиперспленизма. Они проявляются при сдавливании опухолью селезеночной вены. У больного развивается лейкопения, анемия, тромбоцитопения. Возможно увеличение в размерах селезенки – спленомегалия.
- Признаки диабета. Если разрушаются инсулинпродуцирующие островки железы, то пациент испытывает характерную симптоматику. Возникает сильная жажда, зуд кожных и слизистых покровов, сухость во рту.
- Асцит. Это поздний признак патологии. Он свидетельствует о метастазах в брюшине, воротной вене.
Любой из приведенных симптомов сложно назвать специфическим для онкологии. Поэтому дискомфорт, связанный с поджелудочной, – обязательный повод обратиться к врачу.
Методы диагностики
Только обследование позволяет выявить опухоль.
Даже несмотря на наличие симптоматики (которая может характеризовать другую патологию), проводятся следующие исследования:
- УЗИ. Это безопасный и высокоинформативный метод. Такое исследование позволяет определить наличие воспалительного процесса, реактивные изменения поджелудочной железы, ее состояние. Ультразвуковое обследование позволяет выявить опухоль, размеры которой превышают 2 см. Кроме того, исследование дает представление об уровне эхогенности. При обследовании определяется состояние такой ткани, как паренхима поджелудочной железы. УЗИ позволяет выявить ее структурные изменения.
- КТ. Обследование дает характеристику о размерах, расположении патологии, вовлечении прилежащих органов. Исследование достаточно достоверное при обнаружении опухоли от 3 см. Однако КТ связано с рентгеновским облучением. Поэтому часто проводить его не рекомендуется.
- МРТ. Высокая информативность метода сочетается с меньшей нагрузкой на организм.
- Биопсия. Это самая достоверная диагностика онкологии. На исследование берется определенный участок опухоли, который внимательно изучается под микроскопом. Забор необходимого материала проводят двумя путями. Под контролем УЗИ вводят специальную иглу в район опухоли. Могут применять эндоскопический метод. В рот больному вводят специальную тонкую трубку.
- Исследование крови. В ней обнаруживается при онкологии повышение определенного вещества. Однако такая характеристика может являться симптоматикой и других болезней.
При обнаружении в биопсии клеток рака диагноз считается подтвержденным. Однако для определения стадии болезни потребуются дополнительные обследования: рентген грудной клетки, УЗИ печени.
Лечение патологии
Данное заболевание относится к наиболее сложным разделам онкологии. До сегодняшнего дня медики не могут однозначно ответить, как вылечить поджелудочную железу.
Трудности связаны с пожилым возрастом пациентов. Кроме того, больные обладают множеством сопутствующих болезней.
Еще один фактор, затрудняющий лечение, это определение патологии на поздних стадиях, когда опухоль поражает смежные органы.
Основное лечение — это хирургическая операция на поджелудочной железе. Последствия такого вмешательства зависят от многих факторов, главным из которых является стадия патологии.
Применяются, в зависимости от показаний, и другие методы лечения:
- паллиативные операции;
- лучевая терапия;
- химиотерапия.
Хирургическое лечение
Под операцией подразумевается процедура Уилла. У пациента удаляется часть железы, содержащая опухоль. Кроме нее такой же процедуре подвергается часть желудка, двенадцатиперстной кишки, желчного пузыря, лимфоузлов, которые располагаются вблизи поджелудочной.
Необходимость удаления такого количества органов обусловлена анатомическим расположением самой железы. Поджелудочная тесно прилегает к вышеназванным тканям. В связи с чем опухоль очень быстро распространяется на прилегающие органы. Их удаление позволяет остановить разрастание патологии.
К сожалению, только 10-25% онкобольных рекомендована операция на поджелудочной железе. Последствия хирургического вмешательства не исключают летальность.
При этом статистика приводит следующие данные, если говорить о пациентах с диагнозом «рак поджелудочной»:
- Без операции в среднем продолжительность жизни больного составляет приблизительно 6 месяцев.
- После хирургического вмешательства такой срок увеличивается, в зависимости от стадии патологии, до 1,5-2 лет.
Паллиативные операции
Они позволяют:
- улучшить качество жизни;
- устранить болевой дискомфорт;
- бороться с механической желтухой;
- восстановить проходимость двенадцатиперстной кишки.
Существует несколько методов, которыми может быть проведена паллиативная операция. Опухоль поджелудочной железы, к сожалению, не удаляется. Однако качество жизни несколько улучшается.
К основным методам относятся:
- Эндоскопическая установка стента. В просвет суженного протока вводят специальную трубку или проволочный каркас. Он растягивает желчный путь. Таким образом восстанавливается функционирование протока. Желчь свободно выводится.
- Дренажная установка. Смысл операции сходен с предыдущей. Только проходимость желчи не восстанавливается, а выводится наружу – в специально предназначенный мешок.
Бороться с болью позволяют анальгетики. При сильном дискомфорте пациенту назначаются наркотические обезболивающие:
- «Промедол».
- «Морфин».
- «Омнопон».
Дополнительные методы лечения
Для борьбы с онкологией поджелудочной пациента могут лечить следующими видами лучевой терапии:
- облучением тормозным излучением;
- дистанционной гамма-терапией;
- облучением быстрыми электронами.
Лучевую терапию могут проводить перед, после операции, а иногда и вместо нее. Продолжительность жизни пациента составляет 12-13 месяцев. Если лучевая терапия сочетается с паллиативной операцией, то срок жизни в среднем составляет около 16 месяцев.
Химиотерапию используют при невозможности провести другое лечение или для усиления эффекта от предпринятой терапии. К сожалению, такой метод позволяет достигнуть лишь частичной регрессии новообразования.
Прогноз патологии
В большинстве случаев диагноз устанавливается в запущенной стадии. У пациента возникают уже клинические проявления такой патологии, как опухоль поджелудочной железы. Прогноз данной болезни неблагоприятный.
Пациенты умирают от быстро увеличивающейся интоксикации, кахексии, кишечной непроходимости, механической желтухи и ряда других осложнений.
После проведенного хирургического вмешательства пятилетняя выживаемость пациентов (как свидетельствуют разные авторы) составляет 8-35%.
Профилактика патологии
Как вылечить поджелудочную железу при онкологии? К сожалению, это достаточно сложно. А иногда и невозможно. Именно поэтому следует приложить все усилия, чтобы избежать заболевания.
Для этого следует прислушаться к простым рекомендациям:
- Отказаться от курения.
- Наладить правильное питание.
- Исключить пагубное влияние внешней среды (асбестовая пыль).
- Своевременно лечить заболевания: панкреатит, сахарный диабет.
- Систематически проходить профилактические осмотры, особенно при наличии кист, отягощенной наследственности.
Источник: https://ZhivotNeBoli.ru/anatomiya/golovka-podzheludochnoj-zhelezy.html
Рак головки поджелудочной железы
Рак головки поджелудочной железы – полиморфная группа злокачественных новообразований, локализующихся преимущественно в области ацинусов и протоков головки поджелудочной железы (ПЖ). К основным клиническим проявлениям заболевания относят анорексию, сильное исхудание, интенсивные боли в животе, диспепсию, желтуху. Диагноз устанавливается на основании УЗИ, КТ и МРТ органов брюшной полости, ЭРХПГ, лапароскопии с биопсией, лабораторных методов диагностики. Лечение рака головки поджелудочной железы у 20% пациентов хирургическое с последующей химиотерапией и лучевой терапией; в остальных случаях лечение паллиативное.
C25.0 Злокачественное новообразование поджелудочной железы. Головки поджелудочной железы
Рак головки поджелудочной железы является самой агрессивной и прогностически неблагоприятной опухолью. Несмотря на то, что в последние годы изучению опухолей этой локализации посвящено множество исследований в области онкологии, гастроэнтерологии и хирургии, в 95% случаев рак ПЖ диагностируется на той стадии, когда выполнение радикального оперативного вмешательства невозможно.
Быстрое прогрессирование и метастазирование опухоли приводят к тому, что 99% пациентов погибают в течение пяти лет после постановки диагноза, а большая продолжительность жизни отмечается только у тех пациентов, кому диагноз был установлен на ранних стадиях заболевания. Рак головки ПЖ несколько чаще встречается у мужчин (соотношение мужского пола к женскому 8:6), средний возраст диагностики этого заболевания – 65 лет.
Рак головки поджелудочной железы
К раку головки поджелудочной железы приводят разнообразные факторы: алиментарные, токсико-химические, метаболические и др.:
- Нерациональное питание. Потребление большого количества жирной животной пищи стимулирует выработку панкреозимина, что вызывает гиперплазию клеток поджелудочной железы.
- Вредные привычки. Курение способствует попаданию в кровоток большого количества канцерогенов, повышает в крови уровень липидов, способствующих гиперплазии протокового эпителия. Алкоголизм повышает риск рака головки поджелудочной железы в 2 раза.
- Патология гепатобилиарной зоны. Сахарный диабет также удваивает риск развития рака ПЖ за счет гиперплазии эпителия протоков. Застой воспалительного секрета при хроническом панкреатите способствует мутации и последующей малигнизации клеток ПЖ. Вероятность развития рака ПЖ значительно выше у пациентов, страдающих хроническим калькулезным холециститом, желчнокаменной болезнью, постхолецистэктомическим синдромом. Рак желчевыводящих путей имеет одинаковые механизмы развития с раком поджелудочной железы.
- Токсическое воздействие. Последние исследования указывают на повышенный риск развития рака головки поджелудочной железы у работников промышленных производств (резиновое, химическое деревообрабатывающее).
Метастазирование рака головки поджелудочной железы осуществляется лимфо- и гематогенно, контактным путем (прорастая окружающие органы и ткани, желчевыводящие пути). Метастазы могут обнаруживаться в печени и почках, костях, легких, желчном пузыре и на брюшине.
Поражение головки поджелудочной железы наблюдается в 70% случаев рака ПЖ. Общепринятыми считаются классификация рака головки поджелудочной железы TNM, патогистологическая группировка по стадиям. В подавляющем большинстве случаев рак развивается из эпителия протоков поджелудочной железы, гораздо реже – из ее паренхиматозных тканей.
Рост опухоли может быть диффузным, экзофитным, узловым. Гистологически чаще всего диагностируют аденокарциному (папиллярный рак, слизистая опухоль, скирр), редко – анапластический и плоскоклеточный рак.
Самым частым симптомом рака является боль (встречается более чем у 80% пациентов). Чаще всего болевой синдром служит первым признаком заболевания. Локализуется боль обычно в верхней половине живота, иррадиирует в верхнюю половину спины. Болевой синдром может быть обусловлен сдавлением опухолью нервов, желчных путей, а также обострением хронического панкреатита на фоне рака ПЖ.
К ранним признакам онкопатологии ПЖ также относят кахексию и диспепсические расстройства.
Похудение обусловлено двумя факторами: в основном, прекращением продукции ферментов поджелудочной железы и расстройством пищеварения, в меньшей степени – опухолевой интоксикацией.
Рак головки поджелудочной железы часто сопровождается диспепсическими расстройствами, такими как снижение аппетита вплоть до анорексии, тошнота и рвота, отрыжка, неустойчивость стула.
Более поздние симптомы заболевания обусловлены прорастанием опухоли поджелудочной железы в окружающие ткани и структуры. При раке головки ПЖ опухолевый рост может приводить к сдавлению общего желчного протока.
У таких пациентов через несколько месяцев от начала заболевания появляются симптомы обтурационной желтухи: иктеричность кожи и слизистых, мучительный зуд, обесцвечивание кала и потемнение мочи, носовые кровотечения.
Нарушение оттока желчи по общему желчному протоку приводит к увеличению печени в размерах, но она остается безболезненной, плотно-эластической консистенции. Прогрессирование опухоли вызывает развитие асцита, инфаркта селезенки, кишечных кровотечений, инфаркта легких, тромбоза глубоких вен нижних конечностей.
На первой консультации гастроэнтеролога установить верный диагноз достаточно сложно. Для правильной диагностики необходимо проведение ряда лабораторных и инструментальных исследований:
- Анализы. В клиническом анализе крови возможно выявление высокого лейкоцитоза, тромбоцитоза. В биохимических пробах отмечается значительное повышение уровня прямого билирубина при нормальных значениях АсТ и АлТ. При анализе кала (копрограмме) пробы на уробилин и стеркобилин становятся отрицательными, регистрируется стеаторея и креаторея.
- Дуоденальное зондирование. В постановке диагноза поможет и дуоденальное зондирование с цитологическим исследованием сока ДПК – в нем выявляют раковые опухоли.
- Методы визуализации. Основные данные за рак головки поджелудочной железы получают при проведении ультрасонографии поджелудочной железы и желчных путей, МРТ поджелудочной железы, МСКТ органов брюшной полости, эндоскопической ретроградной холангиопанкреатографии. Данные методы исследований не только позволят точно определить локализацию и размеры опухоли, но и выявить расширение панкреатических и желчных протоков, метастазы в других органах.
- Эндоскопические исследования. На сегодняшний день одним из самых точных методов диагностики и стадирования рака головки ПЖ является эндоскопическое УЗИ – с его помощью можно точно определить стадию опухолевого роста, выявить поражение сосудов и регионарных лимфатических узлов. При затруднениях в постановке диагноза используется диагностическая лапароскопия.
- Биопсия. Возможно проведение пункционной биопсии поджелудочной железы с морфологическим исследованием биоптатов.
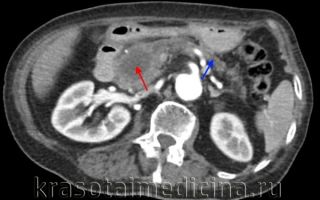
КТ ОБП/ЗП. Гиподенсная опухоль в головке поджелудочной железы (красная стрелка) на фоне расширения главного панкреатического протока и атрофии дистальных отделов железы (синяя стрелка).
Дифференциальная диагностика
Рак головки поджелудочной железы в ее ацинарной части чаще всего распространяется на двенадцатиперстную кишку и маскируется под язвенную болезнь ДПК, рубцовый стеноз пилорического отдела желудка.
Кроме того, рак ПЖ следует дифференцировать с расслаивающей аневризмой аорты, гепатоцеллюлярной карциномой, эндокринными и доброкачественными опухолями ПЖ, закупоркой желчных протоков, острым и хроническим панкреатитом, стриктурами желчных протоков, холангитом, острым и хроническим холециститом.
Для излечения пациентов с раком головки поджелудочной железы используют хирургические, химотерапевтические, радиологические и комбинированные методы. Наилучшим терапевтическим эффектом обладает оперативное вмешательство.
- Радикальные операции. На ранних стадиях основным методом хирургического лечения обычно служит панкреатодуоденальная резекция. Во время панкреатодуоденальной резекции удаляются окружающие сосуды, клетчатка, регионарные лимфоузлы. Гораздо реже могут выполняться сохраняющие функцию ЖКТ операции: резекция поджелудочной железы с сохранением привратниковой зоны, двенадцатиперстной кишки, желчевыводящих путей, селезенки.
- Паллиативные операции. На поздних стадиях рака выполняют операции, позволяющие устранить желтуху, улучшить продвижение пищевых масс по тонкому кишечнику, снять боли и восстановить функцию поджелудочной железы. Для достижения этих целей может потребоваться наложение обходных анастомозов или чрескожное чреспеченочное стентирование.
Противоопухолевая терапия
После проведенного оперативного лечения назначается лучевая терапия. Основные показания к радиологическому лечению – неоперабельный рак головки ПЖ с устраненной обтурацией желчных путей, местно-распространенные формы и рецидивы рака ПЖ. Лучевая терапия противопоказана при кахексии, сохраняющейся обтурационной желтухе, язвах ЖКТ любого генеза, прорастании сосудов опухолью, лейкопении.
В настоящее время исследования, посвященные поиску оптимальных химиопрепаратов для лечения рака ПЖ, еще не окончены.
Однако результаты этих исследований говорят о том, что химиотерапия не может использоваться в качестве монолечения, ее назначение целесообразно только в виде предоперационной подготовки и для закрепления результатов операции.
Комбинация химиотерапии и лучевого лечения в послеоперационном периоде позволяет добиться пятилетней выживаемости у 5% пациентов.
Рак головки поджелудочной железы является прогностически неблагоприятной опухолью, но прогноз зависит от размеров опухоли, поражения лимфоузлов и сосудов, наличия метастазов. Известно, что после радикальной операции химиолучевая терапия улучшает выживаемость в течение пяти лет.
При наличии неоперабельного рака ПЖ изолированное использование химио- и лучевой терапии неэффективно. В целом, результаты любых методов лечения при наличии рака головки ПЖ неудовлетворительные.
Профилактика рака головки поджелудочной железы заключается в отказе от курения и употребления алкоголя, переходе на низкокалорийную диету с большим количеством растительной клетчатки.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/pancreas-head-cancer
Рак головки поджелудочной железы: причины, симптомы и лечение
Рак головки поджелудочной железы — тяжелое онкологическое заболевание с крайне неблагоприятным прогнозом. На начальных этапах болезнь протекает практически бессимптомно и никак не беспокоит больного.
Неудовлетворительные результаты, даже после проведенного комплексного лечения, связаны именно с поздней диагностикой патологии.
При обнаружении карциномы головки поджелудочной на ранней стадии, возможен благоприятный исход при проведении оперативного вмешательство, радиологической и химиотерапии.
Причины возникновения болезни
Опухоль, локализующаяся в головке поджелудочной — один из наиболее агрессивных и прогностически неблагоприятных видов рака. Данная патология составляет около 5% от всех заболеваний органов ЖКТ среди взрослых. Несмотря на множество проведенных исследований и активное изучение природы данной онкопатологии, не удается установить точные причины, приводящие к ее возникновению.
Однако существуют определенные факторы, которые увеличивают риск развития рака поджелудочной:
- Курение. Лица, длительное время выкуривающие по 20 и более сигарет в сутки, чаще подвержены развитию онкологических заболеваний по сравнению с людьми, у которых нет этой вредной привычки.
- Злоупотребление алкогольными напитками.
- Нерациональное питание (избыток углеводов и животных жиров в рационе, недостаточное употребление свежих овощей и фруктов).
- Заболевания поджелудочной, такие как сахарный диабет и панкреатит. Указанные патологии приводят к структурным изменениям в тканях железы, что увеличивает риск ее злокачественного перерождения.
- Болезни гепатобилиарной системы — ЖКБ, хронические холецистит, холангит.
- Канцерогены. Рак головки поджелудочной часто встречается у работников деревообрабатывающих предприятий и резиновых производств.
- Наследственность. Риски возникновения рака возрастают, если среди родственников были выявлены случаи онкопатологии.
Одним из факторов, повышающих вероятность образования рака поджелудочной, является пожилой возраст. Более двух третей случаев злокачественных поражений головки поджелудочной железы диагностируются у пациентов после 50–55 лет. Мужчины болеют данным заболеванием чаще, чем женщины.
Больше информации о факторах, способствующих возникновению рака поджелудочной железы, на данном видео.
Клинические проявления патологии
К сожалению, явная симптоматика патологии, заставляющая обратиться к врачу, возникает только на поздней стадии, когда пациента уже невозможно вылечить полностью.
К проявлениям опухоли головки поджелудочной можно отнести:
- Наличие болевого синдрома. Болезненные ощущения чаще всего проявляются на 2–3 стадии развития патологии. Они могут иметь опоясывающий характер или отдают в область правого подреберья. Боль усиливается после приема жирной, жареной пищи, алкоголя, а также ночью. Неприятная симптоматика обусловлена сдавлением нервов или желчных протоков.
- Тошнота, снижение аппетита, появление отвращения к белковой пище, особенно к мясу, что связано с раковой интоксикацией.
- Утрата массы тела, кахексия. Это обусловлено нарушением процессов переваривания и всасывания питательных веществ из-за недостатка панкреатических ферментов, опухолевой интоксикацией и отказом от пищи.
- Желтуха. Поздний симптом РГПЖ, появляющийся при сдавлении или прорастании опухоли в желчный проток. При этом у больных отмечается пожелтение слизистых и кожи, зуд кожных покровов, обесцвечивание каловых масс, а моча приобретает характерный цвет «темного пива».
- Паранеопластический синдром — неспецифические, ранние проявления опухоли, называемые специалистами «симптомами красных флагов» – слабость, немотивированная усталость, снижение или полное отсутствие аппетита, повышение температуры тела до субфебрильных цифр в течение длительного времени.
Опухоли головки поджелудочной склонны к быстрому развитию и метастазированию, поэтому они могут проявляться симптомами поражения других органов. При распространении онкологического процесса могут возникать кровотечения в желудке или в кишечнике, тромбоз глубоких вен ног, инсульт, инфаркт легких и селезенки.
Важно! При поражении поджелудочной железы, в 70% случаев опухоль локализуется в ее головке. Код заболевания по МКБ-10 С25.0, при распространении опухолевого процесса на другие части органа, он будет меняться, это следует принимать во внимание при заполнении истории болезни.
Диагностика онкопатологии
Для того чтобы установить правильный диагноз, необходимо сдать анализы и пройти ряд исследований. Если имеются симптомы, указывающие на рак головки поджелудочной железы, врач-гастроэнтеролог проводит тщательное обследование пациента, включающее:
- Подробный сбор жалоб и анамнеза. Особое влияние уделяется выявлению факторов риска.
- Визуальный осмотр и пальпацию живота. Характерным для рака головки поджелудочной часто является симптом Курвуазье, при котором на фоне механической желтухи определяется увеличенный, безболезненный желчный пузырь.
- Определение показателей общего и биохимического анализов крови. Часто выявляются лейкоцитоз, тромбоцитоз, повышение содержания билирубина.
- Копрограмма. При этом кал обесцвеченный, определяется стеаторея и креаторея.
- УЗИ, МРТ или компьютерная томография органов брюшной полости. Проведение дополнительных исследований позволяет обнаружить объемные образования от 1 см в диаметре.
- Пункционная биопсия опухоли с дальнейшим гистологическим исследованием, с ее помощью можно определить вид рака.
- Количественный анализ онкомаркеров в крови пациента. Диагностически значимым при РГПЖ являются повышенные показатели уровня СА19-9 и тромбоспонина-2.
Для определения стадии, необходимо выявить метастазы в лимфоузлах и других органах. Для этого больному назначается рентгенография легких, УЗИ печени и желчного.
Наиболее точным методом, способным выявить распространенность онкологического процесса, является позитронно-эмиссионная томография. Данная процедура проводится как при первичной диагностике, так и после проведенного лечения с целью оценки его эффективности.
Важно! Трудности диагностики наличия рака в поджелудочной железе связаны с тем, что данное заболевание маскируется под симптомы других патологий (хроническое воспаление железы, диабет, холецистит, доброкачественные новообразования, язвенную болезнь двенадцатиперстной кишки, аневризма брюшного отдела аорты).
Лечение опухоли
К способам терапии онкопатологий поджелудочной железы можно отнести:
- специализированное оперативное вмешательство;
- химиотерапию;
- облучение;
- сочетание указанных методик.
При ранних стадиях заболевания показана радикальная операция Уиппла — панкреато-дуоденальная резекция, при которой подлежат иссечению:
- головка поджелудочной, пораженная опухолью;
- часть тела железы;
- антральный отдел желудка;
- вся двенадцатиперстная и начальный отдел тощей кишки;
- желчевыводящие протоки и пузырь;
- ближайшие лимфоузлы;
- окружающая органы клетчатка, сосуды.
В случае если опухоль, диагностированная на 1 стадии, имеет небольшие размеры, врачи стараются в ходе оперативного вмешательства сохранить антральный отдел желудка.
Если рак был обнаружен несвоевременно, показано проведение паллиативного вмешательства, включающего дренирование желчных путей и возобновление проходимости кишечника, путем наложения анастомозов.
Химиотерапия — является неотъемлемой частью лечения при наличии злокачественной опухоли в поджелудочной железе. Благодаря применению данного метода можно остановить или замедлить рост самой опухоли, а также отдаленных метастазов. Назначается химиотерапия перед операцией (с целью уменьшения объема опухолевого образования) или после ее проведения.
Для послеоперационного медикаментозного лечения данной патологии используются Гемцитабин, Окалиплатин, Иринотекан, 5-фторурацил и другие препараты. Схема химиотерапии подбирается специалистом индивидуально, с учетом гистологического вида рака, развития процесса и состояния больного.
Лучевая терапия — направленное облучение органа, пораженного опухолью. Применяется это лечение перед или после проведенного вмешательства с целью предотвращения рецидива, а также в качестве паллиативной помощи при метастазах в костях. Современным эффективным вариантом радиотерапии является методика кибер-нож, отличающаяся направленным действием и меньшим количеством побочных явлений.
Важно! В настоящее время с целью лечения онкологических заболеваний, помимо химиотерапевтического и радиологического лечения, применяются таргетные и иммунные препараты. Исследования показали, что использование альфа-интерферона вдвое повышает показатель 5-летней безрецидивной выживаемости у больных, перенесших хирургическое лечение.
Прогноз при заболевании
Длительность жизни человека зависит от того, на какой стадии диагностирована патология и как организм отреагировал на проведенное лечение. Более чем в половине случаев карцинома головки поджелудочной до последнего не проявляется никакими симптомами.
После проведения радикальной операции и специализированного лучевого и химиолечения, только 45% проживают 5 лет.
Пациенты, у которых диагноз «рак головки поджелудочной железы» был выставлен на 4 стадии развития патологии, при проведении паллиативной помощи проживают в среднем 6–12 месяцев.
Для профилактики развития заболевания важно отказаться от вредных привычек, правильно питаться и, по возможности, не работать на вредных производствах. Уменьшение влияния провоцирующих факторов снижает риск возникновения онкопатологии поджелудочной железы, что особенно важно для людей с отягощенным семейным анамнезом.
Важно! При появлении неприятных симптомов или в случае ухудшения общего самочувствия, необходимо немедленно обратиться к врачу. Своевременное лечение заболеваний поджелудочной железы является профилактикой развития злокачественных опухолей.
Источник: https://bolitpechen.ru/podzheludochnaya-zheleza/rak-podzheludochnoy-zhelezi/rak-golovki-podzheludochnoj-zhelezy
Головчатый панкреатит хронической формы
Головчатый панкреатит выявляется назначением компьютерной томографии или УЗИ (ультразвукового исследования). Данный вид заболевания является разновидностью хронического панкреатита, и получил свое название из-за увеличившейся в результате патологии головки поджелудочной железы.
Для головчатого панкреатита характерен такие симптомы, как острый болевой синдром, осложнения поджелудочной железы, максимальное увеличение головки железы. Основным клиническим синдромом панкреатита головки поджелудочной выделена механическая прогрессирующая желтуха. Нарушения проходимости главного протока железы отсутствуют.
При анамнезе более пяти лет наблюдаются характерная экзокринная недостаточность. Чаще всего она проявляется при алкогольном панкреатите. Клиническая картина описывается похудением в течение относительно непродолжительного периода времени, при повышении, или, как минимум, сохранении аппетита и количестве употребляемых в пищу продуктов.
Характерными для головчатого панкреатита при ультразвуковом сканировании являются следующие признаки:
- Поджелудочная железа имеет неоднородную структуру.
- Ее головка имеет размер более четырех сантиметров.
- Наблюдается возникновение кист, локализованных вне паренхимы.
- Вирсунгов проток и общий желчный проток значительно расширены.
- Очевидные неровности контура головки железы.
Этиология головчатого панкреатита определяет две формы заболевания:
Протоковый головчатый панкреатит
Причина его возникновения — нарушение оттока панкреатического сока и ферментов из головки железы, обусловленное обтурацией устья дополнительного протока в случае, если этот проток не анастомозирован с основным протоком железы, либо обтурацией протока головки в месте его соединения с вирсунговым протоком. Как правило, обтурация вызвана опухолью, малый размер которой вызывает технические трудности для ее диагностики.
Холецистогенный головчатый панкреатит
Данная форма заболевания характеризуется индуративным воспалением головки поджелудочной железы, очаг которого расположен в желчных путях, и далее воспалительный процесс распространяется по прямым лимфатическим путям на поджелудочную железу.
Хирургическое лечение панкреатита головки поджелудочной железы
Лечение головчатого панкреатита в большинстве случаев производится путем оперативного вмешательства. Распространен хирургический способ терапии, включающий срединную лапаротомию с иммобилизацией головки железы по Кохеру. По передней поверхности головки производится вскрытие поверхностного слоя паренхимы и капсулы.
Далее тканевая масса удаляется интрапаренхиматозно из головки. При этом оставляют капсулярно-паренхиматозный каркас. Для анастомозирования и выделения тонкой кишки вскрывают панкреатический проток.
При таких условиях протоки поджелудочной железы возможно дренировать наиболее оптимальным образом, исключающим деформацию интрапанкреатической области холедоха, и сохраняющим сосуды поджелудочной железы.
Недостатком данного способа является: повышенная травматичность, сложность технического исполнения, а также неполное дренирование протоков и сдавливания двенадцатиперстной кишки и холедоха для обеспечения пассажа пищи.
Источник: http://pancrea.ru/pancreatit-head.html
Образования, отеки головки поджелудочной железы — лечение (удаление)
В этой статье рассмотрим какие патологические процессы могут происходить с головкой поджелудочной железы, какие существуют методы лечения и диагностики.
Немного анатомии
Поджелудочная железа – это паренхиматозный орган, который имеет три части: головку, тело и хвост. Голова панкреас более значима, так как она примыкает к двенадцатиперстной кишке и содержит терминальную часть панкреатического протока.
Также у нее есть небольшой отросток, изогнутый в виде крючка. В проекции передней части органа проходят важные сосудистые магистрали, поставляющие кровь в кишечник и пищеварительные системы.
Отек, воспаление и опухолевые процессы в железе могут пережимать эти стволы, обуславливая клинические симптомы болезни.
О чем говорит локальное превышение размеров органа?
Увеличение головки может быть вариантом нормы, а может стать знаком серьезной патологии, которая еще не имеет внешних признаков. Определить этот параметр не так уж сложно. Достаточно провести УЗИ органов брюшной полости.
Для пациентов с любой патологией желудочно-кишечного тракта – это стандартная процедура. При внешнем осмотре голова поджелудочной железы недоступна осмотру.
Орган залегает глубоко в тканях, а при ожирении не определяется даже в воспаленном виде.
Головка поджелудочной железы имеет УЗИ размеры 25-30 мм. Допускается норма до 32 мм.
Итак, перечислим основные причины, при которых заметна эта патология:
- острое или хроническое воспаление (панкреатит на УЗИ сопровождает отек и увеличение размеров органа, появляющееся после 6 часов от начала приступа);
- образование головки поджелудочной железы (это может быть обычная или ложная киста, злокачественная или доброкачественная опухоль);
- аномалия развития железы (причины могут крыться в генах, нужно искать схожие признаки у родителей);
- спазм или закупорка выводных панкреатических протоков (отек головки может стать результатом закупорки камнем, клубком паразитов, опухолью);
- в некоторых случаях в этой области образуется абсцесс (чаще это является исходом острого панкреатита).
При муковисцидозе секрет железы становится вязким. Орган может увеличиваться в размерах. Как правило, при этой болезни изменяются размеры всех его частей.
Это основные причины, приводящие к увеличению размеров головки панкреас. Далее, подробно разберем диагностику и лечение патологии.
Острый и хронический панкреатит
В случае этой болезни отек и увеличение органа носит временный характер. Когда воспалительная реакция идет на спад, железа возвращается к своим нормальным размерам. Исключением могут стать различные осложнения панкреонекроза: флегмоны, абсцессы, кисты. При хроническом поражении органа размеры железы наоборот снижаются за счет замещения нормальной ткани очагами фиброза.
В случае воспалительных изменений требуется лечение самой реакции. Только купирование приступа может вернуть органу прежние размеры и устранить увеличение.
Назначаются препараты, снижающие секреторную активность железы и уменьшающие воспалительный отек. Лечение дополняют антибиотиками и анальгетиками.
Необходимо устранить причины, провоцирующие панкреатит: холестаз, гепатит, камни в желчном пузыре и протоках. Операция требуется крайне редко.
Опухоли
Увеличение размеров головки панкреас – это один из первых симптомов опухолевых процессов железы. К сожалению, такие болезни сейчас не редкость. И головка органа является для них излюбленной локализацией.
На первых этапах опухоль видна только на УЗИ, а в дальнейшем она может сдавливать желчные протоки, артерии и вены кишечника и печени, двенадцатиперстную кишку.
Появляются симптомы желтухи, печеночной колики, кишечной непроходимости.
Доброкачественные опухоли в головке растут медленно, оттесняя окружающую ткань в сторону. Раки обладают быстрым инфильтративным ростом. Любой процесс подлежит оперативному вмешательству. Единственное лечение рака – это удаление головки панкреас.
Операция носит название панкреатодуоденальная резекция. Ее проводят по строгим показаниям. Операция является тяжелой и имеет негативные последствия для работы пищеварительного тракта.
Ведь происходит удаление не только головки панкреас, но и двенадцатиперстной кишки, иногда иссекается часть желудка. Далее, врач формирует соединения (анастомозы) поджелудочной железы с тонкой кишкой и с желчными протоками.
Важное внимание уделяется ревизии лимфатических узлов, по которым идут метастазы рака. Их удаление – это важная часть профилактики рецидива заболевания.
При доброкачественных образованиях головки иногда требуется аналогичная операция. В некоторых случаях удается провести вылущивание опухоли (без повреждения паренхимы органа) или эмболизацию питающего сосуда (обычно, при гемангиомах). Если не выполнить удаление, то образование перерождается в рак, перекрывает желчные протоки или двенадцатиперстную кишку.
Лечение аномалий развития поджелудочной железы, если они выявлены во взрослом возрасте, как правило, не проводят.
Кисты
Истинные кисты, как правило, являются врожденными. Причины ложных кист – приступы панкреатита и травмы органа. Киста может сообщаться с вирсунговым протоком. Лечение зависит от размеров, локализации образования. Также важным фактором, определяющим тактику врача, является наличие осложнений кисты.
Если киста маленькая и не увеличивается в размерах, то ее удаление – это бессмысленный и опасный процесс. Ведь открытая операция (панкреатодуоденальная резекция) сопряжена с тяжелыми последствиями для пищеварения.
При угрозе разрыва оболочки можно провести малоинвазивное лечение – пункцию и дренирование кисты через переднюю брюшную стенку. При этом происходит опорожнение, а не удаление полости. После такой методики возможны рецидивы.
Кроме того, при кистах возможна видеолапароскопическая операция.
Источник: https://podzhelud.ru/podzh/obrazovanie-golovki-podzheludochnoj-zhelezy