Каждый орган в организме играет важную роль и выполняет ряд функций, позволяющих поддерживать нашу нормальную жизнеспособность. Желчный пузырь не исключение. Его предназначение заключается в накапливании желчи, после чего происходит ее фильтрация.
Цель данного процесса – выделить концентрированную желчь, без которой не обойтись в ходе переваривания пищи. Желчь также помогает делению частичек употребленной пищи, что оптимизирует ее усвоение.
Однако не всегда желчный пузырь может в полном объеме выполнять возложенные на него функции. Это возникает вследствие сбоев работы внутренних органов, инфекции, воспалительных процессов и образования камней в желчном пузыре.
Если не обнаружить заболевание на начальной стадии и не провести курс терапии, появятся осложнения, способные привести к удалению желчного пузыря.
Удаление желчного пузыря помогает избавиться от многих трудностей с желчевыводящей системой, а если следовать всем рекомендациям доктора и соблюдать назначенную диету, еще и улучшить состояние в целом.
Но и здесь есть подводные камни: в 30% случаев спустя некоторое время может обнаружиться панкреатит после удаления желчного пузыря.
Он возникает вследствие нарушенного убывания пищеварительного сока и иных ферментов в тонкий кишечник.
Нужно соблюдать крайнюю осторожность, так как из-за этого нередко фиксировались смертельные случаи. Поэтому профилактика и лечение панкреатита чрезвычайно важны.
Последствия операции по удалению желчного пузыря
Пациенты часто заблуждаются, думая, что после удаления желчного пузыря функции этого органа возлагаются на поджелудочную железу, и в результате ее чрезмерной нагрузки проявляется панкреатит.
К сожалению, эти органы не заменяют друг друга, и хронический панкреатит возникает из-за воспалительных процессов в желчном пузыре. У больных после холецистэктомии (удаления желчного пузыря) наблюдается улучшенное самочувствие, ремиссия длится дольше.
Но доктора нередко становятся свидетелями иной картины: желчные протоки выполняют функцию пузыря, следовательно, желчь поступает понемногу, из-за чего уменьшается ее бактерицидное свойство, претерпевает изменения микрофлора тонкого кишечника, нарушается пищеварение.
Такой негативный эффект дает о себе знать на всех органах пищеварения, в особенности страдает поджелудочная железа, а вследствие этого возникает панкреатит.
При перенесении желчнокаменной болезни выявляется воспаление поджелудочной железы, которое провоцирует такое заболевание, как билиарный панкреатит.
И в зависимости от места нахождения камней в желчном пузыре, выявляется степень тяжести данного заболевания.
Некоторые пациенты жалуются на жидкий стул, стремительное снижение веса, повышенную утомляемость и слабость, что может указывать на постхолецистэктомический синдром.
Он развивается из-за расстройства определенных органов после удаления желчного пузыря, болезней печени, реорганизации системы пищеварения, формирования отклонений вследствие перенесенной операции.
Постхолецистэктомический синдром зачастую влечет за собой панкреатит.
От чего придется отказаться в целях профилактики панкреатита
Во избежание появления панкреатита следует придерживаться нескольких простых правил.
Начать нужно с исключения нагрузок на нервную систему; отказаться от приема жареной, жирной и острой еды; бросить вредные привычки (если таковы имеются).
Стабилизировать свой рацион можно с помощью добавления свежих фруктов и овощей, соков и натуральной пищи. Важно всегда следить, чтобы питание было рациональным и полноценным.
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления после удаления желчного пузыря. 5 лет исследований!!! Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
ДЕЙСТВЕННЫЙ МЕТОД
Отказаться от приема острой еды
Если панкреатит уже выявлен, нужно придерживаться строгой диеты и следовать всем рекомендациям специалистов, чтобы не усугубить процесс.
Нужно осознавать, что теперь много вкусных и ранее любимых продуктов употреблять противопоказано и придется забыть про них. Однако отчаиваться не стоит, так как здоровая поджелудочная железа намного важнее, нежели любые вкусности.
Что должно присутствовать в рационе после удаления желчного пузыря
Строгая диета после перенесенной операции – это не претенциозность докторов, а жизненно необходимое условие. Игнорирование медицинских предписаний может повлечь за собой серьезные осложнения. Главная цель такой диеты – предотвратить скапливание желчи в протоках. Необходимо ознакомиться следующими рекомендациями:
- Обязателен прием только теплой пищи, холодные продукты лучше исключить из рациона, так как последние могут быть причиной спазмов в желчевыводящих протоках.
- Принимать пищу следует небольшими порциями 5–6 раз в день.
- Еда должна содержать растительные и молочные жиры, которые ускоряют выведение желчи.
- Несколько раз в день употреблять кисломолочные продукты: творог, пудинг, суфле.
- Не оставлять без внимания говядину и куриное мясо. Нежирная морская рыба оптимизирует поглощение жиров в организме.
- Хлеб лучше выбирать с вчерашней датой выпуска, слегка подсушенный. Крайне не рекомендуется свежеиспеченный хлеб. Добавить также в рацион отруби.
- Обязательно должны присутствовать разнообразные крупы, подсластить которые разрешено вареньем, медом, джемом, зефиром, сушеными фруктами и ягодами.
- Исключить кофеиносодержащие напитки.
- Обогатить свой стол продуктами, содержащими растительную клетчатку. Это могут быть отруби, рис коричневый, хлопья овсяные.
- Должна преобладать приготовленная на пару или отварная пища, несильно тушеная или запеченная без корочки.
Если пришлось столкнуться с удалением желчного пузыря и панкреатитом, нужно понять, что теперь предписан пожизненный тип рациона, запрашивающий неоднократные ограничения в определенных продуктах либо их полное исключение.
При этом, придерживаясь всех правил и инструкций можно достичь прекрасного самочувствия и предостеречь свой организм от рисков и осложнений.
Какие продукты под запретом
Различные заболевания желудочно-кишечного тракта, в том числе и панкреатит на фоне удаленного желчного пузыря, подразумевают стоп-лист многих продуктов. Среди таковых следующие:
- грибы;
- выпечка и кондитерские изделия (торты, конфеты);
- различные соусы, горчица, майонез;
- специи с ярко выраженным вкусовым эффектом (карри, перец, корица, кориандр);
- газированная вода;
- маринад, квашеные овощи, консервации;
- мороженое.
Симптомы, свидетельствующие о развитии панкреатита
Можно ли самостоятельно распознать панкреатит? Стопроцентный диагноз может поставить только гастроэнтеролог. В любом случае предоставляется возможность ознакомиться с симптомами этого заболевания.
Для острого панкреатита характерно следующее:
- Тупая или режущая сильная боль. Сосредоточение боли наблюдается в правом подреберье.
- Затяжная икота.
- Тошнота. В редких случаях сопровождается рвотой, содержащей желчь.
- Метеоризм, изжога.
- Повышение температуры.
- Обильное потоотделение, для которого характерен липкий пот.
- Подъем/спад артериального давления.
- Во рту появляется сухость, а на языке — налет желтого цвета.
- Случаи диареи или запора.
- Отвердение живота.
- Одышка.
- Значительное снижение в весе.
При хроническом панкреатите симптомы несколько отличаются. Боль, дающая о себе знать во время приступов, может мучить человека на протяжении нескольких лет. Это ощущение усиливается после приема нежелательной пищи (жареное, жирное, копчености, алкоголь). Локализация боли отмечена в том же районе, что и при острой форме этого заболевания.
Сказываются симптомы и на внешности больного. При панкреатите кожа на лице бледнеет, в области поясницы становится синевато-серой. Паховая зона приобретает серо-зеленый оттенок.
Такие видоизменения кожи происходят вследствие отклонений в кровотоке из-за воспалившейся поджелудочной железы, когда кровь может попасть под кожу. При склерозирующей форме панкреатита кожа может приобретать желтый оттенок, то же самое происходит с белками глаз.
Часто хронический панкреатит после удаления желчного пузыря протекает без видимых симптомов или с незначительными свойствами. Поэтому не всегда пациент может обнаружить у себя заболевание на начальных стадиях.
Для хронического панкреатита характерны структурные изменения поджелудочной железы, нарушение выработки инсулина. Из-за последнего повышается уровень глюкозы в крови, а это может быть опасно в силу появления сахарного диабета.
Стоит обратиться за помощью к лечащему доктору именно на стадии острой формы панкреатита. Это позволит не допустить протекания в хроническую форму.
Лечение панкреатита после холецистэктомии
Врачи выделяют главную причину появления панкреатита – это неправильное питание после оперативного вмешательства. Несоблюдение элементарных правил приема здоровой пищи приводит к диагностированию билиарного панкреатита в 75% случаев.
После проведенной операции требуется незначительное количество медикаментозных препаратов. Непосредственно после самой операции проводится антибактериальная терапия антибиотиками. Она составляет 3 дня.
Чтобы избавиться от боли нужно принимать спазмолитики и анальгетики вроде Дротаверина и Бускопана. Вещества, препятствующие образованию камней в желчных протоках, содержатся в Урсольфаке. Также гастроэнтерологи советуют Панкреатин, способствующий улучшению процессов пищеварения.
С целью профилактики панкреатита и ряда других заболеваний, возможных после удаления желчного пузыря, не обойтись без приема желчегонных средств, ферментов и препаратов, принятие которых будет нормализовывать микрофлору кишечника.
- Много способов перепробовано, но ничего не помогает…
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
Да, постоянные аллергические реакция Да, аллегрия появляется время от времени
Да, после очень интенсивных физических нагрузок Да, появилась перхоть (или волосы стали жирнее обычного)
Да, никак не могу справиться с проблемой Да, я у меня есть лишний вес (более чем на 10 кг) Да, слегка превышаю норму (до 10 кг) Да, на языке постоянный налет Да, налет периодически появляется
Да, имеется небольшое пожелтение
Да, постоянные аллергические реакция Да, аллегрия появляется время от времени
Да, после очень интенсивных физических нагрузок Да, появилась перхоть (или волосы стали жирнее обычного)
Да, никак не могу справиться с проблемой Да, я у меня есть лишний вес (более чем на 10 кг) Да, слегка превышаю норму (до 10 кг) Да, на языке постоянный налет Да, налет периодически появляется
Да, имеется небольшое пожелтение
Источник: https://microbiologu.ru/zhelchniy_puzyr/udalenie/pankreatit-posle-udaleniya-zhelchnogo-puzyrya/
Панкреатит после удаления желчного пузыря: лечение и диета
Билиарный панкреатит после удаления желчного пузыря появляется у большинства людей. Бытует ошибочное мнение, что после резекции желчного его работу берет на себя поджелудочная железа, и под воздействием такой нагрузки ее паренхима начинает разрушаться. Эти два органа системы пищеварения дополняют работу друг друга, но никак не являются взаимозаменяемыми. Механизм развития панкреатита бывает запущен еще до операции, в связи с холециститом. Нередко панкреатит появляется и после хирургического вмешательства, но по вине выводных протоков. Они продолжают подавать секрет клеток печени в 12-перстную кишку, но уже не в привычном количестве.
Когда удаление желчного пузыря необходимо и как выполняется операция
Причиной проведения операции по удалению желчного обычно является желчекаменная болезнь, осложненная холециститом (воспаление стенок пузыря) или острым панкреатитом.
Когда камни находятся в желчном пузыре, они препятствуют оттоку желчи в двенадцатиперстную кишку. Секрет печени начинает проникать в выводные протоки поджелудочной железы и обжигает их.
Этот фактор приводит к билиарному панкреатиту и панкреонекрозу.
Первый признак того, что пациенту необходима срочная операция, — это сильные постоянные боли в правом боку, которые невозможно купировать медпрепаратами.
Подготовка к резекции пузыря проходит с помощью УЗИ. Процедура помогает оценить особенности протекания желчекаменной болезни и изучить состояние близлежащих органов. Для проведения оперативного вмешательства применяют малотравматичный метод — лапароскопию.
Операцию проводят под общей анестезией.
Чтобы хирург мог видеть оперируемую область, в определенные части брюшной полости посредством иглы вводят углекислый газ, а затем необходимые инструменты и видеокамеру.
Одновременно с резервуаром желчи вырезают пузырный проток и прилегающую к нему желчнопузырную артерию. Поэтому на них в определенном месте предварительно накладывают фиксирующие клипсы.
Если пузырный канал оставить нетронутым или иссечь меньшую его часть, то со временем он наполнится секретом клеток печени, расширится и сделается похожим на желчный микропузырь. Так как у его стенок возможность сокращения отсутствует, то желчь в нем начнет застаиваться. Со временем в ней образуются камни, которые впоследствии спровоцируют обострение панкреатита.
Иссеченный орган извлекают через самый крупный надрез брюшной полости. В прооперированном месте накладывают швы, к ложу пузыря прокладывают тонкую дренажную трубку.
Если в ходе операции хирург обнаружил, что стенки желчного воспалены, а сам орган увеличен или к нему приросли соседние органы, то хирургическое вмешательство завершают открытой полостной операцией.
Лапароскопический метод может стать причиной повреждения и заболевания других органов. О возможности возникновения данной проблемы пациента предупреждают еще при обсуждении операции.
Что происходит после операции
Как правило, операция по удалению желчного не считается сложной и не представляет опасности для здоровья человека. Пузырь расположен в стороне от основного желчевыводящего протока, поэтому в момент иссечения органа вероятность его повреждения минимальна.
Последствия для всего организма
За счет удачного анатомического расположения желчного пузыря движение желчи продолжается, даже после его удаления, по общему выводному протоку. После операции функции пузыря, который служил резервуаром для временного хранения желчи, берут на себя выводные печеночные протоки (правый и левый), а также общий проток.
Отсутствие желчного не сильно влияет на состояние здоровья организма. Человек со временем приспосабливается к жизни без этого органа. У большинства прооперированных пациентов наблюдается улучшение здоровья.
Симптомы билиарного панкреатита, который представляет собой патологию вызванную нарушением оттока желчи, ослабевают и со временем исчезают. Обострение заболевания может наблюдаться у людей, не выполняющих рекомендаций врача относительно образа жизни и питания.
Осложнения на поджелудочную
Если ранее желчный пузырь выбрасывал необходимое для переваривания пищи количество секрета в кишечник, то после операции, когда его функцию взял на себя общий выводной проток, желчь стала поступать маленькими порциями. Такое изменение в ЖКТ вызывает у некоторых пациентов признаки и симптомы приступов панкреатита. Они могут проявляться изжогой, частыми запорами или поносом.
Если панкреатит после удаления желчного пузыря обостряется, то причина сводится к нарушению лечебного питания и употреблению алкоголя. Нарушения функций поджелудочной железы также может возникнуть по причине минимального поступления в толстую кишку желчи.
Обострение хронического панкреатита после удаления желчного пузыря — также достаточно частое явление. Клинические симптомы хронического панкреатита очень редко возникают сразу после оперирования, обычно — в течение полугода. Они не отличаются от симптомов, возникающих у больных при самостоятельном развитии болезни, для которой характерны периоды обострения и ремиссии.
Диета в целях профилактики панкреатита
Всегда назначается стол 5 после удаления желчного при панкреатите. Необходимость строго соблюдать диету с целью предупреждения обострения панкреатита сохраняется не менее года.
Именно такой отрезок времени требуется на восстановление организма после резекции внутреннего органа. Диета при удаленном желчном пузыре и панкреатите формируется из продуктов с высоким содержанием витаминов, микро- и макроэлементов.
Цель здорового питания сводится к снижению нагрузки на желчевыводящий проток и печень.
Диетический стол №5 предусматривает соблюдение следующих правил:
- Ежедневно в меню должна присутствовать пища, являющаяся источником углеводов и белков.
- Ограничение накладывается на продукты, содержащие животные жиры.
- Процесс приготовления блюд предполагает готовку на пару, запекание и варку продуктов.
- Если в рационе присутствую продукты, содержащие клетчатку, то их подают только в измельченном виде.
- Из меню исключают продукты, способствующие газообразованию.
- Соль разрешается использовать в минимальном количестве, а от острых специй и приправ следует отказаться полностью.
- Питание после удаления желчного дробное. Больной должен кушать часто (не менее 6 раз в день), но понемногу и в одно и то же время. Еда должна быть теплой.
Суточный рацион больного с билиарным панкреатитом после удаления желчного предполагает прием пищи с содержанием следующего количества жиров, белков и углеводов:
- Белки растительного происхождения — 40 г, животного — 40 г.
- Жиры — до 90 г. Из них рекомендуемое количество растительных жиров — 30%.
- Углеводы — до 400 г.
- Вода — 1,5 л и более.
- Соль — до 10 г.
Некоторым пациентам врачи рекомендуют дополнять диету приемом препаратов, улучшающих функционирование печени (Карсил, Эссенциале).
Обязательное правило, которое должны соблюдать все больные панкреатитом, — это питье воды натощак. Она может быть минеральной или обычной. Чай, компот или сок воспринимаются организмом как еда, а поджелудочная железа вырабатывает двууглекислый раствор щелочи только благодаря воде. Последний нейтрализует кислоту, поступающую в кишечник с пищей.
Разрешенные после удаления желчного и при панкреатите продукты и блюда:
- Главные блюда меню. Супы: овощной — с картофелем и морковью; крупяной — с гречкой, рисом, перловкой; молочный — с макаронами; фруктовый — с яблочной сушкой, курагой, изюмом. Овощные щи, свекольник, борщ на нежирном мясном бульоне.
- Второе: макароны, каши из риса, пшена, гречки, плов с сухофруктами. При панкреатите хорошо добавлять в такую еду семечки льна.
- Мясные блюда из рыбы нежирных сортов (хек, тунец, минтай) и диетического мяса (крольчатина, говядина, курятина). Готовят на пару, запекают в фольге или просто отваривают.
- Хлеб. Допускается хлеб из отрубей, пшеничные сухарики, подсушенное бисквитное печенье.
- Кисломолочные продукты с жирностью не более 2%. Сметана, йогурт, кефир, творог.
- Овощи (употребляют в перетертом виде). Цветная и пекинская капуста, брокколи, морковь, свекла, кабачки, тыква, морская капуста, сельдерей. Томаты и болгарский перец — ограниченное количество.
- Фрукты и ягоды (ограниченное количество и по показаниям врача). Мягкие яблоки сладких сортов запекают. Бананы, гранаты, арбузы. Сушеную дыню, чернослив, курагу добавляют в блюда.
- Напитки (слегка подслащенные). Некрепкий черный чай, некислые, разбавленные водой соки, отвар из шиповника, компоты и кисели из сухофруктов.
В списке полностью запрещенных продуктов при панкреатите находятся кофе, шоколад, грибные супы, окрошка, жирное мясо, острые специи и заправки, выпечка из слоеного и сдобного теста, свежий хлеб, орехи, семечки, газировка.
Лечение панкреатита после холецистэктомии
После удаления желчного пузыря пациенту назначают лечение с минимальным количеством лекарств:
- Антибиотики. Назначают сразу после хирургического вмешательства, чтобы предупредить воспаление ложа пузыря, органов, возле которых он находился, и его главного выводного протока. Прием антибактериальных препаратов длится 3-5 дней.
- Обезболивающее. Для снятия боли и спазмов, которые могут появиться после удаления желчного, прописывают анальгетики (Баралгин, Пенталгин) и спазмолитики (Дротаверин, Бускопан).
- Суспензия или таблетки Урсофальк — предупреждают образование камней в желчевыводящем протоке.
- Таблетки Панкреатин — для улучшения пищеварения.
В индивидуальном порядке некоторым пациентам, для профилактики панкреатита, назначают прием желчегонных средств и ферментов, которые нормализуют микрофлору кишечника и улучшают работу всей пищеварительной системы.
При удаленном желчном пузыре учащаются обострения хронического панкреатита. Для купирования болевого синдрома врачи назначают таким пациентам прием анальгетиков и противовоспалительных средств (Парацетамол, Кетанов, Диклофенак). В тяжелых случаях пациента госпитализируют и для снятия болевого синдрома вводят внутривенные обезболивающие.
Осложнения после удаления желчного пузыря случаются редко и чаще всего по причине нарушения диеты. Поэтому очень важно первый год после операции следовать всем предписаниям лечащего врача.
Источник: https://podzhelud.ru/pankreatit/posle-udaleniya-zhelchnogo-puzyrya
Панкреатит после удаления желчного пузыря и при полипах: чем лечить воспаление
Такие важные органы пищеварительной системы, как желчный пузырь и поджелудочная железа, имеют между собой тесную связь. Именно поэтому обострение патологии одного из этих органов негативно влияет на другой. Каким образом вылечить панкреатит после удаления желчного пузыря – тема нашей статьи.
Холецистэктомия – операция по удалению желчного пузыря
Наиболее частой причиной удаления этого органа является желчнокаменная болезнь.
Также назначают эту операцию при полипах более 10 миллиметров и прочих патологиях, чреватых возникновением серьезных осложнений.
Несмотря на то, что в настоящее время активно развиваются консервативные методики лечения этой патологии, увы, часто именно холецистэктомия является единственной эффективной методикой терапии этого недуга.
Во многих случаях такое оперативное вмешательство помогает спасти пациенту жизнь.
Холецистэктомия при желчнокаменной болезни показана при наличии в полости пузыря большого количества конкрементов (в простонародье – камней) или если их размеры угрожают закупорить желчный проток. Кроме того, развитие этого заболевания может негативно влиять на функционирование прочих органов системы пищеварения, и это тоже является показанием к резекции пузыря.
Если желчнокаменная болезнь протекает на фоне сопутствующей патологии (к примеру, панкреатита – заболевания поджелудочной железы), то во избежание возникновения осложнений и обострений желчный пузырь удаляют практически всегда.
При панкреатите необходимость такого оперативного вмешательства обусловлена тем, что нарушение нормального желчеоттока и оттока сока поджелудочной железы приводит к тому, что желчь попадает в протоки этого органа, а секрет железы застаивается в них.
Это приводит к «самоперевариванию» этого секрета, что чревато не только возникновение в тканях железы воспалительного процесса, но и (что гораздо опаснее) в запущенных случаях может вызвать некроз – отмирание органических клеток тканей поджелудочной железы с полной потерей их функциональности (без возможности восстановления).
Осложнения, возможные при развитии желчнокаменной болезни
Разумеется, любое хирургическое вмешательство вызывает опасения у больных, в связи с чем они до последнего тянут с рекомендованной врачом операцией. Холецистэктомия – не исключение. Однако чаще всего это происходит от простого незнания возможных последствий такой затяжки времени.
Дело в том, что развитие желчнокаменной болезни чревато попаданием конкрементов в желчевыводящие пути. Почти треть взрослого населения нашей страны сталкивается с подобной проблемой.
Камни в желчном пузыре и в его протоках вызывают воспаление тканей, в медицине именуемое калькулезным холециститом (не путайте с бескаменной формой этого заболевания, при которой камней в пузыре нет). Воспаленный орган инифицирует прочие органы нашего организма, что нарушает их нормальное функционирование.
Среди наиболее распространенных осложнений желчнокаменной болезни специалисты выделяют:
- переход патологии в гнойную стадию;
- механическая желтуха;
- билиарный панкреатит, который диагностируется у 87-ми процентов людей, пораженных желчнокаменной болезнью;
- возникновение различных патологий двенадцатиперстной кишки и желудка;
- нарушение нормальной работы сфинктера Одди;
- общая интоксикация всего организма.
Читать также: Симптомы и способы лечения холестаза желчного пузыря
Особенно сильно влияет развитие этой патологии на поджелудочную железу, вызывая панкреатит (воспаление поджелудочной железы). Причем, чем большее время конкременты сохраняются в полости пузыря, тем чаще и интенсивней проявляются приступы этой патологии поджелудочной железы. Если тянуть с операцией долгое время – обострение панкреатита в хронической форме возможно и после холецистэктомии.
Как связаны между собой желчный пузырь и поджелудочная железа?
Желчный пузырь представляет собой небольшой грушевидный резервуар, расположенный сразу под печенью.
Его основные функции заключаются в накоплении непрерывно продуцируемой печенью желчи, доведение её до необходимой концентрации и в доставке этого секрета в двенадцатиперстную кишку при попадании пищи в желудочно-кишечный тракт.
Чтобы эта агрессивная жидкость не попадала в кишечник при отсутствии там пищевого комка, на выходе из желчного протока стоит сфинктер Одди, который перекрывает беспорядочное поступление желчи.
Если говорить о поджелудочной железе, то её работа – это продуцирование особого секрета, именуемого панкреатическим соком, который принимает непосредственное участие в расщеплении пищи. Помимо этого, эта железа вырабатывает такие важные для организма вещества, как глюкагон и инсулин, с помощью которой корректируется в крови уровень сахара.
И желчный, и панкреатический проток соединяются между собой в преддверии двенадцатиперстной кишки (перед сфинктером Одди). Если камни из полости пузыря (даже маленького размера) достигают этого сфинктера, то его просвет перекрывается, что приводит к застою не только желчи, но и панкреатического сока, в результате чего возникает билиарный панкреатит.
Справедливости ради стоит сказать, что на ранней стадии развития желчнокаменной болезни операция холецистэктомии не является единственным выходом из ситуации.
Если патология обнаружена вовремя и не вызывает у больного печеночных колик, воспалений и прочих негативных осложнений – есть и консервативные способы лечения.
Однако решение о назначении наиболее эффективной терапии этой болезни – исключительная компетенция лечащего врача. Только он может определить необходимость хирургического вмешательства, и к его мнению следует прислушаться.
Читать также: Как можно избавиться от полипов желчного пузыря?
Что происходит с поджелудочной железой при удаленном желчном пузыре?
Многие пациенты ошибочно полагают, что после резекции пузыря все его «обязанности» начинает исполнять именно поджелудочная железа. Это вовсе не так.
Если возникновение билиарного панкреатита явилось следствием желчнокаменной болезни, что холецистэктомия может не только запустить ремиссию панкреатита, но и поспособствовать его полному излечению.
Если операция проведена планово и своевременно – вероятность полного выздоровления весьма высока. После холецистэктомии более, чем у 50-ти процентов прооперированных пациентов, работа поджелудочной нормализуется.
Если оперативное вмешательство проведено на поздней стадии заболевания (когда камни в желчном уже привели к возникновению серьезных осложнений), или если сама операция была проведена с какими-либо ошибками, возможно появление так называемого постхолецистэктомического синдрома (ПХЭС).
Как правило, его появление связано с:
- нарушениями нормальной работы печени;
- дисфункциями других близлежащих органов, обострившимися после резекции пузыря;
- неправильной тактикой проведения вмешательства или допущенными в его ходе ошибками;
- адаптацией пищеварительной системы к новым условиям работы;
- развитием нового заболевания в результате осложнений после холецистэктомии;
- причинами психологического характера.
Вероятность возникновения хронического панкреатита после резекции желчного находится в прямой зависимости от того, сколько длилось течение желчнокаменной болезни. Чем раньше проведена резекция – тем благоприятней прогноз.
Послеоперационное лечение в таких случаях подразумевает обязательное соблюдение особого режима и рациона питания, которые регламентирует диета под названием «Лечебный стол №5».
Дело в том, что в отсутствии удаленного пузыря желчи негде скапливаться, и она постепенно проникает в кишечник, вне зависимости от наличия в нем пищи.
Поскольку желчь является довольно агрессивной средой, то её наличие в пустом кишечнике провоцирует возникновение воспалений и снижает уровень сопротивляемости других органов (в том числе и поджелудочной железы), вызывая в том числе и панкреатит.
Кроме того, нарушается нормальное состояние кишечной микрофлоры, что может спровоцировать нарушения стула (диарею или запоры).
Основными правилами этой диеты являются:
- дробность питания, при которой есть следует понемногу, но часто (пять-шесть раз в день), соблюдая равные временные интервалы между приемами пищи;
- отказ от жирной, острой и жареной пищи;
- отказ от консервации, копченостей и солений (в том числе – и от домашней);
- еду следует готовить на пару, варкой или запеканием и употреблять в темплом (не горячем и не холодном) виде;
- под запрет попадают также алкогольные и газированные напитки, фаст-фуд, бобовые культуры, грибы, сладости, шоколад, сдоба, выпечка, кислые ягоды и фрукты, а также овощи с большим содержанием эфирных масел (чеснок, лук, редис, шпинат и т.п.);
- нельзя также употреблять в пищу соусы (майонезы, кетчупы и т.п.), специи, пряности и продукты, содержащие в своем составе консерванты, усилители вкуса, красители, заменители и ароматизаторы.
Конкретное меню и список разрешенных продуктов врач подбирает индивидуально, основываясь на состоянии конкретного пациента.
Лечение панкреатита при удаленном желчном пузыре
После удаления желчного пузыря может возникнуть повышенное количество приступов панкреатита. Это характерно для пациентов, у которых этот диагноз был поставлен еще до операции. Как их лечить? Купировать такие приступы помогают препараты противовоспалительного и обезболивающего действия («Парацетамол» «Аспирин», «Нимесулид», «Кетанов», «Диклофенак» и т.п.).
Степень воздействия на организм лекарств обезболивающей группы различна, поэтому при панкреатите после удаления желчного их назначение находится в исключительной компетенции лечащего врача на основании текущей клинической картины возникающих приступов. В самых крайне тяжелых случаях возможно назначение внутривенных наркотических препаратов, применение которых без назначения врача категорически неприемлемо.
В отсутствии желчного пузыря возникновение панкреатита может спровоцировать неправильное питание, поэтому прооперированным пациентам необходимо после удаления желчного в обязательном порядке соблюдать предписанную диету.
Кроме того, врач-гастроэнтеролог, как правило, выписывает препараты желчегонного действия, чтобы предотвратить застой желчи в протоках.
Также назначаются препараты, которые призваны нормализовать кишечную микрофлору, которая может быть повреждена избыточным количеством желчи.
Чтобы облегчить процесс пищеварения в новых условиях, выписывают ферментосодержащие лекарственные средства (к примеру, «Панкреатин»).
В заключении хочется сказать, что если врач советует Вам удалить желчный пузырь – не тяните с операцией. Её технология хорошо отработана, и при соблюдении всех врачебных рекомендаций после удаления желчного возврат к полноценной жизни произойдет достаточно скоро. И не занимайтесь самолечением! Это может значительно усугубить ситуацию и затруднить дальнейшее лечение.
Источник: https://puzyrzhelchnyj.ru/bolezni-i-lechenie/pankreatit-posle-udaleniya-zhelchnogo-puzyrya.html
Панкреатит после удаления желчного пузыря — Гастродоктор
Лечение панкреатита после удаления желчного пузыря довольно частая ситуация возникающая у больных перенесших операцию, чему есть ряд объективных причин.
Характеристика проблемы
Развитие патологии, называемой специалистами холециститом калькулезного типа, вызывает:
- отмирание тканей поджелудочной железы (ПЖ);
- панкреатит острой и хронической формы;
- желтуху и другие нарушения.
Наличие камней в органе ухудшает циркуляцию желчи и провоцирует ее заброс в протоки ПЖ. Перечисленные процессы вызывают застой, что в 70-80% случаев провоцирует воспаление в поджелудочной железе.
При обострении течения желчнокаменной болезни или при наличии воспалительных процессов в органе может проводиться оперативное вмешательство, называемое специалистами холецистэктомия.
В большинстве случаев (около 70%) выполнение этой процедуры приводит к тому, что панкреатит после удаления желчного пузыря протекает в более легкой форме, наблюдается увеличение времени течения ремиссии.
Однако больным после проведения процедуры следует учитывать, что поджелудочная железа не способна выполнять функции удаленного органа.
Любые отклонения от рекомендуемого лечащим гастроэнтерологом режима питания и лечения в этот период могут спровоцировать ухудшение состояния больного, не исключая летальный исход.
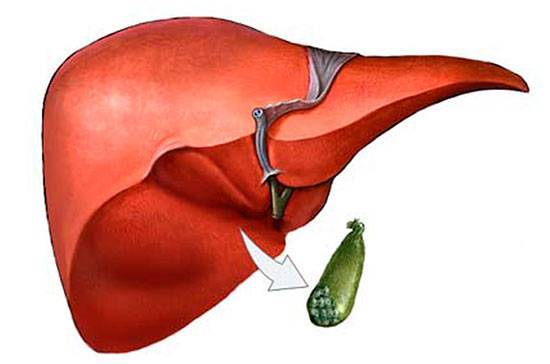
Изображение нормального тока желчи и заброса жидкости в каналы ПЖ
Описание болезни и причин проведения операции
К функциям, выполняемым органом, относится аккумуляция и отведение желчи, которая предназначена для переработки жиров, содержащихся в пище.
Среди задач, выполняемых поджелудочной железой, следует выделить:
- выработку ферментов, обеспечивающих переваривание пищи;
- производство глюкагона и инсулина, поддерживающих нормальный уровень глюкозы в крови.
Образование и накопление некоторого количества конкрементов провоцирует нарушение работоспособности протоков для отвода желчи. В результате этого увеличивается риск возникновения поражения в органах, расположенных рядом.
Присутствие нерастворимых камней в больном органе:
- провоцирует воспаление поджелудочной железы;
- вызывает забрасывание желчи в протоки поджелудочной железы, приводя к различным формам панкреатита и некротизации ее тканей за счет самопереваривания под действием ферментов.
Специалисты выделяют такие патологии, вызывающие билиарный панкреатит, как:
- Холангит. Возникает при воспалении желчных каналов вследствие нарушения проходимости протоков при поражении инфекцией.
- Желчнокаменную болезнь. Застой желчи, возникающий при перекрытии каналов конкрементами, провоцирует рост давления внутри органа. Следствием этого является заброс жидкости в поджелудочную железу.
- Холецистит. Проявляется в виде отека, нарушающего циркуляцию желчи и возникающего при развитии воспалительных процессов в области пузыря.
Важно! Течение билиарной формы вызывает дегенеративные изменения в железе и приводит к увеличению количества и разрастанию тканей соединительного типа.
Симптомами этой формы воспаления являются:
- Систематическая выраженная боль ноющего характера, возникающая в области спины, нижней части живота и под ребрами. Обычно она проявляется в течение нескольких часов после приема копченой, консервированной, жареной пищи или продуктов, обладающих высоким содержанием жиров.
- Болевые ощущения различной степени интенсивности, проявляющиеся в верхней части брюшной полости.
- Общая слабость организма.
- Частые расстройства ЖКТ с нарушениями стула в виде запоров или поноса с незначительным увеличением температуры тела.
- Нарушение работы дыхательной системы.
- Появление тошноты и рвоты, которые сопровождаются ощущением горечи в ротовой полости.
- Лихорадка.
Развитие патологии приводит к:
- выбросу ферментов в кровь и окружающие ткани;
- замедлению процесса пищеварения с одновременным появлением болезненных ощущений при нем;
- нарушению функции поджелудочной железы;
- увеличению частоты возникновения приступов;
- повышению риска развития инсулинозависимой формы сахарного диабета.
Важно! Следует отметить, что сам факт присутствия камней не является показанием для проведения оперативного вмешательства. В большинстве случаев назначение процедуры обусловлено ухудшением состояния, например, в стадии обострения.
Назначение холецистэктомии и способы ее проведения
Перед проведением холецистэктомии врач должен убедиться, в том что нет другого способа решения проблемы. До этого, при появлении симптомов билиарного панкреатита хронического типа, в зависимости от степени тяжести патологии, гастроэнтерологом может назначаться один из следующих методов лечения:
- Строгая диета как элемент симптоматической терапии предусматривает не только голодание в течение нескольких дней, но и значительное снижение потребления жидкости, поскольку ее поступление в организм вызывает выработку ферментов и ухудшение состояния.
Важно! С целью нормализации работы процесса пищеварения и уменьшения активности поджелудочной железы могут применяться препараты из группы ферментов, например, Панкреатин.
- Внутривенное или внутримышечное введение обезболивающих препаратов, например, Баралгина.
- Можно использовать антибиотики для остановки воспалительных процессов и дегенеративных изменений в области ПЖ. Однако эта мера применяется в редких случаях, при недостаточной эффективности препаратов группы спазмолитиков и анальгетиков.
- Внутримышечное введение спазмолитических препаратов, например, Папаверина, направлено на снижение производства желудочного сока, стимулирующего активность ПЖ.
Важно! Если, несмотря на соблюдение строгой диеты, эпизод обострения длится более 1 недели, возможным решением является назначение внутривенного питания.
- При проведении терапии хронического панкреатита в условиях стационара одним из обязательных элементов лечения является восполнение водного баланса в организме. Его нарушение возникает вследствие ограничения количества употребляемой жидкости. Обычно эта мера выполняется путем внутривенного введения физиологического раствора.
- При определении острой формы панкреатита и обнаружении по результатам диагностики симптомов «острого живота» лечащий врач принимает решение удалять орган.
- Другим показанием является наличие большого количества камней, вызывающих дисфункцию ПЖ и соседних органов.
- Обычно такое состояние выявляется при рентгенологическом обследовании, называемом эндоскопическая ретроградная холангиопанкреатография.
- Холецистэктомия может проводиться одним из двух методов, предусматривающих извлечение конкрементов или удаление самой ПЖ, выполняемого через небольшой разрез:
- лапароскопическим;
- лапаротопическим путем.
Способы выполнения холецистэктомии а) малоинвазивный закрытого типа; б) открытого типа
Постхолецистэктомический синдром
В большинстве случаев проведение операции способствует улучшению состояния больного. Однако немаловажную роль в этом играет его дисциплинированность в вопросах соблюдения рекомендуемой врачом диеты и образа жизни на послеоперационный период.
Хронический панкреатит при удаленном желчном пузыре протекает в более легкой форме, специалисты отмечают улучшение самочувствия пациента и увеличение периода ремиссии заболевания.
Однако в силу ряда причин состояние больного может ухудшиться, что наблюдается в 1/3 случаев и бывает связано с:
- Употреблением алкогольной продукции или нарушением рекомендуемой врачом диеты.
- Неправильно выбранной технологией проведения операции, ошибками, возникающими в ходе ее выполнения.
- Наличием болезней ЖКТ, оказывающим влияние на взаимодействие органов и систем пациента после холецистэктомии.
- Отравлением при приеме пищи и наличием любого из видов гепатита.
- Наличием повреждений или травм.
- Появлением рассогласования работы органов, связанных с операцией.
- Приемом медикаментозных препаратов.
- Наличием дисфункций в работе печени.
- Периодом адаптации, связанным с перестройкой пищеварительной системы и высокой вероятностью формирования патологий в этот период.
Развивающийся вследствие перечисленных нарушений постхолецистэктомический синдром характеризуется высокой вероятностью (до 95%) возникновения хронического панкреатита. Суть упомянутого синдрома состоит в том, что нарушенные функции больного органа по накапливанию и дозированной подаче желчи во время приема пищи приводят к постоянному стеканию вырабатываемого секрета в область кишечника.
Обратите внимание! Несмотря на небольшое количество желчи, постоянно поступающей в область кишечника, происходит снижение ее противомикробных свойств. Это, в свою очередь, создает благоприятные условия для развития воспалительных явлений и обострения течения хронического панкреатита.
Подобное нарушение диагностируется появлением ряда симптомов, среди которых можно выделить:
- Увеличение потоотделения.
- Приобретение белками глаз и кожей лица желтого цвета.
- Появление рвоты и тошноты.
- Возникновение метеоризма.
- Чувство тяжести, проявляющееся в том, что после удаления желчного пузыря болит поджелудочная железа, основной областью локализации болевых ощущений является район правого подреберья пациента.
Значительная часть описанных симптомов может возникать в результате образования спаек, состоящих из соединительных тканей и формирующихся в качестве защитной реакции организма в месте проведения операции.
Спайки образуются в ходе даже малоинвазивного вмешательства путем заполнения тканями пустот, получившихся после устранения желчного пузыря. К симптомам появления спаек можно отнести болевые ощущения в виде покалываний, локализуемых в нижнем отделе живота.
При первых признаках появления патологии после выполнения холецистэктомии необходимо обратиться за консультацией к лечащему гастроэнтерологу, который проведет диагностику состояния больного, при помощи:
- Ультразвукового обследования;
- Изучения области локализации болевых ощущений при помощи пальпации;
- Анализа характеристик пробы крови больного.
По результатам осмотра врач рекомендует курс восстанавливающей терапии или госпитализацию пациента в случае тяжелого состояния.
Советуем почитать: Хирургическое лечение хронического панкреатита.
Терапия после проведения холецистэктомии
- Лечение панкреатита после удаления желчного пузыря, в зависимости от состояния больного, включает комплекс мер, основной из которых является соблюдение диеты на период обострения болезни и по его завершению.
- Комплексный подход к облегчению состояния может включать использование одной или нескольких мер медикаментозного лечения, среди которых:
- Соблюдение диеты, которая включает супы-пюре, протертые овощи. В качестве питья допустимо использование некрепкого зеленого чая, свежего сока, разведенного с водой в соотношении 50/50, слабые отвары на основе шиповника. Меню больного должно включать употребление жиров растительного происхождения и молочных, так как они способствуют выведению желчи. Со временем можно включать в меню морскую рыбу с невысоким содержанием жира, блюда из курицы и говядины. Главным назначением такой диеты является исключение сбора желчи в области протоков. Одним из принципов такой диеты является прием пищи небольшими порциями, с увеличением количества трапез до 5-6 в день.
Обратите внимание! Не рекомендуется употреблять хлеб в свежеиспеченном виде, хорошее влияние на течение болезни оказывает добавление в рацион отрубей и других продуктов с высоким содержанием клетчатки.
- В соответствии с показаниями лечащего врача, в некоторых случаях после проведения операции назначается 3-дневный курс терапии с использованием антибиотиков.
- Для купирования болевых ощущений практикуется назначение препаратов из группы спазмолитиков и анальгетиков, например, Бускопана и Дротаверина.
- В отдельных случаях с целью облегчения состояния больного и улучшения пищеварительных процессов назначаются препараты ферментативной группы.
- С целью профилактики образования конкрементов в желчных протоках используются препараты, содержащие вещества, препятствующие этому процессу, например, Урсофальк.
- В качестве превентивной меры, предупреждающей появление панкреатита и других патологий, после проведения холецистэктомии назначается прием препаратов, способствующих нормализации кишечной микрофлоры, и желчегонных медикаментов.
- Залогом успешного лечения после проведения операции является соблюдение рекомендуемой диеты и обращение к гастроэнтерологу при первых признаках ухудшения состояния здоровья.
- Рекомендуем ознакомиться: Реабилитационный период после лечения острого панкреатита.
- Понравился материал: оцени и поделись с друзьями
| (1 votes, average: 5,00 |
Источник: https://gastrodoktor.ru/pankreatit-posle-udaleniya-zhelchnogo-puzyrya.html



 Симптомы и способы лечения холестаза желчного пузыря
Симптомы и способы лечения холестаза желчного пузыря Как можно избавиться от полипов желчного пузыря?
Как можно избавиться от полипов желчного пузыря?