Болевой панкреатит
Хронический болевой панкреатит представляет собой достаточно запущенную и опасную форму болезни. Боли на этой стадии могут носить достаточно интенсивный, выматывающий характер, что требует принятия энергичных мер. Сколько длится болевая форма хронического панкреатита, зависит от принимаемых мер и своевременности начала лечения. В целом болевая форма хронического панкреатита свидетельствует о серьезном прогрессировании патологии.
Сущность болезни
Хронический панкреатит представляет собой развивающееся заболевание поджелудочной железы, сопровождающееся прогрессирующими и необратимыми поражениями паренхимы в результате воспалительно-деструктивных процессов и снижения проходимости протоков, что вызывает дисфункцию органа. Хронический болевой панкреатит является одной из форм болезни, характеризующейся наличием постоянных болевых ощущений разной интенсивности в эпигастральной области.
Важно! Болевой синдром при хроническом панкреатите на этой стадии может длиться несколько месяцев без перерывов.
Помимо болевого варианта, болезнь может иметь хроническую рецидивирующую разновидность.
Такая форма патологии также выражается достаточно длительными болями в области живота, но болевой синдром возникает только в период обострения, который может продолжаться несколько дней, а затем, заболевание переходит в латентную безболезненную фазу. При этом типе патологии стадии обострения и ремиссии периодически сменяют друг друга.
Боль в животе то усиливается, то притупляется
Особенности болевого синдрома
Болевые ощущения являются характерным признаком панкреатита любой формы, но хронический болевой панкреатит имеет постоянное проявление боли.
Чаще всего эти боли носят тупой, ноющий характер с умеренной интенсивностью. Однако при нарушении питания или воздействии провоцирующих факторов они резко усиливаются.
Помимо болевого синдрома ощущаются и другие: тошнота, ухудшение аппетита, лейкоцитоз, диарея.
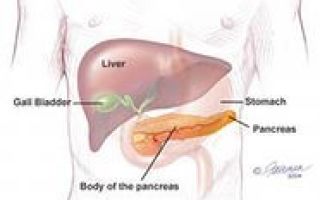
Локализация болей зависит от места расположения очага поражения на поджелудочной железе. Если поражению подверглась головка железы, то основная боль приходится на правую сторону эпигастральной зоны. Когда воспаление развивается на железистом теле, источник болевых ощущений перемещается в левую сторону эпигастральной области.
При повреждении хвоста железы основная боль ощущается в левом подреберье. Болевой синдром может распространяться и на другие области. Важно: наиболее характерна иррадиация в область спины, по ходу ребер до позвоночного столба, левую лопатку и плечевой пояс, в нижнюю подвздошную зону.
Иногда боли чувствуются в сердечной области, причем очень напоминают стенокардию.
При болевом панкреатите боль может чувствоваться и в других органах
Почему возникают болевые ощущения
Природа болевых проявлений при хроническом развитии болезни может быть разнообразной, но основной механизм заводится увеличением давления в каналах и железистых тканях, а также отеком органа в результате значительного ухудшения выведения панкреатического сока из протоковой системы, в т. ч.
по причине обструкции каналов. Такой болевой синдром может возникать независимо от функциональных нарушений поджелудочной железы, т.е. при сохранении активной секреторной функции.
Наиболее характерно проявление этих болей через 15-25 минут после приема пищи, что является реакцией организма на естественное повышение секреции сока.
Второй механизм формирования болевого синдрома обусловлен воспалительной реакцией и тканевой деструкцией, которые усиливаются под влиянием внешних раздражителей (алкоголь, неправильное питание, стресс). Такие боли по силе проявления напоминают болевые симптомы, возникающие при остром типе патологии.
Наконец, болевые ощущения могут быть связаны с развитием нейропатий, т.е. воздействием на нервные окончания при периневральном воспалении и фиброзе.
Кроме того, боли при панкреатите могут порождаться и другими факторами внежелезистой локализации: нарушениями в желчевыводящих каналах, поражением сфинктера Одди, дуоденальным повышением давления, сдавливанием со стороны соседних органов при кистах.
Особенности диагностирования болезни
Диагностирование хронического панкреатита часто становится достаточно сложной задачей, даже при выраженном болевом синдроме.
Сложности связаны прежде всего с анатомическими особенностями расположения поджелудочной железы, которая размещена в глубине забрюшинного пространства. Кроме того, железа имеет малые размеры и массу.
Характерные боли, рвота, неустойчивый стул, изменения в крови и кале дают возможности постановки предварительного диагноза, но они напоминают проявление ряда других патологий.
Дифференцированная диагностика болевого синдрома при хроническом панкреатите является необходимым элементом выявления патологии и назначения правильной схемы лечения.
Очень важно рассматриваемую патологию дифференцировать от опухолевых проявлений в поджелудочной железе.
С этой целью применяются способы инструментальных исследований: панкреатическая ангиорентгенография и дукторентгенография с введением контрастного вещества в железу; эхография; радиоизотопное сканирование и ангиография. При необходимости проводится биопсия.
Среди анализов на панкреатит присутствует такой вид обследования, как биопсия
Хронический болевой панкреатит необходимо дифференцировать также от некоторых других заболеваний, среди которых энтерит, дизентерия хронической формы, туберкулез кишечника, заболевания органов брюшной полости, патологии желчного пузыря и желчных каналов. Достаточно часто путаница происходит при выявлении холецистита, желчнокаменной болезни, дискинезии желчных путей.
Как лечить болезнь
При лечении болевой панкреатической разновидности, в основном, применяются консервативные методы, но при тяжелом течении болезни и высоком риске осложнений показано оперативное вмешательство.
Любое лечение этой патологии начинается с устранения провоцирующих причин: обеспечение диеты, категорический запрет алкогольных напитков и курения, обеспечение функционального покоя поджелудочной железы.
Важно! При постоянном и интенсивном болевом синдроме важное значение приобретает купирование его проявления.
Наиболее часто устранить боль удается путем приема анальгетиков, обеспечивающих обезболивающее воздействие. Как правило, используются такие распространенные лекарства, как Баралгин и Трамадол.
Купирование боли осуществляется при помощи препарата Баралгин
При сильных, плохо поддающихся лечению болях назначаются наркотические анальгетики, в частности, Промедол.
При назначении сильных препаратов следует помнить, что ряд опиатов способствует возникновению спазма сфинктера Одди, что приводит к обратному эффекту – усилению боли.
В особо тяжелых случаях течения панкреатита назначается под строгим контролем препарат Фентанин совместно с Дроперидолом и Лидокаин.
В зависимости от механизма формирования болевого синдрома используются направленные методики купирования болей:
- Секреторные ингибиторы. В случае, когда боли обусловлены повышением давления в протоках или железистых тканях, назначаются препараты, снижающие секрецию панкреатического сока. Наиболее активным ингибитором служит соматостатин, а для его введения назначается препарат Окреотид.
- Холинолитики. Данная группа препаратов также используется для подавления панкреатической секреции. При купировании болевого синдрома применяются Гиосцин, Бутилбромид.
- Спазмолитические средства. Эти препараты применяются в качестве дополнительного воздействия для повышения эффективности лечения. Назначаются Мебеверин, Домперидон, имеющие определенную избирательность в воздействии.
- Ингибиторы соляной кислоты. Исследования доказали, что в формировании болевых синдромов существенную роль играет секреция соляной кислоты. Для подавления её избыточной выработки назначаются блокаторы Н2-гистаминовых рецепторов. Широкое применение находит препарат Фамотидин.
Для подавления выработки соляной кислоты используют Дюспаталин
Общая терапия хронического панкреатита любой формы строится на заместительной терапии. Основой консервативной терапии становятся ферментные препараты. Однако непосредственную роль в подавлении болевого синдрома ферментные средства не играют. Их задача — нормализация функций поджелудочной железы, если они нарушены.
Важно! Хронический болевой панкреатит считается достаточно опасной формой патологии, способной вызвать серьезные осложнения.
Эта форма становится следствием запущенного течения болезни, а для того, чтобы не допускать такого развития заболевания, необходимо его своевременно выявлять и вовремя лечить.
Источник: https://netpankreatita.ru/klassifikaciya/chto-takoe-xronicheskij-bolevoj-pankreatit-i-kak-ego-lechit/
Панкреатит без боли или латентная форма заболевания
28.08.2017
Безболевая форма панкреатита является редкой разновидностью панкреатического поражения поджелудочной железы. Коварство данной разновидности заболевания заключается в том, что оно не проявляет никаких клинических признаков и не доставляет особых дискомфортных ощущений пациенту, но при запущенной форме развития могут возникнуть серьезные осложнения в виде сахарного диабета. В материалах представленной статьи подробнее разберемся с тем, что представляет собой данное заболевание, когда возникает и как может себя проявить, а также рассмотрим методы лечения и профилактики данной патологии.
Что такое хронический безболевой панкреатит?
Безболевой, или латентный панкреатит проявляется не более, чем в 5% случаев и характеризуется отсутствием проявления боли в зоне живота либо подреберья, обнаружить который возможно лишь при тщательном медицинском обследовании. Преобладать у пациента при данной разновидности патологического заболевания могут лишь признаки патологического нарушения внешней либо внутренней секреторной функциональности.
В каких случаях бывает панкреатит без боли?
Причина возникновения безболезненной формы панкреатического заболевания в полости паренхиматозной железы может заключаться в остро протекающей форме обычного панкреатита, а также:
- прогрессирующая стадия желчекаменной патологии;
- развитие острой формы гастрита, поражающего полость желудка и 12-ти перстной кишки;
- прогрессирование цирроза печени;
- несвоевременное лечение гепатической патологии.
Проявление и симптоматика латентного панкреатита
Клиническое развитие данной формы заболевания сопровождается практически всеми симптоматическими признаками, возникающими при хроническом панкреатите, за исключением болезненных проявлений.
Стоит также отметить, что данная патология может протекать в двух формах: панкреатит острый без боли и хронический латентный панкреатит.
При развитии данного заболевания пациенты отмечают:
- уменьшение аппетита, а в некоторых случаях и полную его потерю;
- снижение массы тела;
- постоянное чувство тошноты, нередко заканчивающееся интенсивной рвотой;
- нарушение стула, характеризующееся развитием поноса либо запоров;
- вздутие полости живота;
- газообразование;
- стоматит либо глоссит, но в редких случаях.
На более поздней стадии развития данной патологии у пациентов появляется кашицеобразный стул, несмотря на постоянные запоры, обладающий мерзким запахом наряду с течением выраженного тяжелого метеоризма и интенсивным похуданием.
Диагностика
Диагностирование безболевой формы панкреатита проводится на основании лабораторных исследований ферментативных веществ паренхиматозной железы, свидетельствующих о недостаточности фермента амилазы и трипсина.
Для постановки правильного диагноза назначаются дополнительные диагностические процедуры в виде:
- рентгенологического исследования железы;
- проведения дуоденофиброскопического диагностирования;
- радиоизотопное исследование, способствующее обнаружению сопутствующих патологических нарушений в системе органов пищеварительного тракта.
Особенности лечения латентной формы хронического панкреатита
Схема лечения латентной формы панкреатического заболевания такая же, как и при развитии обычного панкреатического поражения поджелудочной железы хронического характера с классической картиной клинических признаков.
Пациентам необходимо соблюдать постельный режим, а также строгий диетический рацион питания со столом №5. В более тяжелом случае может назначаться 2-3 дневное голодание.
Важная роль в терапевтическом лечении данного заболевания отводится проведению заместительной терапии, при которой назначается курсовой прием медикаментозных препаратов: Панкреатин, Мезим, и других лекарственных форм с аналогичным лечебным эффектом. На протяжении 12 месяцев рекомендуется проводить не менее 5 таких курсов лечения.
Медикаментозное лечение безболевого панкреатита может дополняться препаратами с желчегонным спектром действия, а также настоями на основе лекарственных трав, лекарствами с обволакивающим спектром действия и медикаментами, включающими в свой состав анаболитические гормональные компоненты.
Важно знать, что только комплексный подход к устранению данной разновидности патологии, соблюдение строгого режима диетического питания и следованием всем настоятельствам лечащего врача поможет улучшить общее самочувствие пациента и перевести болезнь в стадию стойкой ремиссии. Но, даже в период ремиссии не нужно забывать о диете и физическом отдыхе.
Исключения из продуктов питания должны составить:
- алкоголесодержащие напитки;
- блюда, приготовленные путем обжаривания и с высоким уровнем жирности;
- копчености и соления;
- консервы и маринованные продукты питания;
- кондитерские и хлебобулочные изделия;
- мясо жирных сортов;
- шоколад;
- кофе и крепкий чайный напиток.
Рекомендуется употреблять:
- кисломолочную продукцию;
- овощные пюре и супы;
- запеченные овощи и фрукты;
- отвары из шиповника;
- сладкие ягодные и фруктовые культуры;
- каши из гречки, ячки, овсянки и манной крупы;
- слабые чайные напитки и кисели.
Прогноз и профилактика
- Если соблюдать лечебную диету, проводить регулярно противорецидивную терапию, то и прогноз истории болезни безболевой формы панкреатита может быть вполне благоприятным.
- Основная профилактика данной формы заболевания заключается в своевременном лечении хронической и острой формы панкреатической патологии, а также в принятии всех мер по предупреждению возможных обострений.
- Калинин А.В., Хазанов А.И., Спесивцев В.Н. Хронический панкреатит: этиология, классификация, клиника, диагностика, лечение и профилактика. Методические рекомендации. М. 1999 г.
- Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium medicum. 2002 г. №1, стр. 23–26.
- Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium medicum. 2002 г. №1, стр. 23–26.
- Винокурова Л. В., Трубицына И. Е. Особенности клинического течения и терапии хронического панкреатита в зависимости от стадии заболевания. Лечащий врач, 2010 г. № 2, стр. 48–51
Источник: https://pankreatit03.ru/bezbolevaya-forma.html
Панкреатит
Панкреатит представляет собой заболевание, характеризующееся воспалением поджелудочной железы. Заболевание может протекать в хронической и острой формах.
Факторы, способствующие появлению болезни
Самые частые причины панкреатита – это употребление алкоголя и болезни желчного пузыря. К остальным факторам риска можно отнести:
- Перенесенные операции на желудке или желчевыводящих путях;
- Язвенная болезнь;
- Травмы живота;
- Прием некоторых препаратов – антибактериальные препараты, женские гормоны, сульфаниламиды;
- Инфекции;
- Паразитические инвазии;
- Аномалии развития протока поджелудочной железы;
- Нарушение гормонального фона;
- Нарушение процесса метаболизма;
- Сосудистые заболевания;
- Наследственный фактор;
- Эндоскопическая ретроградная холангиопанкреатография.
Формы недуга
Данное заболевание может быть острым, хроническим и реактивным. Острый панкреатит характеризуется сильными режущими болями в области кишечника, поэтому больному необходима срочная госпитализация.
Острый панкреатит — представляет собой стремительно — развивающейся воспалительный процесс в поджелудочной железе, обусловленный поражением органа собственными ферментами. Если заболевание не лечить, то это может угрожать жизни больного. Практически всегда острый панкреатит развивается только у взрослых.
Основные причины панкреатита в острой форме – это продолжительное злоупотребление алкоголем, генетическая предрасположенность.
Реактивный панкреатит характеризуется следующими признаками:
- режущие боли под ребрами,
- тошнота,
- регулярная икота.
Что касается икоты, то многие люди не считают ее опасным симптомом. Однако икота – это спазм мышц желудка, который самостоятельно не может возникнуть и обязательно является следствием внешнего воздействия.
По мере того, как развивается реактивный панкреатит, состояние больного значительно ухудшается: повышается температура тела, возникает озноб, затрудненное дыхание, увеличивается живот. Болезненные ощущения возникают возле лопаток. Также реактивный панкреатит характеризуется возникновением чувства тошноты, особенно при виде жирной пищи.
Хронический панкреатит может прогрессировать годами, а в дальнейшем станет причиной возникновения различных проблем со здоровьем. Хронический панкреатит характеризуется несколькими клиническими формами.
Рецидивирующая форма
Хронический панкреатит в рецидивирующей форме появляется эпизодами интенсивных болевых ощущений в верхней части живота.
Симптомы заболевания в рецидивирующей форме особенно усиливаются после приема алкоголя. Больного могут беспокоить:
- боли давящие, жгучие, сверлящие, которые сопровождаются неоднократной рвотой.
- плохой аппетит,
- вздутие живота, а также поносы,
- повышение температуры тела,
- озноб, если имеет место обострение.
Бывают случаи, когда симптомы хронического панкреатита в рецидивирующей форме представлены болезненной уплотненной поджелудочной железой в виде тяжа на 4 — 5 см выше пупка.
Желтушная форма
Хронический панкреатит в желтушной форме сопровождается воспалительным процессом, который локализуется в головке поджелудочной железы. В результате происходит ее увеличение и сдавливание общего желчного протока. К основным симптомам можно отнести:
- желтуха,
- кожный зуд,
- боли в эпигастрии справа,
- тошнота,
- рвота,
- потемнение цвета мочи,
- обесцвеченный кал.
- при прощупывании может обнаружиться плотная головка поджелудочной железы.
Форма заболевания с постоянными болями
Основные симптомы панкреатита данной формы – это частые боли в верхней половине живота, ухудшение аппетита, похудание, при прощупывании наблюдается уплотненная увеличенная поджелудочная железа, вздутие живота, неустойчивый стул.
Латентная форма
Хронический панкреатит в латентной форме считается самым благоприятным. В данном случае у больного отсутствуют боли либо слабо выражены, время от времени наблюдается плохой аппетит, возникает чувство тошноты, диарея, имеются нарушения внешнесекреторной функции поджелудочной железы.
Склерозирующая форма
Хронический панкреатит в склерозирующей форме имеет следующие симптомы:
- боли в верхней половине живота, усиливающиеся после приема пищи;
- плохой аппетит, тошнота;
- диарея, похудания, выраженные нарушения внешнесекреторной функции;
- нарушения инкреторной функции и появление симптомов сахарного диабета,
- сухость во рту,
- частые походы в туалет,
- зуд на коже,
- гипергликемия,
- глюкозурия.
Панкреатит у детей
Панкреатит у детей протекает без каких-то либо характерных признаков. Единственное, что может беспокоить ребенка, так это боли в животе, которые и взывают чувство тревоги. Однако и болезненные ощущения приходят крайне редко, поэтому родители полагают, что их чадо просто что-то не то съело.
Только при вызове неотложной помощи, если до этого доходит, родители понимают истинную причину этих болей.
Панкреатит у детей может возникнуть по причине несбалансированного, неправильного питания, ведь всем детям нравится пить газированные напитки, кушать чипсы, копченые продукты.
В отличие от взрослых, у детей такая еда провоцирует чрезмерное выделение желудочного сока, а это негативно сказывается на поджелудочной железе, в результате чего и появляется панкреатит у детей.
Возможные осложнения
Представленное заболевание может вызвать ряд осложнений:
- панкреонекроз;
- ложная киста поджелудочной железы;
- панкреатогенный асцит;
- абсцесс поджелудочной железы;
- легочные осложнения.
Если имеет место хронический панкреатит, то недостаточность эндокринной функции поджелудочной железы ожжет стать причиной образования сахарного диабета.
Диагностика недуга
Хронический панкреатит диагностировать не очень просто, а особенно на ранних стадиях. В данной ситуации врач назначает сдать больному лабораторные анализы и привести инструментальные методы исследования:
- Общий клинический анализ крови осуществляют для обнаружения признаков воспаления (увеличенное количество лейкоцитов, увеличение СОЭ и прочие).
- Биохимический анализ крови позволяет выявить повышенный уровень ферментов амилазы, трипсина, липазы, а также подтвердит наличие болезни (чаще, острый панкреатит). Анализ крови на сахар позволяет определить уровень глюкозы.
- Анализ мочи проводят для обнаружения амилазы в моче, которая также говорит о том, что имеет место острый панкреатит.
- УЗИ органов брюшной полости дает возможность определить изменения поджелудочной железы и прочих органов (например, желчного пузыря).
- Гастроскопия (ЭГДС) проводиться с целью оценки вовлечения желудка и кишечника в воспалительный процесс.
- Рентгенография органов брюшной полости часто позволяет определить внутрипротоковые камни и кальцификацию поджелудочной железы.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
- Компьютерная томография.
- Копрограмма (анализ кала).
- Функциональные тесты (тест Лунда, ПАБК-тест, секретин-холецистокининовыйтест и т.д.)
Лечение заболевания
Острый и хронический панкреатит лечат в условиях хирургического стационара. Большое значение в терапии имеет голодна диета. Кроме этого врач назначает наркотические анальгетики с целью обезболивания, капельницы с солевыми растворами, альбумин или плазма,
ингибиторы протеолитических ферментов (препараты, блокирующие активность ферментов) и остальные лекарства. Если от такого лечения эффективность нулевая, то врачи прибегают к хирургическим методам лечения:
- Промывание брюшной полости или перитонеальный лаваж. Для проведения данной операции в брюшную полость устанавливаются полые трубки (дренажи), по которым жидкость, скопившаяся в брюшной полости, оттекает наружу.
- Удаление поврежденной ткани поджелудочной железы (некроэктомия). Данная операция считается достаточно тяжелой, как для врача, так и для больного, поэтому выполняют ее редко.
- В случаях, когда признаки панкреатита стихли, осуществляется удаление желчного пузыря — холецистэктомия.
Что делать, если возник приступ
Приступ панкреатита характеризуется наличием сильных болей, ознобом, повышением температуры и тошнотой. Если он возник, то для облечения состояния больного необходимо:
- Для облегчения боли, которую вызвал приступ панкреатита, нужно положить лед на область тела, где расположена поджелудочная железа.
- Для уменьшения напряженности и насыщенности кровотока в органах пищеварения, больному нужно обеспечить постельный режим.
- Приступ панкреатита можно снять при помощи анальгетиков и спазмолитиков, но до приезда неотложной помощи больному никаких других лекарств больше не давать.
Профилактика заболевания
Если вы не хотите подвергнуть своим организм данному заболеванию, то старайтесь не переедать, избегать стрессовых ситуаций, питайтесь только полезной едой и не злоупотребляйте алкоголем и жирной пищей. Очень важно постоянно следить за своим здоровьем, а также за тем, что вы кушаете. При данном недуге рацион питания не должен включать следующие продукты и блюда:
- Бульоны (крутые и жирные), жареные, кислые, а также острые блюда.
- Колбасные изделия, копчёности, консервы, квашеную капусту, прочие соленья.
- Булочные изделия, пирожные, торты, бобовые, шоколад, орехи, морепродукты.
- Газированные напитки, кофе, какао, мороженое, жевательная резинка, цитрусовые.
Разрешается употреблять яблоки сладких сортов, бананы, печёные яблоки, тушёные овощи.
Панкреатит является достаточно неприятным заболеванием, которое предоставляет массу неприятностей больному. Основные признаки панкреатита – тошнота, боли в животе, рвота.
На эти симптомы больные не сразу обращают внимание, полагая, что это временное состояние, а когда время упущено, то лечить недуг приходиться только хирургическим путем.
Поэтому при обнаружении первых симптомов, сразу бегите к врачу для назначения эффективного лечения.
Adblockdetector
Источник: http://MedLazaret.ru/bolezni/pankreatit/
Хронический панкреатит без болевого синдрома
Хронический панкреатит является воспалительным заболеванием поджелудочной железы. В запущенном состоянии может вызвать непроходимость протоков и функциональные сбои в работе органа. В первую очередь проявляется болями в верхней части живота.
Хронический панкреатит без болевого синдрома является очень редкой разновидностью такого заболевания поджелудочной железы. Опасность заключается в отсутствии каких-либо признаков и дискомфорта.
Однако в запущенной форме возникают тяжелые осложнения, например, сахарный диабет.
В каких случаях бывает панкреатит без боли
Хронический панкреатит без боли проявляется редко, меньше чем в 5% случаев. Его главная характеристика – отсутствие боли в области живота. Обнаружить его можно только при специальном лабораторном и инструментальном обследовании. При такой форме панкреатита могут отмечаться лишь незначительные признаки нарушений функциональности органа.
https://www.youtube.com/watch?v=0TUzrBR-JFo
Причина безболезненной хронической формы панкреатита может быть различной. Часто это:
- прогрессирующая желчекаменная патология;
- острая форма гастрита с поражением желудочной полости и двенадцатиперстной кишки;
- прогрессирующий цирроз печени;
- запущенная форма хронической болезни печени.
Главные причины хронического латентного панкреатита – прием алкоголя, употребление избытка белков и жиров при недостатке растительной клетчатки.
Другие синдромы панкреатита
Панкреатит без боли имеет схожую с хроническим клиническую картину. Его отличает только отсутствие болевых ощущений. Общие синдромы:
- нарушение пищеварения;
- нарушение выработки инсулина;
- нарушения в эндокринной системе (слабость, потливость);
- появление в крови ферментов поджелудочной;
- секреторная недостаточность (последствия воспалительной реакции).
Диспепсический синдром
Диспепсические жалобы делятся на две группы. Первая связана с проблемой выведения желчи. При хронической форме панкреатита характерны жалобы на изжогу, тошноту, продолжительную рвоту, частую отрыжку. Это связано сопутствующими функциональными нарушениями работы органов ЖКТ.
Вторая группа жалоб связана с внешнесекреторной недостаточностью поджелудочной железы при хроническом панкреатите. Характеризуется панкреатогенными поносами и снижением массы тела. При хронической форме часты кратковременные поносы, которые могут смениться запорами.
Гемодинамический синдром
Нарушение гемодинамики характеризуется уменьшением частоты сердечных сокращений, снижением артериального давления в желудочках, аорте, легочной артерии. При хронической форме панкреатита развивается тахикардия, появляются кровоизлияния в кожный покров.
Заметна отечность на лице и нижних конечностях. Возможно тяжелое осложнение – обильные кровотечения. Процент смертности при нарушении кровообращения очень высок и составляет более 50%.
Гемодинамический синдром при хроническом панкреатите развивается в течение нескольких лет.
Другие синдромы
Синдромы при ХП довольно разнообразны. У взрослых больных развивается сильная одышка, возникают трудности с дыханием, кожный покров приобретает синий оттенок. Это связано с кислородной недостаточностью.
Злоупотребление алкоголем приводит к спазму основного панкреатического протока в двенадцатиперстную кишку. Характеризуется нарушением оттока сока поджелудочной. Секрет густеет, застаивается в протоках, увеличивается давление и происходит обратный отток.
При хроническом панкреатите происходит нарушение функции печени. Причина – токсическое поражение из-за воспалительного процесса. Характеризуется выработкой сильно видоизмененной желчи. В ее составе преобладают свободные радикалы. При попадании радикалов из желчных протоков в панкреатические нередко образование камней и воспалительные процессы.
Почечный синдром диагностируется при хроническом отечном панкреатите. Значительно снижается суточная норма мочи. Содержание в крови мочевины сильно возрастает. Проблемы с почками появляются из-за обезвоживания организма при поносах и рвоте, при резком снижении артериального давления.
Боль в верхней половине живота ближе к правому подреберью – частый и ранний симптом ХП.
Правила диагностики
Клинические признаки безболевого ХП в диагностике малоинформативны, поскольку характеризуют патологии пищеварительной системы. Нужную информацию врач получает, проводя инструментальную и лабораторную диагностику.
Уже по первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса.
Поджелудочная железа – это орган внешней и внутренней секреции. Он должен вырабатывать ферменты для пищеварения и гормоны для общего обмена. Патологические изменения поджелудочной железы нарушают баланс химического состава крови, мочи, кала. К основным лабораторным исследованиям относятся:
- Биохимический анализ крови. Определяется активность ферментов, изменение уровня липазы, глюкозы, уменьшение количества белка, присутствие мочевины.
- Оценка водно-электролитного баланса крови. Определяется уровень дефицита жидкости, уровень калия и кальция.
- Общий анализ крови показывает наличие воспаления. Увеличивается число лейкоцитов, происходит концентрация эритроцитов, ускоряется оседание эритроцитов.
- Общий анализ мочи.
- Анализ кала.
Методы инструментальной диагностики:
- Ультразвуковое исследование. Определяется состояние ткани поджелудочной, протоков, ее размеры, наличие жидкости в брюшной полости.
- Рентгенографическое исследование показывает наличие камней в поджелудочной железе и протоках.
- Компьютерная томография. Наличие некротизированных участков железы, размеры, наличие жидкости.
- Эндоскопия. Метод визуальной диагностики с помощью видеокамеры.
Лечение
Лечение латентного панкреатита аналогично лечению хронического воспаления с обычными симптомами. Проводит лечение терапевт-гастроэнтеролог.
Важная проблема при лечении – своевременная диагностика. Если хроническое заболевание протекает бессимптомно, то больные не спешат на прием к врачу. Однако чем раньше больной получит помощь и лечение, тем больше шансов сохранить функциональность ПЖ.
Возможности методов оперативного лечения ограничены. Медикаментозные средства, способные оказать влияние на развитие хронического панкреатита, отсутствуют. Поэтому основа лечения – это лечебное питание, диета, корректировка секреторной недостаточности поджелудочной железы, борьба с алкогольной зависимостью.
Хирургическое вмешательство возможно при тяжелых осложнениях. Для их ликвидации осуществляются прямые операции на поджелудочной железе. Операции делятся на две группы:
- направленные на дренирование главного панкреатического протока;
- полное или частичное удаление фиброзных тканей.
Лечение может дополняться желчегонными препаратами, настоями лекарственных трав. Возможен прием обволакивающих препаратов и анаболических гормонов.
Улучшение состояние организма возможно только при своевременном лечении и строгом соблюдении рекомендаций. Во время ремиссии диета и правильное питание необходимы. Физические нагрузки запрещены.
Прогноз и профилактика
Хронический панкреатит легче предупредить, чем лечить. Меры профилактики воспалительных заболеваний поджелудочной:
- исключение спиртосодержащих напитков;
- правильное рациональное питание;
- сбалансированная диета;
- исключение переедания;
- исключение жирных и углеводистых продуктов;
- отказ от курения;
- соблюдение питьевого режима (не менее полутора литров в сутки);
- своевременная консультация специалиста при любых нарушениях;
- полное лечение заболеваний органов пищеварительной системы.
При хроническом панкреатите исключите из рациона жареные и острые блюда, газированные напитки. Рекомендуется употребление нежирного отварного мяса и рыбы. Привыкайте к обезжиренным молочным продуктам.
Для профилактики обострений хронического процесса необходимо не только соблюдать все рекомендации врача, но и 2 раза в год проходить обследование. К профилактике относится и санаторно-курортное лечение.
Выполнение рекомендаций врача гарантирует протекание заболевания без осложнений и продляет ремиссию. Можно значительно сократить количество обострений и их длительность. При несоблюдении рекомендаций питания, лечения, злоупотребление алкоголем и табакокурение развиваются тяжелые формы осложнений. Большинство из них лечатся только оперативными методами и могут привести к гибели пациента.
Источник: https://podzhelud.ru/pankreatit/hronicheskij-bez-bolevogo-sindroma
Панкреатиты. Симптомы и лечение панкреатитов
Хронический панкреатит (ХП) —воспалительное заболевание поджелудочной железы (ПЖ), характеризующеесяфокальными некрозами в сочетании с диффузным или сегментарным фиброзом и развитием различной степени выраженности функциональной недостаточности, которые остаются и прогрессируют даже после прекращения воздействия этиологических факторов.
В разных отделах ПЖ при ХП обнаруживается различная морфологическая картина: в одном участке ПЖ преобладают очаги некроза с воспалительной инфильтрацией, в другом — железа представлена очагами фиброзной ткани с расширенными панкреатическими островками Лангерганса. Необратимая деструкция ПЖ может быть проявлением ОП (Острого панкреатита ) с переходом в хронический, или последний может развиться первично. Ацинусы замещаются фиброзной тканью, что приводит к поражению протоков, а позже сопровождается атрофией островков с последующей кальцификацией.
Много общего в клинике с гастритом, колитом, энтеритом.
Малодоступность лабораторных функциональных методов исследований.
Среди больных с хроническим панкреатитом преобладают женщины, составляют 75% , мужчины – 25 %.
Основная причина — патология билиарной, желчегонной системы, патологические язвы пилородуоденальной зоны, особенно задней стенки, постбульбарные язвы (ниже луковицы, в зоне фаттерова соска), дуодениты, атрофический гастрит, дуоденостазы, энтероколиты, гепатиты, циррозы. сосудистый фактор (атеросклероз), ГБ ( во второй стадии артериолосклероз), травмы (удар в живот, после операций), лекарства.
При билиарной патологии, повышении давления в желчном протоке происходит заброс желчи в панкреатический проток — билиопанкреатический рефлюкс, желчь активируется в железе в липазу и начинается переваривание жира поджелудочной железы, активируется трипсин, а также может быть заброс дуоденального содержимого.
Патогенез также иммунологический, аллергический.
Классификация.
1. Хронический латентный (безболевой)
2. Хронический рецидивирующий панкреатит
3. Хронический холепанкреатит
4. Псевдоопухолевый панкреатит
5. Инкриторный (гормональный, экскреторный) или Каудальный (сок, ферменты, пищеварение).
Если поражена головка поджелудочной железы — нарушается внешнесекреторная функция, если поражается хвост— нарушается эндокринная функция.
Латентный, безболевой панкреатит.
Бывает очень редко, всего 3-5%, с диспепсическими нарушениями, потерей веса. Это самая медленно прогрессирующая форма, доброкачественная форма.
Симптомы и причины.
Проявляется снижением аппетита, плохой переносимостью жирной пищи, бобовых, алкоголя, шоколада, поносами.
Нарушается пищеварительная, секреторная функция.
Кал становится липким, жирным, кашицеобразным, со зловонным запахом. Недостаточность ферментов трипсина, амилазы.
Возникает в результате длительного хронического атрофического гастрита. Когда нарушается секреторная функция желудка, нарушается внешняя секреция поджелудочной железы (вторичная эндогенная недостаточность внешнесекреторной функции поджелудочной железы).
То же самое может быть, когда развивается в результате энтероколита.
Рецидивирующий панкреатит.
Симптомы и причины.
Во время рецидива бывает острые боли, потом остаются слабые боли, непереносимость алкоголя, остается фон. Болевой синдром нужно отдифференцировать.
Диагностические особенности.
Эпицентр боли– слева от срединной линии, левая половина эпигастрия, иррадиирующая полупоясом или поясом.
Боли очень интенсивны: жгучие, сжимающие, распирающие, идущие из глубины. При любой пище боль резко усиливается . Больные избегают пищи, может привести к кахексии.
При пальпации в ближайшие 1,5-2 часа живот мягкий, резко болезненный.
Через 20-30 минут после приема пищи боль резко усиливается.
Холепанкреатит или хронический рецидивирующий холепанкреатит.
Боль может быть в правом подреберье, отдавать в спину, в зависимости от преобладания места воспаления.
Псевдоопухолевый панкреатит.
Головка увеличена, давит на желчный проток, желтуха , слабость, похожа на рак. При рака контуры дуги неровные, а здесь гладкие. При раке головки полное отсутствие аппетита. Желтуха при раке темная. Больной слабый, худой, не может говорить, ходить. Псевдоопухолевый (псевдотумарозный) бывает у алкоголиков.
Инкриторный панкреатит.
Преимущественно поражается головка. Бывает гипер и гипогликемические реакции. Поражение островков Лангерганса приводит к сахарному диабету. Поражение тела железы приводит к каудальному панкреатиту. Очень сильно выражен болевой синдром.
Калькулезный панкреатит.
В большинстве случаев бывает у алкоголиков. В вирсунговом протоке — камни, застой в канале, самопереваривание железы, может привести к диабету, сильные боли.Калькулезный панкреатит.
Специальные приемы врачебного исследования панкреатита.
При осмотре больного ХП, наряду с похуданием, на коже груди, живота и спины могут быть выявлены ярко-красные пятна, округлой формы, не исчезающие при надавливании (симптом «красных капелек»), сухость и шелушение кожи, глоссит, стоматит, обусловленные авитаминозами.
Болевые зоны и специальные приемы пальпации.
- При поражении головки железы отмечается локальная болезненность в так называемой Точке Дежардена — надавливание одним пальцем точку справа от пупка на 6-7 см выше по линии соединения пупка с подмышечной впадиной.
- Более широкая болезненная холедохо-панкреатическая Зона Шоффара — Риве (треугольник тела железы).
- Точка Мейо — Робсона — проекция хвоста железы. От пупка идет линия к середине левой реберной дтруги. Мысленно делим на три части . Первая точка от пупка.
Пальпация Губерлица и Скульского.
Болезненны те же точки, что слева, симметрично справа.
Поражается тело и хвост. Пальпация возможна в основном у худых (1-4%), иногда чувствуется железа. При отеках пальпируется в 45% случаев.
- Больной на спине, ноги согнуты. Слева по прямой мышце живота на 2-3 см выше пупка, давим внутрь, к позвоночнику, и к себе. То же самое справа.
- Больной на боку. Нижняя нога вытянута, а верхняя согнута.
- Скользим рукой в области желудка наверх, затем внутрь и вниз . И так по всей эпигастрии.
Методы исследования.
- Обзорный рентгеновский снимок живота — 30% с поздней стадией болезни имеют кальцификатов ПЖ.
- УЗИ.
- ЭРХПГ.
- Компьютерная томография.
Исследования крови.
- Сывороточная амилаза может быть повышенной только при выраженном обостренном ХП .
- Диастаза мочи.
- ЩФ, ГГТП, альбумины, глюкоза.
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ПАНКРЕАТИТА.
Диета и Медикаментозное лечение.
Диета.
Приемы пищи должны быть частыми и небольшими по обьему (не более 300 г).
При экзокринной недостаточности диета с низким содержанием жира (30-40 г/сут) является обязательной, даже если используются в терапии панкреатические ферменты.
Используются растительные жиры, которые хорошо переносятся больными. В пищевом рационе даже при нарушении углеводного должны преобладать высокомолекулярные полисахариды, а белки 80-120 г/сут.
Сутки от начала приступа.
0-3 сутки.
Назначают голод в первые 1-3 дня обострения. Возможно по показаниям парентеральное питание, прием антацидов (фосфолюгель, маалокс, гастерин-гель, гастал) и дегазированной щелочной минеральной воды типа «Боржоми» (через каждые 2 часа ). 4 сутки.
Можно:
Начинать со слизистых супов, жидких протертых молочных каш, овощных пюре и киселей из фруктового сока. Можно некрепкий чай, минеральная вода+, отвар шиповника.
Нельзя:
Бульоны, жирные сорта мяса и рыбы, баранина, свинина, гусь, утка, осетрина, жареные блюдасырые овощи,фрукты, копчености, колбасные изделия, сыры, сдобные мучные, кондитерские изделия, черный хлеб, мороженое, алкоголь, пряности, специи, масло, сахар, соль, цельное молоко.
4-7 сутки.
Можно
То же , что и в первые дни. А также можно добавить сухари, мясо и рыба нежирных сортов, паровой белковый омлет, творог свежий некислый, паровые пудинги. Несоленое сливочное масло в блюдах (10 г/сут), яблоки печеные. Желе, муссы на ксилите, сорбите.
Нельзя:
То же, что и в первые дни.
6-10 сутки.
Можно:
Постепенное включение расширение диеты, увеличение обьема пищи и калорийности. Сахар можно увеличить до 30 г/сут, соль до 5 г/сут, масло сливочное до 30 г/сут в готовые блюда.
Нельзя:
То же, что и раньше.
10-15 сутки.
Можно:
Добавить нежирные кисломолочные продукты — йогурты, кефир, яйцо всмятку.
Нельзя:
То же самое.
15-60 сутки (весь период ремиссии).
Можно:
Те же продукты, что и при обострении, только блюда могут быть менее щадящими. Протертые супы заменяют обычными вегетарианскими, каши могут быть более густыми, рассыпчатыми, макароны, сырые овощи, фрукты, неострые супы, докторская колбаса, отварное мясо кусками, печеная рыба. В небольшом количестве можно сметану и сливки в блюдах, кефир – некислый. Соль до 6 г в сутки.
Нельзя:
Жиры в чистом виде, острые, кислые, пряные, консервы, мясные бульоны, мороженое, кофе, шоколад, бобы, щавель, шпинат, редис, грибы, кислые яблоки, лимоны, клюква, вишня, смородина, кислые соки, алкоголь, газированные напитки, квас, изделия из сдобного теста.
ЛЕКАРСТВЕННАЯ ТЕРАПИЯ.
- Исключить пероральное питание и купировать боль. Отсасывают желудочное содержимое через носовой катетер обычно в первые 1-3 суток.
- Спазмолитики и анальгетики: 2 мл 2 % р-ра Но-шпы или 2 мл 2 % р-ра Папаверина в/в, 2 мл 2 % р-ра Промедола в/м, 3-5 мл 50 % р-ра анальгина в/м.
- На протяжении выраженных болей и других симптомов осуществляют: Парентеральное питание (р-р Рингера, Ацесоль, Дисоль, Глюкоза 5%).
- Назначают: Антисекреторные средства (Ранитидин 450 мг/сут, Фамотидин 60 мг/сут), Сандостатин (100-200 мкг 2-3 раза в день в/в).
- В/в капельно 150-300 мл 15-20 % раствора Маннитола.
- Для снижения отека, NaТиосульфат 10,0 с физ. раствором 10,0 в/в, 10 дней.
- Для предупреждения инфекционных осложненний назначают в/м Антибиотики: Ампициллин по 1,0 г 4 раза в сутки. Используют также Гентамицин, Тетрациклины, Цефалоспорины, Фторхинолины, Метрогил.
- Антиферментные препараты: Контрикал, Гордокс, Цалол. Недолго, 5-10 иньекций, а то может привести к свертыванию. Контрикал – 5 -10 000 ЕД с Глюкозой 5% или Физ. раствором в/кап. В борьбе с сосудистой недостаточностью применяют Реополиглюкин по 400-500 мл/сут. в/в капельно.
В дальнейшем при исчезновении или значительном ослаблении болей и диспептическихрасстройств, стабилизации гемодинамических показателей, отсутствии осложнений проводится Коррекция Терапии:
- Отменяются анальгетики, инфузионное введение жидкости, парентеральное введение препаратов. В дальнейшем остаются препараты для внутреннего применения.
- Контролируется состояние экзокринной и эндокринной функции ПЖ. Особое внимание уделяют стеаторее, которая устраняется диетой и постоянным приемом ферментных препаратов. При правильно подобранной дозе ферментов у больных стабилизируется или увеличивается вес, прекращается диарея, метеоризм, боли в животе, исчезает стеаторея и креаторея. Ферментные препараты при ХП с внешнесекреторной недостаточностью назначаются пожизненно. Ферментные препараты при ХП назначаются не только для коррекции внешнесекреторной недостаточности, но и для купирования (в т.ч. предупреждения) болевого синдрома. Мезим-форте, Панзинорм, Креон-10
- При дискинезии желчевыводящих протоков, двенадцатиперстной кишки и дуоденостазе эффективны препараты, регулирующие моторику: Домперидон (Мотилиум), Дебридат и др.
Болезни желудочно-кишечного тракта
Источник: https://www.medglav.com/bolezni-jeludochno-kishechnogo-trakta/bolezni-podjeludochnoi-jelezy.html