Хронический панкреатит – рецидивирующее воспалительной заболевание поджелудочной железы, которое протекает с периодами обострения и ремиссии.
Если периоды ремиссии проходят относительно спокойно, безболезненно и без симптомов, то фазы обострения приносят мучительные страдания пациентам, заставляя их обращаться немедленно к врачу.
Лечение и первая помощь при обострении хронического панкреатита проводится в стационаре под контролем врача хирурга или гастроэнтеролога.
Даже при лёгком течении заболевания лечение на дому недопустимо. Панкреатит опасен своими осложнениями. Чтобы не пропустить ухудшение состояния пациента, провести полную диагностику и посмотреть за течением заболевания в динамике, больного с обострением хронического панкреатита госпитализируют в стационар.
При тяжёлых формах патологии пациент госпитализируется в отделение интенсивной терапии, где ему оказывается первая помощь и решается вопрос о проведении хирургической операции. При лёгких формах — в отделение гастроэнтерологии.
Всё это говорит о серьёзности заболевания, поэтому важно знать симптомы обострения хронического панкреатита и основные принципы первой помощи, которую вы сможете оказать пострадавшему.
Этиология и патогенез возникновения обострений
В развитии панкреатита основную играют роль два фактора: алкоголь и заболевания билиарной системы. Если в анамнезе отмечается длительное течение заболевания, то даже при незначительном действии одного из этих факторов развивается обострение. В связи с этим можно выделить следующие причины:
- Регулярный многократный приём спиртных напитков в небольших объёмах либо однократное обильное потребление алкоголя.
- Приём больших объёмов пищи, переедание.
- Погрешности в диете: употребление жареных, жирных, острых блюд.
- Ятрогенные причины: бесконтрольный приём медикаментозных лекарственных средств.
- Стресс, эмоциональное или физическое перенапряжение.
- На фоне инфекционного процесса, происходящего в организме больного.
Доказано, что у людей с избыточной массой тела и вредными привычками, в частности курение, обострение хронического панкреатита происходит чаще, протекая в более тяжёлой клинической форме.
Все вышеперечисленные факторы при попадании в организм вызывают активацию ферментативной функции больной железы либо напрямую действуют на неё, повреждая ещё больше клеток. В ответ на нарушения оттока секрета, дополнительного разрушения железистых клеток органа воспалительная реакция усиливается. Возникает отёк, состояние резко ухудшается, появляются симптомы обострения.
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Основные симптомы
Все симптомы клинической картины обострения панкреатита развивается уже на первые сутки, заставляя больного немедленно обратиться за помощью к врачу. Распознать ухудшение течения заболевания можно по следующим симптомам:
- Мучительная боль по всему животу, с преимущественной локализацией в эпигастральной области. Боли носят опоясывающий характер или иррадиируют в спину, поясницу, лопатку, правое и левое подреберье. Болевой синдром не купируется приёмом привычных препаратов. Пациент не может найти себе место, занимая вынужденное положение (лежа на боку с приведёнными к телу коленями или поза «эмбриона»). Боли возникают после погрешности в диете: приёма алкогольных напитков, жирных блюд, обильной пищи.
- Рвота, предшествующая болевому синдрому, или возникающая на высоте болей. Отличительная черта данного симптома – рвота не приносит облегчения. Напротив, пациент отмечает продолжающуюся тошноту.
- Метеоризм – повышенное газообразование в кишечнике.
- Жидкий кашицеобразный частый стул жёлтого цвета с большим количеством примеси жира (стеаторея).
- Если у больного билиарнозависимый панкреатит, то в большинстве случаев отмечается привкус горечи во рту, горький привкус рвотных масс. В отдельных случаях при осмотре обнаруживают желтушное окрашивание склер, слизистых оболочек и кожи.
- Повышение температуры тела, ощущение жара, слабость, вялость.
Клиническая картина проявлений панкреатита у женщин
При тяжёлом течении болезни важно правильно оценить ситуацию, начать тут же оказывать первую помощь и вызвать врача. В этом случае снижается вероятность проведения хирургической операции и летального исхода.
Признаки тяжёлого обострения хронического панкреатита:
- Оглушенное состояние, заторможенность или полное отсутствие сознания.
- Снижение артериального давления.
- Частое поверхностное дыхание.
- Редкий нитевидный пульс слабого наполнения и напряжения.
- Лихорадка.
- Психические нарушения: деменция, бред и др.
Внимание! Все эти симптомы свидетельствуют о тяжёлой интоксикации организма. Отсутствие своевременной первой помощи больному в этой стадии заболевания, может привести к смерти пациента.
Диагностика
В стационаре, если больной находится в стабильном состоянии, в плановом порядке назначается ряд лабораторных и инструментальных методов обследования. При тяжёлом течении осуществляется контроль гемодинамики и жизненно важных функций организма в целом.
Клинический анализ крови покажет наличие воспалительных изменений.
Биохимический анализ крови определит уровни всех основных ферментов (в том числе амилазы, трансфераз и печёночных ферментов), пигментов (билирубина) и белка.
Биохимический анализ мочи для определения уровня диастазы. Это один из важных диагностический критериев, так как при панкреатите диастаза увеличивается в десятки раз. Признак специфичен для панкреатита.
Ультразвуковое исследование органов брюшной полости для определения изменений в ткани железы. Также смотрят на структуру других органов. УЗИ позволяет отслеживать заболевание в динамике.
Дополнительные методы: КТ, МСКТ, лапароскопия. Она применяются не так широко, если есть к этому показания. Лапароскопический метод носит скорее не диагностический характер, а лечебный, так как в ходе вмешательства хирург может удалить камни, спайки и стриктуры, встречающие на пути оттока панкреатического сока.
Первая помощь на дому
При развитии симптомов обострения немедленно вызывайте скорую помощь и создайте больному полный покой.
Для облегчения болей можно принять спазмолитики в таблетированной форме (но-шпа, папаверин, дротаверин), но лучше положить холод на эпигастральную область. Принимать пищу в таком состоянии строго запрещено.
Из напитков рекомендуется выпить пару стаканов щелочной минеральной воды Боржоми, которая благотворно влияет на поджелудочную железу.
Лечение и первая помощь в стационаре
Немедикаментозное лечение
Немедикаментозное лечение играет важную роль в успешном лечении хронического панкреатита, это один из главных методов первой помощи, как на дому, так и в стационаре. Прежде всего, речь пойдёт о диете, которую пациент должен соблюдать всю жизнь, особенно при обострениях.
В первые 4-5 дней пребывания в стационаре назначается полное голодание, после чего больному дают лишь ограниченное число продуктов. Такая щадящая диета направлена на снижение секторной функции поджелудочной железы, что создаёт ей полный функциональный покой. Диета подразумевает под собой следующие основные принципы:
- Отказ от жирных, жареных и острых блюд;
- Приготовление блюд на пару, либо употребление продуктов в отварном виде;
- Отказ от употребления жирных видов мяса (свинина, говядина, баранина). Разрешаются постные виды мяса (курица, идейка, кролик, телятина);
- Разрешается употребление нежирных сортов рыбы. Её лучше включить на ужин либо на обед.
- Ограничение потребления свежего хлеба, лучше его подавать в подсушенном виде и небольшими кусочками;
- Из овощей запрещается острый перец, чеснок, лук, редис, редька. Разрешённые овощи отваривают либо готовят на пару;
- Из фруктов допускается употребление груш и яблок. Их подают в печеном виде на второй завтрак или полдник;
- Ограничение потребления цельного молока в пользу кисломолочных продуктов;
- Ограничение потребления яиц, лучше есть только белок;
- Из напитков употребляют зелёные и чёрные чаи, кисели, компоты из сухофруктов или ягод, отвары, кефир и другие кисломолочные напитки;
- Отказ от употребления пшена. Остальные крупы разрешены, их лучше включать в меню на завтрак.
- Отказ от употребления всех видов орехов, грибов, пряностей, цитрусовых и имбиря.
Питание пациента должно быть пятиразовым, небольшими порциями. Все блюда подаются в теплом виде. Рацион составляется так, чтобы в нём было умеренное количество белка и пониженное количество простых углеводов.
Важно! Даже после выписки из стационара пациент должен соблюдать основные принципы щадящей диеты. Только в этом случае возможно полное избавление от симптомов заболевания. Медикаментозные препараты эффективны только в том случае, если строго соблюдается назначенная диета.
При соблюдении всех вышеперечисленных правил, симптомы обострения проходят уже через пару дней, значительно облегчая состояние пациента.
Медикаментозное лечение
Первую помощь в стационаре с помощью лекарственных препаратов оказывают в срочном порядке. В первую очередь назначается симптоматическая терапия. Для этого применяются спазмолитики, ферментные препараты, антисекреторные препараты, антибиотики. В отдельных случаях в лечение включают гистаминоблокаторы, глюкокортикостероиды, наркотические анальгетики.
Спазмолитики применяются для купирования болевого синдрома (но-шпа, папаверин, платифиллин). Если данные средства не эффективны, их заменяют наркотическими анальгетиками. В тяжёлых случаях для устранения симптомов боли, можно применять блокаду нервных стволов и сплетений новокаином.
Ферментные препараты призваны поддерживать процесс пищеварения в условиях снижения выработки секрета поджелудочной железой. Заместительная терапия назначается для лечения не только в стационаре, но и на дому. Лучше принимать данные средства пожизненно.
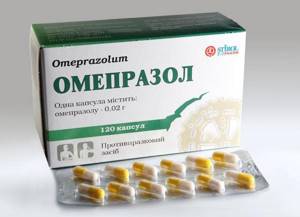
Антисекреторные препараты (фамотидин, ранитидин, омез, омепразол) блокируют выработку соляной кислоты в желудке, которая является главным раздражителем для выработки поджелудочных ферментов. Данный вид терапии оправдал себя. Это создаёт дополнительный функциональный покой железе, что в итоге приводит к более быстрому ее восстановлению и исчезновению всех симптомов.
Антибиотики показаны для профилактики инфицирования повреждённых участков ткани, а также для отграничения воспалительного процесса. Показано назначение антибиотиков широкого спектра действия (цефалоспорины III поколения, фторхинолоны, метронидазол).
Гистаминоблокаторы и глюкокортикостероиды угнетают иммунный ответ организма, что приводит к снижению иммунной агрессии организма к тканям собственной железы.
Хирургическое лечение
Хирургическая операция – крайняя мера лечения хронического панкреатита. Как правило, её проводят по жизненным показаниям в качестве первой помощи. До самого конца поражённый орган пытаются сохранить, так как поджелудочная железа выполняет важные внутри и внешнесекреторные функции в организме.
Показания к оперативному вмешательству
- Обширный панкреонекроз и распад ткани поджелудочной железы с присоединением (или с угрозой присоединения) сепсиса и септического шока.
- Осложнения хронического панкреатита (свищи, наличие кист, псевдокист, абсцессов в ткани органа).
- Наличие камня, нарушающего отток секрета, больших размеров, который невозможно удалить с помощью малоинвазивных методик.
- Подтверждённый данными УЗИ, КТ (МРТ), биопсии рак поджелудочной железы.
Образ жизни и профилактика обострений
Для того чтобы не допустить очередное обострение, необходимо соблюдать принципы правильного и здорового питания, следуя всем рекомендациям врача. Отказ от алкоголя и курения также значительно поможет добиться стойкой ремиссии хронического заболевания.
По максимуму ограничьте количество потребляемых жиров. Уменьшите калорийность своего рациона, для профилактики набора лишнего веса.
Приём медикаментозных препаратов, а также лечение народными методами лечения допускается только после консультации у специалиста.
Требуется ежегодно проходить профилактический осмотр у гастроэнтеролога, чтобы отслеживать динамику патологического процесса и не допускать возникновение осложнений и обострений.
Видео пример: Причины обострения хронического панкреатита
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник: https://pankreatit.su/obostrenie-hronicheskogo/
Обострение хронического панкреатита: симптомы, лечение, диета, народные средства
Хронический панкреатит – это патология, при которой воспалительный процесс в поджелудочной железе протекает длительное время (более 6 месяцев). Особенность заболевания в волнообразном течении: ремиссия сменяется обострением. Это осложнение острой формы патологии, которая своевременно не была вылечена.
Этиология явления
Толчком для обострения хронического заболевания является чрезмерное употребление спиртосодержащих напитков, но возможны и другие причины:
- заболевания органов пищеварительной системы, которые протекают в хроническом порядке;
- травмы эпигастральной области;
- инфекции;
- злоупотребление вредными и жирными продуктами питания;
- генетическая предрасположенность;
- возрастные изменения (дефицит ферментов);
- бесконтрольный прием некоторых медикаментозных средств;
- вредные привычки;
- лишний вес;
- проблемы и осложнения после хирургических вмешательств;
- безбелковые диеты;
- заболевания аутоиммунного характера;
- стрессы.
Классификация патологии
Классификация по Логинову основана на том, что в соответствии с причинами возникновения патологии, хронический панкреатит может быть:
- алкогольным;
- метаболическим, возникающим в результате длительного воспаления в железе, которое формируется при частом отравлении организма токсическими веществами;
- наследственным;
- алиментарным (провокатором выступает злоупотребление жирным, жареным, острым);
- идиопатическим – это полная потеря секреторных функций в результате жировой дистрофии органа.
Диагностические мероприятия
Поскольку симптомы заболевания очень схожи с признаками других патологий, важна дифференциальная диагностика. Необходимо отличить панкреатит от:
- дискинезии желчных протоков;
- язвы;
- опухолевых процессов;
- синдрома раздраженного кишечника;
- воспаления кишечника;
- плеврита;
- миозита;
- невралгии и невритов;
- опоясывающего герпеса;
- аномального развития органа.
Для этого используются следующие методы:
- копрологическое исследование каловых масс;
- биохимический анализ крови;
- общий клинический анализ крови;
- сонография;
- КТ и МРТ;
- эндоскопическая ультрасонография;
- тесты с различными стимуляторами.
Клиническая картина
Хроническое течение заболевания может длительное время не сопровождаться яркими клиническими проявлениями, но при обострении недуга появляются признаки острой формы – боль и тошнота.
Справка! Самым главным симптомом начала острого процесса является сильная боль, может различаться в зависимости от места воспаления в органе, то есть болеть может не только под ложечкой, но и в правом или левом подреберье.
Болевой симптом связан со следующими факторами:
- сложности с оттоком секрета;
- секреторная гиперфункция;
- ишемия органа;
- воспалительный процесс в тканях, окружающих железу;
- сдавливание нервных окончаний или органов, которые располагаются в непосредственной близости.
Чаще всего болевой симптом появляется через час или чуть меньше после приема пищи, особенно, если в пищу употреблялись жирные или острые продукты. Интенсивность боли увеличивается в положении лежа, причем, в некоторых случаях боль может отдавать в сердечную область, что часто вводит в заблуждение. Характерная черта боли – она проходит, если больной садится и слегка наклоняется вперед.
Тошнота, изжога и отрыжка – симптомы поражения поджелудочной. Они связаны с нарушением всей работы пищеварительных органов, поскольку поврежденный орган не может вырабатывать необходимое количество ферментов, нужных для корректной работы организма.
При обострении патологии появляются симптомы, характерные для острого панкреатита. Клиническая картина в этом случае может быть очень ярко выраженной. Врачи рекомендуют лечиться в стационарных условиях, где за больным будет постоянный контроль.
Пациент жалуется на сильные боли, которые могут появляться до или после еды, возникает урчание в животе, метеоризм, тошнота, понос и другие диспепсические явления.
Язык пациента обложен белым налетом, кожные покровы пересушены и шелушатся, а в эпигастральной области возможно появление характерных пятен красного цвета. Иногда снижается масса тела.
Длительность обострения зависит от многих факторов:
- сложность течения недуга
- предпринимаемые пациентом меры по устранению патологии;
- от образа жизни больного;
- соблюдение.
Поэтому на вопрос о том, сколько длится обострение, можно ответить только в индивидуальном порядке. В среднем рецидив продолжается неделю.
Важно! С прогрессированием недуга кратность обострений может увеличиваться, что в результате приводит к полной утрате функциональности железы.
Клинические симптомы обострения могут появляться одновременно все, или беспокоить пациента по очереди, но боль и диспепсические признаки наблюдаются всегда.
Принципы лечения
Определяя схему лечения, врач ставит вполне конкретные цели, которые заключаются в следующем:
- купирование боли;
- обеспечение покоя железе, чтобы у нее было время на восстановление;
- снижение активной выработки секрета;
- возмещение дефицита ферментов;
- коррекция углеводного обмена, если в этом имеется необходимость.
Лечение медикаментозными средствами
Назначаются следующие препараты:
- Ферментные средства. Прием препаратов направлен на снижение нагрузки на орган и ускорение процессов восстановления тканей. Ферменты, поступающие в организм извне, стимулируют процесс переваривания и усвоения пищи и уменьшают нагрузку на органы пищеварения (Панкреатин, Креон).
- Антацидные средства. Это препараты, которые снижают кислотность. Принцип их действия различается. Одни (Ренни) быстро всасываются и обеспечивают моментальное облегчение, другие невсасывающиеся, действующие через определенный промежуток времени, но эффект их более продолжителен (Маалокс).
- Анальгетики. Принимаются для снятия болей. Это спазмолитики Папаверин, Но-шпа и другие.
- Антисекреторные. Необходимы для нейтрализации кислоты (Омепразол, Фамотидин).
- Противовоспалительные препараты, способствуют уменьшению болевого симптома (Диклофенак).
- Средства для уменьшения секреции (Сандостатин, Октреотид).
- Прокинетики. Выписываются при мучительной тошноте и рвоте, которая часто появляется в периоды обострения. (Церукал, Мотилиум).
Когда возникает обострение, лечение в домашних условиях проводить нельзя. При очень сильных приступах рекомендуется взывать неотложную помощь. Сильные лекарства при обострении панкреатита поджелудочной железы можно принимать только в стационарных условиях.
Для облегчения состояния больного рекомендуется прекратить питание, обеспечить больному покой и приложить на область поджелудочной пакет со льдом.
Принимать какие-то медикаменты до приезда врачей не рекомендуется, но если врачебная помощь в ближайшее время остается недоступной, разрешаются следующие средства:
- Креон или Пангрол;
- Дровертин, Папаверин;
- Рабепразол, Лансопразол.
Народные средства
Средства нетрадиционной медицины в период обострения болезни неэффективны, однако, во время ремиссии будут весьма кстати.
Важно! Использование народных средств в острый период может существенно осложнить течение болезни.
Пациенты, которые решили лечить заболевание травами и другими нетрадиционными способами, должны быть готовыми к длительному и систематическому лечению.
Для приготовления лечебных настоев и отваров чаще всего используются следующие травы:
- ромашка;
- укроп;
- боярышник;
- бессмертник;
- мята;
- одуванчик;
- аир;
- чабрец;
- шишки хмеля;
- кукурузные рыльца;
- подорожник;
- лен;
- крифея;
- чистотел и многие другие.
Очень важно перед приемом любого народного средства консультироваться с лечащим врачом, поскольку даже совершенно безобидные на первый взгляд растения могут вызывать аллергические реакции и другие побочные эффекты.
Операция
Если рецидивы бывают часто, а периоды обострения тяжелые, целесообразно хирургическое лечение. Существуют следующие методы:
- сфинктеротомия;
- удаление из протоков конкрементов;
- рассечение и санация очагов с гнойным содержимым;
- полная или частичная панкрэтомия;
- удаление нервных волокон;
- резекция желудка;
- иссечение желчного пузыря;
- формирование окружных протоков для оттока желчи.
Оперативное вмешательство выбирается в зависимости от патологических процессов, провоцирующих рецидивы заболевании.
Специальное питание
Питание при обострении панкреатита – это важная составляющая лечения.
Во время рецидива рекомендуется вводить в меню продукты с повышенным содержанием белка. А вот углеводы и жиры нужно исключить абсолютно или свести к минимуму. Если приступ несильный, можно употреблять незначительное количество растительного масла.
- Такое питание при обострении панкреатита поджелудочной способствует скорейшему восстановлению участков органа, которые травмировались в результате повреждений и воспалений.
- Также рекомендуется снизить количество соли, доказано, что при употреблении совершенно несоленой пищи в течение 2 недель существенно сокращает отек железы.
- В острый период употреблять нужно тёплую протёртую пищу для разгрузки больного органа, что позволит ему быстрее вернуть свою функциональность.
Диета при обострении панкреатита поджелудочной железы постепенно расширяется после обострения, но порции должны оставаться небольшими, а частота приема пищи должна составлять около 6 раз в день. Переедание, нежелательно при этой патологии.
В период ремиссии необходимо придерживаться диетического, и список запрещенных продуктов остается довольно обширным, кроме того, нельзя забывать о способе приготовления – жарка должна быть полностью исключена. Допускается отваривание, тушение, запекание. Только придерживаясь диеты и избавившись от вредных привычек можно добиться сокращения количества рецидивов болезни.
Прогноз и профилактика
Делать какие-то прогнозы при хроническом панкреатите не имеет смысла, поскольку исход патологии зависит от того, в какой степени она протекает, какие причины послужили толчком для ее развития, устранены они или нет.
Профилактика заболевания:
- Абсолютный отказ от вредных привычек.
- Соблюдение правил здорового и полноценного питания. Рацион должен быть сбалансирован и разнообразен, рекомендуется употреблять больше зерновых и плодовоовощных культур, снизить употребление соли, сахара, жирных продуктов. Очень важно следить за весом и не допускать ожирения.
Необходимо предупреждать возникновение осложнений, если заболевание диагностировано, соблюдать все рекомендации, периодически консультироваться с врачом и не допускать заболеваний любых отделов пищеварительного тракта.
Природа хронического панкреатита воспалительная, и зная, как протекает обострение хронического панкреатита, симптомы, лечение и диету при болезни, можно существенно сократить количество воспалений.
Пациент должен понимать, что эффективного лечения можно добиться только при комплексной терапии, которая должна проводится не только в моменты острых проявлений заболевания, но и в периоды ремиссии.
Источник: https://antirodinka.ru/obostrenie-chronicheskogo-pankreatita-simptomi-lechenie-profilaktika-i-dieta
Обострение хронического панкреатита: симптомы, лечение, признаки
Хронический пенкреатит – это прогрессирующее воспалительно-дистрофическое заболевание поджелудочной железы, которое приводит к нарушению ее внешней и внутренней секреторной функций. Он отличается волнообразным течением и заявляет о себе болезненными приступами, сопровождающимися диспептическими расстройствами – тошнотой, рвотой, метеоризмом и другими характерными признаками.
Причины
Панкреатит считается хроническим, если его продолжительность составляет не менее полугода. По мере развития патологии меняется структура ПЖ, и снижается функциональность. Чаще всего панкреатитом страдают мужчины, что в определенной степени связано с их пристрастием к алкоголю.
Следует особо отметить достаточно высокую летальность при обострении хронического панкреатита. По данным статистики, она составляет около 10% в первые 10 лет после установления диагноза, и почти 50% в последующие два десятилетия.
Особенностью заболевания является длительный латентный (скрытый) период, во время которого не возникает никаких симптомов, или они выражены очень слабо. Обострение хронического панкреатита представляет собой весьма опасное состояние, при котором требуется комплексное медикаментозное лечение.
Несмотря на значительный прогресс в области диагностики и лечения панкреатита, число заболевших продолжается расти, что обусловлено самыми разными причинами. На первом месте по значимости стоит злоупотребление алкогольными напитками. «Почетное» второе место занимают болезни желчевыводящих путей, печени и 12-перстной кишки.
Дело в том, что при нарушении функций желчной системы желчь может попадать в поджелудочную железу, вызывая тем самым ее раздражение. Именно поэтому у людей с хроническим панкреатитом нередко наблюдается холецистит.
К факторам повышенного риска относятся:
- переедание и пристрастие к жирному и жареному;
- лишний вес;
- прием некоторых лекарств;
- перенесенные инфекции;
- нервные стрессы, особенно сильные и продолжительные.
Симптомы
Симптомы обострения хронического панкреатита развиваются очень быстро. Буквально за сутки состояние пациента стремительно ухудшается, и возникает сильная боль под ребрами, с левой стороны. Нередко болевой синдром маскируется под другие патологии и может ощущаться в спине и грудной клетке.
Характерным признаком обострения является опоясывающая боль, которая разливается по животу и бокам. Вместе с болью или через некоторое время после ее появления возникает тошнота, переходящая в рвоту, и расстройство стула.
Обострение хронического панкреатита у взрослых может сопровождаться повышением температуры тела и лихорадкой, побледнением кожных покровов, одышкой, перепадами артериального давления и головной болью.
При подозрении на приступ необходимо вызвать скорую помощь, а до приезда медиков исключить физическую активность. Для облегчения состояния можно прикладывать холодный компресс к месту локализации болевых ощущений. Запрещается употреблять любые продукты, можно пить только простую воду без газа небольшими порциями.
Нельзя принимать никакие лекарства, кроме спазмолитиков (Но-шпа, Папаверин, Дротаверин). Если есть возможность, то лучше делать инъекции. Снизить интенсивность болевого синдрома поможет поза сидя с наклоненным вперед туловищем.
Обострение хронического панкреатита может длиться от пяти дней до двух недель. Такая продолжительность объясняется неспособностью поджелудочной железы быстро восстанавливаться. Поэтому необходимо обязательно получить врачебную консультацию и рекомендации, как лечить болезнь.
Диагностика
Для людей, страдающих панкреатитом в хронической форме, характерен желтоватый оттенок кожи из-за застоя желчи. Кроме того, у таких пациентов часто диагностируется сахарный диабет 2-го типа и анемический синдром.
Для визуализации поджелудочной железы и распространенности патологического процесса назначаются инструментальные исследования – УЗИ, рентген, компьютерная томография или МРТ. Эти методы могут дополняться диагностическими тестами:
- лунда;
- панкреоземин-секретиновым;
- эластазным;
- солянокислым.
Магнитно-резонансная томография является одним из наиболее точных и информативных методов исследования; она позволяет дифференцировать хронический панкреатит с острым воспалением
Золотым стандартом диагностики считается панкреоземин-секретиновый тест, позволяющий выявить нарушение функций поджелудочной. В ходе процедуры больному вводится двухпросветный зонд под рентгенконтролем. С его помощью забираются пробы содержимого желудка и кишечника.
Исследование проводится на голодный желудок, предварительно делают инъекции панкреоземина и секретина. При хроническом панкреатите снижается общий объем секреции ПЖ и концентрация бикарбонатов, а уровень ферментов, напротив, повышается.
Диета при обострении поджелудочной железы
Если в результатах теста обнаруживается бикарбонатная щелочность, то есть все основания подозревать развитие онкологического процесса.
Диагностическая точность панкреоземин-секретинового теста весьма высока в сравнении с другими зондовыми методами. При необходимости лечащий врач может направлять на проведение гастроскопии, эндоскопии (ЭРХПГ) или биопсии.
Стоит отметить, что способов диагностики панкреатита насчитывается более 90, однако выявить болезнь на ранней стадии удается далеко не всегда.
При любой форме панкреатита меняется химический состав крови, мочи и кала. Поэтому назначается общий и биохимический анализ крови, анализы мочи и копрограмма.
Кроме этого, оценивается водно-электролитный баланс крови, который в данном случае покажет снижение уровня кальция и дефицит жидкости в сосудистом русле.
Это чревато коллапсом и тяжелыми нарушениями со стороны сердечно-сосудистой системы.
Анализ кала (копрограмма) дает возможность определить сохранность пищеварительной функции, его основными показателями являются консистенция, цвет, запах и наличие примесей
Лечение: общие принципы
Лечение хронического панкреатита в стадии обострения проводится в стационаре, поскольку есть риск развития гиповолемического шока (резкое снижение объема циркулирующей крови) и других осложнений. В первые два или три дня необходим полный голод, на третьи или четвертые сутки разрешается питание небольшими порциями, не превышающими 200 мл.
Большую часть рациона должны составлять углеводы в жидком виде – каши, протертые супы и кисели. Жиры животного происхождения строго ограничиваются, и запрещается есть мясные, рыбные бульоны, мясо и консервы. Недопустимо употребление свежих овощей и фруктов, грубой пищи и алкоголя.
Некоторым пациентам может потребоваться непрерывная аспирация (откачивание) желудочного сока зондом в течение нескольких дней. Лечить обострение панкреатита начинают с внутривенного введения ингибиторов протонного насоса, блокаторов Н2-гистаминных рецепторов, антацидов и обезболивающих препаратов. В дальнейшем переходят на таблетированные формы лекарств.
Но-шпа – это одно из немногих лекарств, разрешенных к применению самим пациентом во время приступа
Поскольку панкреатит в острой форме сопровождается многократной рвотой и диареей, потерю жидкости восполняют посредством капельниц с физраствором.
Хирургическое лечение обострения хронического панкреатита проводится крайне редко в случае сильного воспаления, которое не поддается консервативной терапии. Иногда выполнить операцию невозможно из-за хаотичного расположения поврежденных участков по всему органу. Такая ситуация характерна для обостренного панкреатита на фоне алкоголизма, и рецидивы практически неизбежны.
Обезболивание
Задачей № 1 является купирование болевого синдрома. В стационаре обезболивание осуществляется с помощью уколов Новокаина, Димедрола, Тиосульфата Натрия, Эуфиллина, Соматостатина и его производных.
При умеренных болевых ощущениях назначается Но-шпа, Бускопан, Папаверин, Дротаверин, Баралгин, Парацетамол, Триган-Д и Пенталгин.
В исключительных случаях, если пациент не переносит анальгетики и спазмолитики, используются нестероидные противовоспалительные препараты. Это связано с их агрессивным воздействием на слизистые ЖКТ.
Антиферменты и антибиотики
При гиперфункции поджелудочной железы лечение при обострении хронического панкреатита дополняется антиферментными лекарствами. Они подавляют синтез ферментов, обеспечивая тем самым функциональный покой воспаленному органу. Кроме того, антиферментная терапия позволяет избежать развития такого осложнения, как панкреонекроз.
Терапия антиферментными средствами проводится только в стационарных условиях под медицинским контролем. Препараты вводятся внутривенно очень медленно, поскольку большинство из них являются сильными аллергенами. При необходимости могут параллельно вводиться антигистаминные средства.
К антиферментным относятся следующие препараты:
- Контрикал;
- Гордокс;
- Пантрипин;
- Тразилол;
- Фторурацил, Фторафур, Рибонуклеаза (цитостатики).
В отдельных случаях применяются антибиотики – например, при воспалении дуоденального сосочка. Для борьбы с бактериальной инфекцией назначается Азитромицин, Доксициклин, Цефаперазон, Ампиокс, Цефуроксим.
Во время обострения поджелудочной пациенту показана срочная госпитализация в стационар для проведения адекватной терапии
Ферменты и антациды
После купирования острых симптомов врач может назначить ферментсодержащие препараты – Панкреатин, Креон, Мезим, Панзинорм, Энзистал и др. Прием средств этой группы позволяет добиться:
- разгрузки поджелудочной железы за счет дополнительного поступления ферментов;
- улучшения всасывания углеводов и белков;
- нормализации пищеварительного процесса;
- устранения симптомов диспепсии – метеоризма, вздутия живота, тошноты и рвоты.
Целесообразность применения антацидов обусловлена раздражением слизистой оболочки желудка при выбросе панкреатических ферментов.
Кислотность желудочного сока повышается и нередко провоцирует развитие гастрита и язв. Чтобы остановить данный процесс, назначаются препараты для снижения синтеза соляной кислоты либо ее концентрации.
Наиболее эффективны при панкреатите Маалокс, Алмагель и Фосфалюгель.
Параллельно с антацидами могут применяться Н2 блокаторы, уменьшающие скорость образования желудочного секрета, вследствие чего также снижается кислотность. После приема таких препаратов проходит дискомфорт в животе, вызванный раздражением слизистых.
Диетическое питание
Диета при панкреатите крайне важна на любой стадии, и в кратчайшие сроки после лечебного голодания необходимо постепенно вводить легкоусвояемые продукты в рацион. Недопустимо сразу переходить к привычному питанию, поскольку панкреатит может обостриться вновь.
Принимать пищу нужно часто, до 8 раз в день, но маленькими порциями, начиная с 50 гр. за один раз. Что можно кушать в первые 5-8 дней после выхода из голодания:
- жидкие каши на воде;
- протертые и несоленые супы, крупяные отвары, кроме пшена и кукурузы;
- вчерашний или подсушенный белый хлеб;
- кисели и фруктовые желе без добавления сахара.
Низкокалорийное питание не соответствует физиологическим нормам и не удовлетворяет полностью потребности организма, поэтому больше недели сидеть на такой диете не рекомендуется.
Однако углеводистые продукты меньше всего стимулируют выработку ферментов поджелудочной железы, что и делает их незаменимыми.
В следующие дни вводятся белковые продукты – творожные суфле и пудинги, омлет, приготовленный на пару, яйца и отварное перекрученное мясо.
Вне обострения больным с хроническим панкреатитом показана диета № 5, в которой широко используются продукты-натуральные ингибиторы протеалитических ферментов – картофель, соя, яичные белки, овсянка. Жиры животного происхождения желательно заменять растительными, поскольку они поддерживают воспалительный процесс и могут вызывать расстройство пищеварения.
Общая продолжительность лечения обострения хронического панкреатита составляет в среднем около месяца, после чего пациент чувствует себя удовлетворительно и может возвращаться к обычной жизни. Прогнозировать, каким будет период ремиссии, сложно, поскольку риск рецидива остается достаточно высоким.
Последнее обновление: Октябрь 19, 2019
Источник: https://sosudy.info/obostrenie-hronicheskogo-pankreatita
Обостренный панкреатит, причины возникновения, симптомы, виды лечения
Обострение хронического панкреатита
Обострение хронического панкреатита начинается при нарушениях диеты, обострении желчнокаменной болезни или других болезней, связанных с нарушениями работы пищеварительных органов. Начало обострения проходит с сильными болями в животе и общей слабостью, поэтому люди, имеющие в анамнезе хроническую форму этого заболевания, обычно не ошибаются в своем диагнозе.
Обострение хронического панкреатита наблюдается в разном возрасте у женщин и мужчин. Женщины, страдающие образованием камней в желчном пузыре, при стечении некоторых факторов получают острую форму панкреатита, переходящего во вторичную хроническую форму, лечение которого обсуждают с гастроэнтерологом.
Люди, больные алкогольной зависимостью, имеют в анамнезе первичный хронический панкреатит, обостряющийся в период длительного злоупотребления алкоголем. Заболевание может прогрессировать при врожденных патологиях и некоторых состояниях организма.
Чем опасно заболевание
Хронический панкреатит сопровождается нарушениями процессов выработки трипсина и липазы — ферментов, необходимых для правильного пищеварения.
Длительное нарушение кровообращения приводит к разрастанию соединительной ткани и склерозированию клеток поджелудочной железы.
При таком патологическом состоянии железы патогенная микрофлора легко может проникнуть внутрь и вызвать обострение заболевания.
Причиной обострения хронического панкреатита может стать дискинезия желчных путей
Обострение хронического панкреатита часто начинается из-за дисбактериоза кишечника или его вызывает дискинезия желчных путей. Обострение хронической формы может произойти из-за:
- воспалительного стеноза;
- опухоли фатерова соска;
- недостаточности сфинктера Одди;
- злоупотребления алкоголем;
- перенесенного стресса;
- нарушения питания;
- смены ритма жизни.
Воспалительный процесс может поразить часть органа пищеварения или охватить всю поджелудочную железу. Хроническое заболевание может продолжаться длительное время и стать причиной полного разрушения железы без правильного лечения.
Пациенту угрожает развитие таких осложнений, как:
- абсцесс;
- киста;
- кальцификация тканей железы;
- сахарный диабет;
- тромбоз селезеночной вены;
- рубцово-воспалительный стеноз;
- механическая желтуха.
Длительно протекающий панкреатит с частыми обострениями становится причиной развития рака поджелудочной железы. Это заболевание приводит к быстрому распространению метастазов во все органы внутренней секреции, и человек погибает от онкологического заболевания.
Какие симптомы указывают на обострение
Симптомы обострения хронического панкреатита ярко выражены, и они приносят много страданий больному человеку. Признаки обострения болезни не возникают внезапно — их вызывают факторы, предшествующие появлению симптомов острого панкреатита.
При обострении заболевания боль часто наблюдается в области сердца либо носит опоясывающий характер
Часто появляется сильная боль в эпигастральной области, когда воспаляется тело железы. Ее не могут снять спазмолитики и требуется сильное обезболивающее средство, чтобы уменьшить неприятные ощущения.
Боль носит опоясывающий характер, если поражается вся железа, либо локализируется в левом подреберье при поражении головки органа эндокринной системы.
При обострении заболевания боль часто наблюдается в области сердца, и больные считают, что у них развивается острое заболевание сердечно-сосудистой системы.
Вместе с болевыми ощущениями наблюдаются:
- диспепсические явления;
- понос;
- рвота;
- отсутствие аппетита;
- снижение массы тела;
- общая слабость;
- повышенная потливость.
При поражении головки может начаться развитие сахарного диабета, при этом человек будет испытывать сильное чувство голода и жажду.
Начало заболевания при обострении хронического панкреатита сопровождается повышенным слюноотделением, жирной отрыжкой, урчанием в животе.
Важно! При появлении острой боли в животе всегда следует обращаться за медицинской помощью.
Врачи считают, если таблетка но-шпа или дротаверина не смогла снять болевой приступ, то заболевание серьезно и требует квалифицированной помощи. Работники скорой помощи быстро доставят пациента в приемный покой, где хирург проведет обследование и определит, насколько опасен воспалительный процесс. При необходимости пациента госпитализируют или порекомендуют амбулаторное лечение.
Как лечат хроническую форму в период обострения
Обострение хронического панкреатита, лечение которого следует проводить под медицинским контролем, требует комплексного подхода. В период обострения пациента можно уберечь от тяжелых осложнений, если его вовремя госпитализировать в гастроэнтерологическое или хирургическое отделение.
Если госпитализация невозможна по ряду причин, нужно получить рекомендации специалиста, которые врач даст после осмотра. В случае обострения заболевания рекомендуются:
- постельный режим на время обострения;
- анальгетики и спазмолитики для снятия приступа боли;
- таблетированные ферменты для переваривания пищи;
- препараты, улучшающие работу органов пищеварения;
- дробное белковое питание;
- нежирные продукты;
- ограничение соли и сахара;
- питьевой режим;
- витамины.
При повышении температуры назначают антибиотики широкого спектра действия для предупреждения развития абсцесса. Выбор наиболее подходящего препарата делает врач, он же определяет продолжительность антибактериальной терапии. После улучшения состояния можно употреблять мед и мумие, которые благоприятно воздействуют на поджелудочную железу.
Совет: Минеральная вода типа Боржоми в теплом виде рекомендуется всем больным хроническим панкреатитом, страдающим внезапными обострениями заболевания.
Длительное соблюдение врачебных рекомендаций по диете способно вызвать продолжительную ремиссию и значительно улучшить состояние органа внутренней секреции.
После улучшения состояния можно употреблять мед и мумие
Хирургическое вмешательство проводится при тяжелых болевых формах панкреатита, когда активно проходят патологические процессы, остановить которые не представляется возможным. Чаще всего под удаление поджелудочной железы попадают люди, склонные к злоупотреблению алкогольными напитками и лица с никотиновой зависимостью. Женщины, страдающие желчнокаменной болезнью, тоже находятся в зоне риска.
Как предупредить развитие осложнений
Люди, страдающие хронической формой заболевания поджелудочной железы, не должны терпеть боль. Нужно научиться купировать приступы своевременно, чтобы орган внутренней секреции не разрушался, потому что болезненные ощущения при обострении указывают на то, что орган еще способен функционировать.
В случае обострения заболевания рекомендуется дробное белковое питание и нежирные продукты
Важно! Если человек страдает заболеваниями органов пищеварения, он должен жить по определенным правилам, нарушение которых приводит к ухудшению здоровья.
Известно, что болезнь можно перевести в состояние длительной ремиссии, если:
- отказаться от алкоголя и курения;
- правильно питаться;
- при погрешностях в питании употреблять таблетки, содержащие ферменты;
- проводить курсами витаминотерапию и фитотерапию;
- использовать в питании продукты пчеловодства;
- отказаться от продуктов, вызывающих газообразование;
- вести здоровый образ жизни без значительных нагрузок.
Панкреатит – это сигнал к тому, что здоровье сильно ослабло из-за неправильного образа жизни и не улучшится до тех пор, пока человек не изменит свои пагубные привычки. Человек с правильным отношением к своему организму улучшает этим работу органов внутренней секреции, что приводит к повышению качества жизни.
Источник: https://netpankreatita.ru/simptomy-pankreatita/simptomy-ostroj-formy/chem-grozit-obostrennyj-xronicheskij-pankreatita/
Обострение хронического панкреатита
Обострение хронического панкреатита – осложнение данного воспалительного заболевания поджелудочной железы, которое зачастую вызывается нарушением диетического питания или отклонением в прописанной медикаментозной терапии, может длиться неделю и перетекать в рецидивирующий панкреатит. В период обострения требуется срочное медикаментозное вмешательство.
Этиология этого заболевания достаточно хорошо изучена. Чаще всего к развитию обострения хронического панкреатита приводят такие факторы:
- употребление алкогольных напитков;
- переедание;
- голодание;
- нарушение режима питания;
- употребление жирной и острой пищи;
- заболевания, вызванные инфекцией;
- частые стрессы;
- отравление;
- недостача витаминов и минералов;
- курение.
Также обострение панкреатита может возникать вследствие воспаления внутренних желчных протоков.
Рецидив хронического панкреатита обычно чередуется с периодами ремиссии. В течение заболевания обострение может затухать и снова проявляться с более интенсивной клинической картиной. Такой период развития недуга называют непрерывно — рецидивирующим.
Обычно обострение хронического панкреатита характеризуется резким ухудшением общего самочувствия. Данному осложнению характерна клиническая картина острой формы недуга.
Выделяют следующие симптомы обострения хронического панкреатита:
- периодическая тошнота;
- резкая потеря аппетита;
- приступы боли в области живота, которая может распространяться в область спины и под лопатки;
- нестабильный стул;
- горький привкус во рту;
- появление белого налёта на языке.
По мере протекания заболевания обострение может усиливаться, что характеризуется такими симптомами:
- сильные боли в желудке;
- отёк поджелудочной;
- сильная рвота (обычно желчью).
Признаки обострения хронического панкреатита
Следует отметить, что развитие вышеописанной клинической картины может привести к резкой потере веса. Больному требуется срочная медицинская помощь.
Для того чтобы диагностировать обострение хронического панкреатита, следует обратиться к врачу-гастроэнтерологу, который назначит анализы, помогающие установить точный диагноз.
Стандартная программа диагностики включает в себя следующие клинические мероприятия:
- ряд анализов, помогающих определить количество глюкозы в крови;
- общий и биохимический анализ крови (для выявления признаков воспаления);
- копрограмма.
Инструментальная диагностика включает в себя следующее:
- компьютерная томография;
- УЗИ поджелудочной железы;
- рентгенография.
- Также для того, чтобы оценить функциональное состояние повреждённых органов, могут провести анализ, помогающий определить уровень ферментов в просвете двенадцатипёрстной кишки.
- Своевременное лечение хронического панкреатита нужно для того, чтобы избежать обострения заболевания.
- Курс лечения обострения хронического панкреатита состоит из приёма медикаментов и диеты. Препараты, которые входят в медикаментозную терапию, направлены на:
- устранение болезненных ощущений;
- борьбу с возникшими воспалениями;
- понижение кислотности;
- восстановление поступления ферментов в организм.
При обострении хронического панкреатита, иногда назначается двухдневное голодание. В случае тяжёлого протекания заболевания проводится противошоковая терапия.
Помимо медикаментозного лечения, обязательно соблюдение диетического питания. Как правило, меню составляет лечащий врач, опираясь на клиническую картину и общий анамнез больного. Строго запрещено употребление таких продуктов:
- спиртные напитки;
- кофе;
- горячая жирная и острая пища;
- жареное и копчёное;
- различные сладости;
- яйца;
- грибы.
Запрещенные продукты при обострении хронического панкреатита
В первые дни обострения врачи рекомендуют воздержаться от приёма пищи. После небольшого голодания, питание при обострении должно быть насыщенно белковыми блюдами и едой, приготовленной на пару.
Из своего меню также следует исключить различные специи и приправы.
Разрешается включить в рацион такие продукты:
- нежирную рыбу;
- говядину (только в отварном виде);
- нежирные молочные продукты;
- отвар шиповника и чёрной смородины.
Диета при обострении хронического панкреатита
При панкреатите не исключается и лечение народными средствами. Такое дополнение считается эффективным, но только как вспомогательная терапия. Средства народной медицины для лечения такого недуга представлены в виде отваров из трав и ягод.
Для стимуляции оттока желчи пьют отвар из ягод шиповника. Кроме этого, народная медицина предлагает такие средства:
- картофельный сок;
- спиртовой настой прополиса, разбавленный молоком;
- отвары из укропа или люцерны.
Применение таких рецептов возможно во время лечения в домашних условиях, но только после консультации с врачом.
В стадии обострения хронического панкреатита присутствует существенный риск развития серьёзных осложнений:
- портальная гипертензия;
- нарушение оттока желчи;
- обтурационная желтуха.
Поскольку хронический панкреатит может обостряться, следует соблюдать меры, которые могут предотвратить развитие такого патологического процесса. Основой профилактики обострения хронического панкреатита является правильное и здоровое питание. Также не следует забывать о своевременном обследовании у профильных медицинских специалистов.
Источник: https://OkGastro.ru/podzheludochnaya/271-obostrenie-khronicheskogo-pankreatita