Заболевания органов пищеварения очень часто отображаются на состоянии кожи. Особенности кожных изменений дают возможность предположить развитие или обострение многих видов болезней поджелудочной железы.
Характер кожных проявлений на фоне патологий ПЖ
- Чрезмерный выброс пищеварительных ферментов за пределы поджелудочной, попадание их в кровь, закупорка или сдавливание желчевыводящих путей приводят к пожелтению кожных покровов, цианозу или бледности.
- Нарушение водно-электролитного баланса вызывает сухость, шелушение кожи.
- Сбои пищеварительных процессов, интоксикация ферментами, размножение патогенных микроорганизмов отображается появлением сыпи, пятен, зуда, жжения кожных покровов.
Характер проявления и степень выраженности кожных изменений могут свидетельствовать о развитии, обострении тех или иных патологий поджелудочной железы.
При панкреатите
Они способны развиваться не только в области живота, брюшных стенок, но и на всем теле, лице, слизистых оболочках глаз, ротовой полости.
Кожные проявления панкреатита чаще всего имеют следующий характер:
- Лицо приобретает синеватый оттенок.
- Четко ограниченные участки посинения в области живота (как на его передней части, так и по бокам), иногда сопровождающиеся кореподобной сыпью.
- В верхней части живота могут появляться некротические участки белого либо желтоватого окраса. Такие изменения объясняются выходом фермента липазы за пределы паренхиматозного органа, а так же ферментным расщеплением жировых тканей.
- Пятнистые высыпания красного цвета в области живота и верхней части бедер.
- Посинение, образование участков кровоизлияния вокруг пупка.
- Образование синяков в пупочной области и на ягодицах — сначала они имеют синевато-черный оттенок, через несколько дней приобретают коричневый, желто-коричневый окрас. Границы таких образований размыты.
- Синюшные образования в области ребер и позвоночника.
- Участки кровоизлияний на корне языка.
- Образование ярко-красных круглых пятен с четкими границами на груди, спине, животе, в процессе надавливания пятна не пропадают (симптомы Тужилина). Увеличение количества и размеров пятен свидетельствует об обострение панкреатита — на стадии ремиссии они уменьшаются и постепенно исчезают.
- Высыпания или прыщи в области лица, живота, грудной клетки, спины, шеи.
- Пигментация кожных покровов в области живота.
- Сухость, шелушение кожи, как результат нарушения водно-электролитного баланса.
Изменение цвета кожи является очень характерным признаком панкреатита. Воспаление поджелудочной железы в зависимости от формы, тяжести заболевания, наличия осложнений часто приводит к пожелтению, посинению кожных покровов или их бледности.
Самым опасным симптомом в медицине считается появление синюшных пятен на коже в области лица, живота, спины. Это признаки острого панкреатита.
Очень часто воспаление паренхиматозного органа сопровождается сдавливанием желчевыводящих путей. По этой причине, а также ввиду чрезмерного выброса фермента трипсина в кровь, кожа приобретает желтый окрас. Когда поражается паренхиматозная железа — прогрессирует желтуха, а желтый окрас приобретает не только кожа, но и слизистая оболочка глаз.
Высыпания при панкреатите имеют преимущественно темно или ярко красный, бледно-розовый цвет, по внешнему виду могут напоминать сыпь при кори. Местом их локализации зачастую являются передние и боковые части живота, спина. Реже сыпь появляется на лице, шее, бедрах, ягодицах.
Красные точки на теле чаще всего характеризуют острый панкреатит или обострение хронического недуга. Прыщи при билиарном панкреатите обычно локализируются в височной зоне лица, на лбу, носе, шее, намного реже они поражают область спины и грудной клетки.
Панкреатит в 60% случаев сопровождается развитием атопического дерматита. Он проявляется пузырьковой сыпью, отечностью кожных покровов и сильным зудом. В некоторых случаях начальный этап развития атопического дерматита характеризуется образованием красных пятнышек небольшого размера. На втором этапе вместо них появляются чешуйки либо подсохшие корки.
Следует отметить, что при обострении болезни кожные проявления прогрессируют: синюшность обретает более выраженный характер, локализация пятен, прыщей и высыпаний становится обширней. При переходе недуга на стадию ремиссии поражения кожи также постепенно начинают стихать. При сильном зуде, жжении, обширности поражения кожи врач назначает соответствующую терапию.
При раке
Рак поджелудочной часто сопровождается мигрирующим тромбозом с воспалением венозных стенок и тромбозом подкожных вен на руках и ногах. По этой причине на теле и конечностях, по ходу расположения поверхностных вен, появляются линейные болезненные образования синюшно-красного оттенка.
В 70% случаев ракового поражения поджелудочной на коже больных образовываются:
- пятна красно-розового оттенка;
- кольцевидные отечные бляшки или папулы;
- иногда образуются пузырьки, после которых остаются чешуйки и пигментные коричневые пятна.
Самым частым местом локализации таких проявлений являются кожные складки, места трения, область живота и спины. Вокруг маленьких кожных сосудов образовывается отечность. Пятна на коже характеризуются четким очертанием, обладают красным или розовым окрасом, сопровождаются сильным зудом.
Онкология, особенно в развитой стадии, с метастазами, всегда сопровождается дерматитом. Он локализируется на ногах, в области промежности, нижней части живота. В уголках рта могут появляться заеды, слизистые оболочки ротовой полости краснеют и могут покрываться язвочками, деструктивные изменения также затрагивают ногти на руках и ногах.
При раке головки поджелудочной кожа становится темно-зеленой, практически черной. Как правило, такое изменение цвета кожи свидетельствует о поздней стадии болезни.
При сахарном диабете
- Сухость.
- Зуд.
- Образование трещин.
- Распространение мозолей (наиболее часто они появляются на подошве, пятках, на большом пальце и между пальцами).
- Образование пузырей (чаще всего поражают стопы и голени, реже – предплечья и кисти).
- Трофические язвы на стопах и местах заражения прежних мозолей.
- Идиопатические высыпания.
- Черная гиперпигментация кожи.
- Утолщение кожи.
- Образование папиллом в области шеи и кожных складок.
- Поражение грибком крупных складок кожи.
- Липоидный некробиоз (большие красные пятна неправильной формы с четкими границами, зачастую локализируются на голени).
- Кольцевидные гранулемы (светло-розовые пятна с четким очертанием красного окраса).
- Дерматозы (поражение кожи небольшими красными пятнами, которые имеют обширную локализацию).
Черная гиперпигментация, дерматиты, высыпания, папилломы появляются по причине нехватки в организме инсулина, нарушения обменных и метаболических процессов.
При сахарном диабете сильно понижается иммунитет, поэтому возрастает риск инфицирования, грибкового поражения кожи и ногтей. При этом заболевании поражению наиболее подвержены стопы. В медицине такая патология еще называется синдромом диабетических стоп: кожа на них покрывается пузырями, трофическими язвами, гнойными ранами.
Прочие патологии
Аллергия при панкреатите:
- Проявляется мелкой красной или бледно-розовой сыпью в области живота, спины, нижних и верхних конечностей.
- Зачастую высыпания сопровождаются неприятным зудом или жжением.
- К ее острому проявлению можно отнести крапивницу. Она характеризуется плотными красными прыщиками от светло-розового до синюшного окраса, чаще всего поражает голень, ягодицы, спину.
Панкреатические кисты провоцируют сдавливание желчных протоков, что может вызвать развитие желтухи и спровоцировать зуд.
Жировой некроз поджелудочной сопровождается жировым некротическим поражением подкожной клетчатки. При этом на коже появляются пятна круглой или неправильной формы, их окрас варьируется от ярко-красного до желтого, темно-коричневого цвета.
Таким образом, кожные заболевания вполне могут быть проявлением патологий поджелудочной железы. Поэтому в случае их проявления следует как можно быстрее обратиться за медицинской консультацией.
Источник: https://opankreatite.ru/simptomy/kozhnye-proyavleniya-pankreatita.html
Как выглядит панкреатит: фото и симптомы
Определить панкреатит по фото и при осмотре пациента не сложно – кожа больных покрывается мелкой сыпью, а при получении результатов дополнительных анализов и вовсе сомнений не остается. Цвет кала при панкреатите у больных также подсказывает врачу диагноз.
Цвет кала при панкреатите фото
У больного человека цвет кала при панкреатите (фото 2) зависит не только от съеденной пищи, но и от влияния больного органа на формирование каловых масс.
При заболевании панкреатитом воспаленная поджелудочная железа способна придавать каловым массам нетипичные оттенки. Цвет мочи при панкреатите приобретает темные оттенки из-за наличия в нем амилазы.
Даже косвенные признаки панкреатита врач с достаточным опытом расшифрует верно, и сможет поставить предварительный диагноз.
Кал при панкреатите у взрослого (фото в гал.) приобретает характерный мраморный оттенок, а сама консистенция может и не меняться. Если у пациента острый панкреатит, он страдает внезапной диареей или запорами.
Хронический панкреатит характеризуется присутствием в каловых массах непереваренных частичек пищи, а также появление резкого неприятного запах при дефекации больного. При осложнении хронической формы течения кал при панкреатите может приобретать зеленоватый или оливковый оттенок, особенно, если есть застой в желчном пузыре.
Стул при панкреатите (фото в гал.) и его характеристики – важная диагностическая составляющая панкреатита у пациента.
Как выглядит язык при панкреатите фото
При осмотре пациента с подозрением на панкреатит врач всегда осмотрит язык больного. Цвет языка при панкреатите – первое, на что необходимо обратить внимание.
Обычно при заболевании органов пищеварения язык меняет нормальный цвет. Язык при панкреатите (фото 3) может становиться как ярко-красным, так и бледным из-за характерного налета.
Обычно истинный цвет языка при воспалении поджелудочной железы скрывается под толстым слоем налета.
Налет у пациентов может варьироваться от грязно-белого до различных оттенков желтого цвета. Налет на языке держится не менее пяти дней, он выглядит словно толстая плотная корка, которая лишь немного светлеет после чистки языка.
Налет на языке при панкреатите (фото ниже) приобретает зеленоватый оттенок, если желчный пузырь не справляется с продуцированием желчи, а при осложнении заболевания циррозом – язык приобретает малиновый цвет.
Где болит панкреатит фото
Болевые симптомы панкреатита появляются по различным причинам. Провоцирует болезненность отечность органа при воспалении, нагноительные и деструктивные процессы в тканях самой железы.
Место, где болит панкреатит (фото 4), локализовано четко – дискомфортные ощущения определяются в верхней части живота, ближе к поддиафрагмальной области, в районе эпигастрия.
Иногда локализация боли нетипична, и неприятные ощущения сдвигаются вправо или влево относительно центра живота, отдавая в подреберье. Панкреатит живота ввиду болей острого характера может давать симптом Щеткина-Блюмберга – затвердение брюшных мышц.
Дискомфортные ощущения характеризуются жжением, отдающим за грудину. Обнаружить болезненность можно в левой части спины, также боли иррадируют в левую руку.
Встречаются неприятные ощущения даже с левой стороны нижней челюсти.
Хронический панкреатит у больных (фото внизу) не дает возможности четко определить болевые области, обычно пациенты указывают на обширные участки, но где именно болит, определить не могут.
Как выглядит сыпь при панкреатите
Типичная сыпь при панкреатите (фото 5) – следствие нарушений в работе органов пищеварения. И если гепатит дает желтизну, то панкреатит у больных людей на поверхности кожных покровов проявляется характерной сыпью, по которой врачи могут заподозрить диагноз.
Красные точки при панкреатите на поверхности тела появляются в различных местах, желтуха на фоне возрастающего зуда кожи возникает у трети пациентов. Высыпания при панкреатите могут перерасти в атопический дерматит.
Выглядит панкреатит еще не типичнее при повышенной выработке кожного сала, что может осложнить диагностику.
Характерен для больных и симптом Тужилина при панкреатите – обычно им страдают люди с хроническим типом течения недуга.
Симптом Тужилина проявляется в виде сосудистых аневризм мельчайшего размера, которые возникают в первую очередь на спине, а при длительном течении патологии их можно заметить и на животе.
Высыпания на коже при панкреатите (фото внизу) сильно чешутся и зудят, поскольку нервные окончания на коже раздражаются из-за чрезмерного скопления желчных кислот.
Лечение панкреатита и препараты
Выглядит поджелудочная железа при панкреатите (фото в гал.
) плачевно – она сама себя переваривает, в ее тканях появляются очаги кровоизлияний и некроза, отечность еще больше сдавливает железу, прогрессирует распад клеток органа.
Лечение панкреатита в данном случае направлено на остановку развития патологического процесса, чтобы максимально сохранить целостность органа и его функции.
Панкреатит поджелудочной железы лечат консервативно и хирургическим путем. Консервативно назначают ферменты Креон, Панкреатин, Фестал. Обезболивающий эффект достигается за счет приема Но-шпы, Ранитидина и Фамотидина. Назначается строгая диета.
Вылечить панкреатит у человека можно при помощи операции – удаляется либо часть железы, либо полностью весь орган.
Это оправданный подход к лечению, если обнаружены полипы в поджелудочной железе, ведь может произойти озлокачествление.
Источник: https://simptomy-foto.ru/kak-vyglyadit-pankreatit-foto.html
Хронический панкреатит
Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции. При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы. Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности.
В гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения.
В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаще, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания.
Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита.
Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом.
Хронический панкреатит
Так же как и в случае острого панкреатита, основными причинами развития хронического воспаления поджелудочной железы являются злоупотребление алкоголем и желчекаменная болезнь.
Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- муковисцидоз;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- аутоиммунный панкреатит;
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Хронический панкреатит классифицируют:
- по происхождению: первичный (алкогольный, токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям: болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм, гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части живота, в левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца.
Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами.
Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Для уточнения диагноза гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики.
Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления.
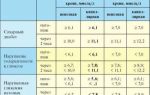
Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ выявляет повышение активности эластазы и трипсина.
Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости, КТ или МРТ поджелудочной железы. Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри.
КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)
При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Показаниями к хирургическому лечению хронического панкреатита могут стать гнойные осложнения (абсцесс и флегмона), обтурация желчных и панкреатических протоков, стеноз сфинктера Одди, выраженные тяжелые изменения в тканях железы (склероз, обызвествления), кисты и псевдокисты поджелудочной железы, тяжелое течение, неподдающееся консервативной терапии.
Хирургические операции при хроническом панкреатите:
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Меры первичной профилактики:
- ограничение употребление алкоголя, рациональное питание, сбалансированная диета без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
- отказ от курения;
- употребление достаточного количества воды (не менее полутора литров в сутки);
- достаточное количество витаминов и микроэлементов в рационе;
- своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости. При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/chronic-pancreatitis
Панкреатит: симптомы и лечение
Заболевание панкреатит – патология, затрагивающая поджелудочную железу. Термин восходит к латинскому «панкреас», обозначает «поджелудочная железа». Что такое панкреатит, чем опасен, как лечится – рассмотрим в статье.
Клиническая картина
Поджелудочный панкреатит развивается по причине закупорки протоков поджелудочной железы. В результате застоя панкреатический сок, ряд гормонов и ферментов, необходимых для функционирования организма, прекращают выработку. Панкреатит влияет на работу желудка.
Симптомы панкреатита
Во время приступа панкреатита, как правило, у пациентов наблюдается общий симптом – сильная боль в области желудка. Больному кажется, что болезненное ощущение опоясывает весь живот, не даёт вздохнуть.
Помимо боли, наблюдаются указанные симптомы панкреатита у взрослых:
- резкое уменьшение массы тела;
- на брюшной полости выступает пот;
- склонность к усталости и апатичному состоянию из-за нехватки энергии;
- диарея;
- при прикосновениях к коже возникают неприятные ощущения;
- редко – сильная тошнота, не проходящая после рвоты.
При панкреатите хронической формы часто выделяют сторонние заболевания, развивающиеся параллельно – речь идет о сахарном диабете и желтухе.
Болезни кожи при панкреатите
Нередко симптомы панкреатита связаны не столько с функционированием организма, и даже не с болями, а с внешностью человека.
Как правило, у человека с воспаленной поджелудочной железой на коже появляется желтизна, либо, наоборот, синюшность. Кожа сильно бледнеет.
Цианоз (так называется явление) встречается на тяжелых стадиях болезни либо в острой форме. Основное место появления пятен на коже – живот в районе пупка либо лицо.
Формы панкреатита
Врачи выделяют две формы панкреатита: острый и хронический. Острая форма не таится в организме человека, «выскакивает», реагируя на определённые раздражители. Хроническая, наоборот, способна годами развиваться в теле, протекая медленно, производя разрушения.
Острый панкреатит
Проявление острого панкреатита происходит для человека с более масштабными последствиями, чем проявление хронического. Воспалительный процесс протекает с осложнениями, болит поджелудочная железа крайне сильно.
Симптомы панкреатита у взрослых в острой форме:
- болевые ощущения под ложечкой;
- ноющая боль, иррадиирующая в бока либо опоясывающая туловище целиком;
- тошнота;
- рвота с каплями желчи;
- пересыхает во рту;
- тахикардия;
- высокая температура тела;
- скачки артериального давления;
- изменения во внешности – желтуха и синюшность.
Чем больше симптомов проявляется у человека, тем выше риск преобразования болезни в серьезное заболевание. Совершенно необязательно проявление одинаковых симптомов у разных больных людей.
Хронический панкреатит
В некоторой степени хронический панкреатит походит на острый по симптомам, но признаки мягче, длятся гораздо дольше. Боли носят больше тупой, ноющий характер. Особенно боли проявляются в случаях получения пациентом патологии пищеварительного тракта, либо усматриваются факторы риска, будут названы позже.
Выделяют симптомы хронического панкреатита:
- боль возникает либо в верхней половине живота, либо появляется незамедлительно после приёма пищи или спиртных напитков;
- боль носит длительный характер.
При проявлениях первых признаков панкреатита любого характера требуется обратиться с жалобой к врачу. Панкреатит – серьёзная болезнь, приводящая к страшным последствиям, о которых пациенты не задумываются.
Панкреатит хронического типа
Протекание хронического панкреатита у взрослых порой бессимптомно. Болезнь развивается в организме, подтачивая поджелудочную железу, а человек о происходящем не подозревает.
Желудок порой выдаёт нетипичные реакции. Если боли не тянутся, человек не придаёт им значения, редкий дискомфорт в желудке объясняется чем угодно, но не серьезной болезнью. Указанная стадия называется латентной.
Псевдоопухолевое хроническое воспаление
Одна форма хронического панкреатита по многим признакам похожа на рак поджелудочной железы и нередко склонна превратиться в онкологию. У пациентов с псевдоопухолевой формой воспаления часто появляется склер глаза, кожа на теле желтеет. Главный симптом – поражение поджелудочной головки, которая воспаляется и опухает. Часто симптом ощущается при пальпации.
Факторы риска
Известен ряд причин, раскрывающих риск заболеть панкреатитом. Сюда относятся:
- чрезмерное употребление алкоголя;
- язва желудка;
- болезни печени;
- камни в желчных протоках;
- дисбактериоз;
- холецистит.
При одних факторах возникает хронический панкреатит, при прочих – острый.
Кто рискует заболеть панкреатитом
Помимо указанных факторов риска, отмечаются группы людей, больше остальных подверженные заболеванию. К примеру, воспаление поджелудочной железы наблюдается у каждой четвертой женщины и каждого восьмого мужчины. Риск заболеть для мужчины в два раза меньше, чем для женщины. Панкреатит поджелудочной железы – распространённое заболевание, патологии лучше остерегаться.
Чаще симптомы острого панкреатита (как и хронического) проявляются у женщин в расцвете сил. Примерный возраст, при котором возникает острый панкреатит у взрослых женщин – 30 лет.
Диагностика
При непонятном поведении желудка, которое больной распознать и определить не в силах, лучше не тянуть с обследованием у врача. Отдельные меры, предпринятые самостоятельно, помогут подтвердить либо отбросить подозрения на диагноз.
Часто при диагностике врачи применяют пальпацию. Если при прикосновении пальцев к животу возникает острая боль, подобным образом может проявиться панкреатит.
Действенный способ поставить диагноз – провести биохимический анализ крови. К указанной методике прибегает большинство гастроэнтерологов при подозрении на панкреатит.
Лечение панкреатита
Лечение панкреатита у взрослых и детей напрямую зависит от степени поражения поджелудочной железы, от первоначальной причины развития заболевания. Распространённым способом лечения считается диета. Назначаются профилактика и лечение медикаментозными средствами, главный способ избавления от панкреатита – консервативный.
В случаях сопровождения воспаления поджелудочной железы инфекциями, больному назначаются антибиотики (сочетаемые с уже принимаемыми лекарствами).
Преимущественный тип медикаментов, использующихся при патологии – обезболивающие, нередко назначаются противовоспалительные.
В отдельных случаях медикамент, назначенный однажды, становится постоянной «пищей» больного, приходится поддерживать здоровье поджелудочной на определенном уровне.
Чем раньше распознать панкреатит и назначить меры борьбы, тем быстрее наступит благоприятный исход, тем лучше для пациента.
Диета
Острая и хронические формы лечатся по-разному, объединяет лечение назначенная врачом диета. Соблюдать рацион требуется строго, по правилам, в течение минимального срока в три недели либо больше. Это нужно, чтобы восстановить организм после пережитого приступа панкреатита (произошедшего в острой форме). Больному придется забыть о газированных напитках, кофе, чае.
Если патология показывает запущенный характер, пациента отправляют на трехдневную голодовку. Питательные вещества «поставляются» в организм посредством уколов с белковыми гидролизатами и жировыми эмульсиями. Подобным пациентам требуется отдельный уход, покой и часто перевод в реанимационные палаты.
Лечение острого панкреатита
Симптомы и лечение острого панкреатита разительно отличаются от симптомов и лечения хронического панкреатита. Распространённые меры при панкреатите острой формы:
- разгрузка желудка (помогает диета, голодовка);
- применение антиферментных лекарств;
- покой;
- постельный режим.
Только при соблюдении перечисленных пунктов появится надежда, что минутное воспаление не перетечет в хронический панкреатит, бороться с которым сложнее. Поджелудочная железа способна атрофироваться и утратить функции, это плохо отражается на работе желудка и организма.
Лечение хронического панкреатита
Как при остром проявлении, проявляется индивидуальный подход к пациенту. Учитываются анализы, обследование, жалобы пациента. Лечение комплексное: назначается диета, устанавливается курс приёма таблеток, пациент берёт на себя обязанность избавиться от вредных привычек (и от алкоголя), перейти на здоровый образ жизни.
Есть ли риск попасть на операционный стол
Для тех, кто паникует, ибо заметил у себя косвенные признаки панкреатита, но не хочет попадать под хирургический нож, известна успокаивающая статистика. Как говорят врачи, всего 30% пациентов оказывается на операционном столе.
Требуется четко слушаться врачебных рекомендаций, помнить о важности диеты и вовремя обращаться к доктору.
Чего следует опасаться
История знает запущенные случаи, когда воспаление проявляется куда серьезнее начальных этапов. Справиться с последствиями гораздо сложнее.
При панкреатите в запущенной стадии часто наблюдаются:
- гнойные образования (признаки острого панкреатита);
- пневмония;
- отекание лёгких, всякие абсцессы;
- гепатит;
- флегмона сальниковой сумки;
- перитонит (воспаление брюшной полости; развивается в результате распространения воспаления на другие органы);
- эрозия либо язва пищеварительной системы.
Чтобы избегнуть подобных явлений, не запускайте болезнь, если покажется, что обнаружены признаки хронического панкреатита. Обратитесь к врачу, составьте лечебный план, превратите болезнь в неприятное воспоминание.
Источник: https://GastroTract.ru/bolezn/pankreatit/simptomy-i-lechenie-pankreatita.html
Высыпание на коже при болезни поджелудочной железы: симптомы, диагностика и лечение панкреатита
Болезни поджелудочной железы и, в частности, панкреатит, являются очень опасными и могут привести к отмиранию клеток организма. Проблема в том, что нереально без медицинского обследования предугадать эту болезнь. В основном больные начинают подозревать, что больны, уже на поздних стадиях панкреатита. Обращаются в больницу, как правило, с острым приступом. Больному сильно повезло, если болезнь ещё не очень запущена. Бывают случаи, когда у людей, которые долго не обращались за помощью врача, развиваются хронические формы этой болезни.
Причины заболевания
Основные причины панкреатита — нездоровый образ жизни, неправильное питание и изменения в экологической системе. Заболевания поджелудочной железы в основном возникают из-за жирной пищи, алкоголя, газировок и т. п.
Если вы видите в этих словах себя, то точно рано или поздно вам нужно будет «познакомиться» с гастроэнтерологом. К данной болезни также может привести наследственный фактор и ряд других «бытовых» причин.
К тому же причиной может быть переедание.
Способствует возникновению болезни такой паразит, как эуритема панкреатикум, которая вызывает панкреатические симптомы.
Многим известно, что по коже можно идентифицировать общее состояние здоровья организма. Самые маленькие изменения на коже, будь то покраснение или сыпь, должны насторожить человека и подсказать обратиться к врачу.
Кожные покровы человека, больного панкреатитом, могут быть разных оттенков.
Врачи говорят, что пятна на коже при заболеваниях поджелудочной железы необязательны, но все же они помогают диагностировать заболевание у больного.
За что отвечает поджелудочная железа
Поджелудочная железа — орган, который имеет очень важные функции в желудочно-кишечном тракте (ЖКТ). Без такого органа процесс пищеварения становится невозможным. Данный орган предназначен для выработки различных ферментов и гормонов, которые способствуют лучшему пищеварению. Такие ферменты поступают в 12-перстную кишку через специальные каналы.
Сок поджелудочной железы обладает следующими свойствами:
- расщепляет комок пищи, который попал в 12-перстную кишку;
- помогает гидролизоваться белкам, жирам и углеводам, чтобы те попадали в кровь;
- способствует выработке инсулина, который регулирует уровень сахара в крови;
- при большом количестве жёлчи останавливает процесс самопереваривания желудка с помощью сомастина. При его отсутствии может появиться язва.
Разновидности заболеваний
Панкреатит. Симптомы могут быть разные. Причиной такой болезни, как правило, выступает заболевание 12-перстной кишки. Поджелудочная железа с ней соединяется, как уже было сказано, с помощью каналов (протоков), а находится она за желудком. Заболевания кишки часто предаются и железе. Если у человека появился панкреатит, мало кто знает, отчего возникает такая болезнь.
Частой причиной появления панкреатита может быть злоупотребление алкоголем. Если у больного резко начала болеть область под рёбрами, ему нужно срочно обращаться к врачу, так как это первый признак панкреатита.
Боль может возникать и вокруг всего живота с характерным урчанием. Когда больной обращается к врачу очень поздно, у него может развиться хронический панкреатит.
Как последствия — возникновение сахарного диабета и ожирение.
«Выйти из строя» поджелудочная железа может также из-за воздействия вирусов. К примеру, такая болезнь, как гепатит всех его типов, является частым вирусным заболеванием. Заразиться им можно как фекально-оральным путём, так и через кровь.
Симптомами гепатита выступают: пожелтение кожи, или её сухость, высокая температура, озноб и т. п. Но следует обратить внимание на то, что если не лечить такую болезнь, то это может привести к большим осложнениям, вплоть до комы.
Особенно если у больной женщины скоро роды.
Ещё одной неприятной болезнью поджелудочной железы является рак. К сожалению, в условиях современного мира, экологической катастрофы и жирной пищи, доброкачественные опухоли быстро превращаются в злокачественные.
Симптомы и проявление
Симптомы заболевания поджелудочной железы могут проявляться как внутренне, так и внешне. Первыми признаками такого заболевания, как панкреатит, кроме резкой боли под рёбрами, являются различные изменения на коже. У больного могут быть следующие изменения:
- пятна разного цвета на коже;
- кожный покров меняет цвет;
- высокое давление;
- зуд и другие.
Пятна на коже
Когда панкреатит проявляется в области, где находится пупок, то могут появиться обычные кровоподтёки, которые легко проходят, как обычный синяк. Кожа полностью окрашивается в мраморный цвет на животе. В районе паха могут появляться пятна зелёного или синего оттенка. Бывают исключения, когда пятна появляются на бёдрах.
При панкреатите также может возникнуть крапивница. Она может себя проявлять как при нарушении деятельности поджелудочной железы, так и при онкологических заболеваниях. Крапивница при панкреатите выглядит как розовато-синие узелки в разных областях кожи. Примерно через две недели они исчезают и на их месте появляются небольшие углубления.
Если дела ещё хуже, у больного может быть диагностировано онкологическое заболевание, первыми признаками которого является тромбофлебит. Он проявляет себя в виде удлинённых пятен в области вен.
Чаще всего они появляются в области шеи, груди, живота и ягодиц. Бок тоже может видоизменяться. Спустя определённое время, на месте пятен появляются водянистые пузырьки, которые становятся эрозиями.
Потом все проходит, и на их месте появляются раны кольцевидной формы.
Зачастую такая болезнь ещё может проявляться в виде красных точек на коже. Они могут быть разного размера и ярко-красного цвета. Форма — круглая.
Такие «капельки» могут возникать как на спине, так и на животе больного. Редко располагаются на груди и других частях тела, например, на лице.
Если точек появляется всё больше и больше, это значит, что болезнь быстро прогрессирует. Если исчезают — болезнь отходит.
Смена кожного оттенка
При панкреатите кожа больного может иметь разные оттенки в целом, но также могут появляться и отдельные пятна. Пятна могут быть жёлтыми, синими, красными, зелёными и всех оттенков этой цветовой гаммы. Кожа человека становится чересчур белой. Последняя стадия болезни проявляется наличием синих пятен, соответственно их нужно бояться в большей мере, чем остальных. Они также могут появляться, когда у больного уже есть цианоз. Если кожа бледная — у больного сильная интоксикация организма.
В основном все больные на панкреатит имеют такое его последствие, как «желтуха». 30% тех, кто болеет панкреатитом, в «подарок» получают и желтуху. Называют её так, потому как цвет кожи становится жёлтым. Желтуха может являться и симптомом рака поджелудочной железы.
Наличие зуда
Если у больного появились пятна, то они, скорее всего, будут сопровождаться и ощущениями зуда. Когда зуд очень сильный, то может появляться сыпь яркого оттенка, например, тот же дерматит.
Такие симптомы также могут свидетельствовать о появлении у больного сахарного диабета первой стадии. Последствиями могут быть излишнее мочеиспускание и постоянное желание пить.
Помимо этого, у больного могут быть таки симптомы, как неприятный запах изо рта, тошнота и излишняя потливость.
Когда у человека наблюдается хотя бы один из симптомов, то он обязательно должен пойти к врачу для дальнейшей диагностики и выяснения причин заболевания важного органа пищеварительной системы.
Диагностика заболевания в больнице
Когда человек обнаружил у себя патологии и первые симптомы, нужно обязательно обратиться в больницу для диагностики. В первую очередь в больнице нужно сдать анализы. Анализ крови делают для установления количества лейкоцитов и эритроцитов, их соотношения. А также берут анализ мочи и кала.
При таком заболевании кровь у пациента густеет из-за сильного обезвоживания организма. А также характерным признаком является снижение количества эритроцитов в крови из-за нехватки воздуха, и, конечно же, низкий гемоглобин.
При подобном заболевании увеличивается уровень сахара, что может привести к сахарному диабету. Необходимо сделать также анализ всех ферментов в крови.
Для того чтобы подтвердить опасения заболевания, нужно сделать ультразвуковую диагностику (УЗИ).
Схема лечения
Если у человека появляются пятна, сыпь, аллергия, зуд и другие симптомы, самостоятельно принимать меры от их избавления категорически запрещено. Нужно обязательно обратиться в больницу. Если в больнице подтвердили диагноз, вам должны назначить лечение.
Только профессиональный врач может назначить терапию, исходя именно из вашего диагноза, особенностей каждого отдельного случая, что способствует снижению количества внешних симптомов в виде покраснений, пятен и т. п.
Перед назначением лечения врач проанализирует все факторы: результаты анализов, характер внешних повреждений кожи и жалоб больного. Лечение назначается:
- Если прыщи возникли из-за аллергии, врач прописывает антигистаминные лекарства.
- Если в кровь попало слишком много жёлчи, назначаются антиинтоксикационные средства.
- Диету можно назначать для предупреждения развития болезни, которая возникла при излишнем употреблении жирной и копчёной пищи.
Помимо назначенного лечения, нужно работать над избавлением от вредных привычек, таких как алкоголь и курение. А Также рекомендуется изменить режим дня. Если врач посоветует, то нужно посидеть на строгой диете или даже голодовке.
Следует отметить, что при диете нельзя есть белый хлеб, другие сорта можно. Если лечение идёт не так, как должно, то нужно обращаться повторно к профессиональному врачу.
Если у больного обострённая стадия панкреатита, то её нужно интенсивно лечить, а при хронической тщательно наблюдать и устранять каждое ухудшение.
Можно ли излечить панкреатит
Право на жизнь имеет каждый. Когда человека постигает беда, какое-либо серьёзное заболевание, то он сразу же задумывается над тем, а можно ли его вылечить. Но есть и болезни, вылечиться от которых практически нереально. Так происходит не из-за бессилия современной медицины, а из-за особенности определённой болезни. Если брать во внимание такое заболевание, как панкреатит, то тут однозначного ответа нет.
Но не стоит сразу отчаиваться и думать, что эта болезнь неизлечима. Её можно вылечить до прекращения проявлений симптомов, и возврата к нормальной жизни.
Но, как показывает практика, болезнь из организма полностью вывести нельзя, в любом случае есть возможность повторного проявления симптомов при хроническом панкреатите.
Но если болезнь нехроническая, а просто её острая форма, то при хороших специалистах можно вылечить её полностью.
Кожа — зеркало здоровья
Кожа является показателем здоровья целого организма. Если на кожных покровах появляются какие-либо дефекты, то это свидетельствует о нарушении работы какого-то органа. Такие дефекты хотя и создают дискомфорт для человека, но они могут способствовать правильному постановлению диагноза и стадии развития болезни.
При любых появлениях дефектов нужно обязательно обращаться к профессиональному специалисту. И, главное, нужно помнить, что любую болезнь можно победить при желании, нужно лишь хотеть. Но также необходимо лечиться у хороших специалистов.
Источник: https://chebo.biz/zdorove/vidy-vysypanij-na-kozhe-pri-boleznyah-podzheludochnoj-zhelezy.html