В связи с широким распространением сахарного диабета, ростом инвалидности по причинам, связанным с диабетом, всё большее значение придаётся профилактике и лечению осложнений этого заболевания. Одним из самых частых и серьёзных осложнений является диабетическая ангиопатия. Рассмотрим эту проблему ближе.
Диабетическая ангиопатия – это поражение сосудов, связанное с сахарным диабетом. Как правило, ангиопатия развивается спустя 10–15 лет после начала заболевания, однако, может возникнуть и раньше, если уровни глюкозы в крови длительно высокие или часто «скачут» от высоких до низких цифр.
Какой бывает ангиопатия?
Выделяют два типа ангиопатий, в зависимости от того, какие сосуды поражаются:
- Микроангиопатии – поражаются мелкие сосуды, капилляры. Микроангиопатии делятся на:
- Ретинопатии – поражение сосудов глаз.
- Нефропатии – поражение сосудов почек.
- Макроангиопатии – поражаются крупные сосуды, артерии и вены:
- Ишемическая болезнь сердца.
- Цереброваскулярная болезнь.
- Периферические ангиопатии.
Микроангиопатии
При диабетической ретинопатии происходят кровоизлияния в сетчатку, сосуды расширяются, уплотняются, сетчатка перестаёт получать достаточное количество кислорода. В неё прорастают новые сосуды, приводя к поражению зрительного нерва и отслоения сетчатки. Если не проводится лечение, включая лазерную коагуляцию, возможна полная потеря зрения.
В течение 15 лет после начала сахарного диабета у 50% больных, не получающих инсулин, развивается диабетическая ретинопатия. У тех же, кто его получает, эта цифра составляет от 80 до 100%.
При диабетической нефропатии утолщаются микрокапилляры клубочков почек. Это приводит к усилению кровотока в почках и их повреждению, выделению белка с мочой. Со временем работа почек ухудшается, и развивается почечная недостаточность. В тяжёлых случаях больному необходим гемодиализ.
Макроангиопатии
Основная причина макроангиопатий – атерокслероз сосудов.
Ишемическая болезнь сердца – это поражение сердечной мышцы вследствие атросклероза сосудов сердца. При ишемической болезни сердца человека беспокоят боли за грудиной при физической нагрузке, одышка, нехватка воздуха, перебои в работе сердца, отёки. Могут развиваться инфаркт миокарда и сердечная недостаточность.
Цереброваскулярная болезнь – это хроническая недостаточность кровообращения в головном мозге. Проявляется головокружением, шумом в ушах, головными болями, снижением памяти. На поздних стадиях возможны инсульты.
Периферические ангиопатии играют ведущую роль в развитии серьёзных осложнений сахарного диабета. Чаще всего поражаются сосуды ног, это состояние называется диабетической ангиопатией нижних конечностей. Остановимся на ней подробнее.
Почему развивается диабетическая ангиопатия ног?
Диабетическая ангиопатия нижних конечностей – это поражение артерий ног, которое возникает у больных сахарным диабетом как 1, так и 2 типов.
При сахарном диабете поражаются артерии среднего и мелкого размеров. В них образуются атеросклеротические бляшки.
Из-за повышения уровня глюкозы в крови, к элементам стенки сосудов присоединяются остатки сахаров. Это приводит к микроповреждению сосудов. К участкам повреждений присоединяются «плохие» липиды, тромбоциты (клетки, отвечающие за свёртываемость крови), другие элементы крови. Образуется атеросклеротическая бляшка.
Со временем атеросклеротическая бляшка увеличивается в размерах, уплотняется, перекрывая собой часть кровотока. Так же она может разрушаться, вызывая образование тромбов.
Ситуацию усугубляет поражение мелких сосудов. Они утолщаются, уменьшается поступление кислорода и питательных веществ к тканям. В дополнение ко всему, происходит сгущение крови, замедляющее кровоток.
Атеросклероз сосудов ног встречается и у людей, не больных сахарным диабетом. Так в чём же их отличия?
| Какие артерии поражаются чаще | Средние и мелкие | Крупные |
| Симметричность поражения | Поражение двухстороннее, затронуто много сегментов артерий | Чаще с одной стороны и в одном сегменте артерии |
| Коллатеральные артерии («обходные», позволяющие сохранить кровоток при поражении основных) | Поражены | Не поражены |
При сахарном диабете атеросклероз сосудов ног развивается на 10 лет раньше, чем у людей, не болеющих диабетом.
Симптомы диабетической ангиопатии нижних конечностей зависят от её стадии. Выделяют 4 стадии:
- Стадия I – бессимптомная. Поражение сосудов есть, но оно себя никак не проявляет. Может быть выявлена при помощи специальных методов обследования.
- Стадия II – боли при физической нагрузке. Появляется перемежающаяся хромота. После прохождения определённой дистанции у больного появляются боли в икроножных мышцах, вызванные недостатком кислорода. После остановки кровоток восстанавливается, и боли проходят.
Симптомы диабетической ангиопатии
Также беспокоят тяжесть в ногах, онемение, парестезии (ощущение мурашек), судороги.
- Стадия III – боли в покое. Боли, судороги в мышцах появляются в горизонтальном положении. Больной вынужден свешивать ногу с кровати, таким образом уменьшая боль.
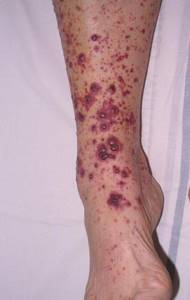
- Стадия IV – появляются трофические нарушения – трофические язвы, гангрена.
Нужно отметить, что при сахарном диабете наряду с сосудами поражаются и нервы, что вызывает уменьшение боли и перемежающейся хромоты. Человек может не почувствовать появления трофических язв, поэтому необходимо регулярно осматривать стопы на предмет их наличия.
Как выглядят ноги при диабетической ангиопатии нижних конечностей?
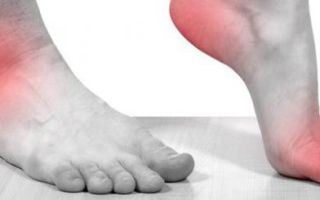
Кожа ног при диабетической ангиопатии бледная, холодная. Количество волос на ногах уменьшено, либо они вообще отсутствуют. На стопах появляются участки уплотнения, натоптыши, могут быть трофические язвы.
Развитие диабетической ангиопатии
Если вы больны сахарным диабетом и обнаружили у себя симптомы диабетической ангиопатии ног, нужно обратиться к своему лечащему врачу. Он выполнит следующие исследования:
- Осмотр ног. Возможно, кроме ангопатии у вас развилась диабетическая нейропатия (поражение нервов).
- Пальпация артерий ног. Врач прощупает пульс на артериях, определяя, на каких участках он имеется, ослаблен, а на каких отсутствует.
- Ультразвуковое исследование сосудов с допплерографией. Простой и доступный метод исследования, позволяющий определить состояние стенки сосуда и кровотока в нём.
- При выявлении серьёзной патологии, для того, чтобы уточнить, каким методом лучше лечить пациента, выполняют более серьезные исследования:
- Ангиография артерий – исследование сосудов при помощи рентгеновских лучей после введения в них контрастного вещества;
- Компьютерная или магнитно-резонансная томография.
Кстати, рекомендуем прочитать статью Можно ли вылечить сахарный диабет
Лечение диабетической ангиопатии нижних конечностей
Необходимо тщательно соблюдать диету, выполнять физические упражнения, регулярно контролировать уровень глюкозы в крови, принимать назначенные препараты. Старайтесь поддерживать показатель гликированного гемоглобина на уровне не более 7,5%.
Не отказывайтесь от начала инсулинотерапии, если ваш врач говорит, что это сделать необходимо.
Своевременно назначенный инсулин помогает отсрочить или избежать наступление тяжелых осложнений сахарного диабета.
Важным моментом является и контроль уровня холестерина в крови. При его снижении затормаживается процесс образования атеросклеротической бляшки, кровь разжижается, уменьшается вероятность тромбозов. Всё это улучшает кровоток в поражённых сосудах.
Ни в коем случае не курите, а если курите – бросьте! Курение вызывает ускорение развития атеросклероза, сужает сосуды, уменьшая и без того слабый кровоток в них.
Лечение же самих сосудистых поражений бывает консервативным и оперативным.
К консервативному лечению диабетической ангиопатии нижних конечностей относится назначение лекарственных препаратов. Основные из них:
- Препараты простагландина Е. Они обладают способностью расширять сосуды, защищать их стенки от повреждений, уменьшать образование тромбов.
- Антикоагулянты и дезагреганты разжижают кровь, уменьшают количество тромбов в сосудах, способствуя поступлению кислорода в ткани. Должны назначаться под контролем офтальмолога, поскольку могут вызвать кровоизлияние на глазном дне.
- Препараты, снижающие уровень холестерина в крови (статины, фибраты) обязательно назначаются всем больным, страдающим диабетической ангиопатией ног.
Имеются и другие группы препаратов, влияющих на сосуды. Однако доказано, что актовегин, пентоксифилин, но-шпа при диабетической ангиопатии ног неэффективны и бесполезны так же, как и лечение средствами народной медицины.
Оперативное лечение включает в себя операции на сосудах и обработку пораженных тканей.
Операции на сосудах – это самый современный метод лечения диабетической ангиопатии ног. Однако, возможность их выполнить есть не в каждом случае, поскольку при сахарном диабете поражаются большие участки сосудов, их коллатерали, а сами сосуды достаточно мелкие.
Выполняются следующие вмешательства:
- Баллонная ангиопластика. В поражённую артерию вводится специальный катетер, имеющий на своем конце баллон. Баллон раздувается внутри артерии, увеличивая её просвет. Обычно этот метод сочетается со следующим.
- Стентирование поражённой артерии. В участок поражения устанавливают стент – специальную «пружинку», расширяющую просвет сосуда.
- Шунтирование сосуда. Во время операции создаётся обходной путь вокруг поражённого участка, тем самым восстанавливается кровоток ниже него.
- Эндартерэктомия. Если сосуд достаточно крупный, хирург может удалить атеросклеротическую бляшку вместе с внутренней стенкой артерии.
Обработка пораженных тканей осуществляется в кабинете диабетической стопы, если имеется трофическая язва или натоптыши. В более серьёзных ситуациях, при развитии гангрены, выполняется ампутация пораженного участка.
Помните, что при своевременном обращении за медицинской помощью, а также выполнении рекомендаций своего лечащего врача, можно сохранить здоровые ноги и достойное качество жизни!
Источник: https://EndokrinPlus.ru/diabeticheskaya-angiopatiya-nizhnih-konechnostej
Ангиопатия нижних конечностей: причины, симптомы и лечение
- 9 Июля, 2018
- Неврология
- EgorHas
Ангиопатия нижних конечностей представляет собой заболевание не только вен и капилляров, но и артерий.
Диабетическая же ангиопатия является его осложнением, к появлению которого больше склонны люди, страдающие сахарным диабетом.
На фоне болезни кровеносные сосуды и капилляры разлагаются, после чего происходит застой крови.
Формы заболевания
На сегодняшний день специалисты разделили диабетическую ангиопатию на две разновидности:
- Макроангиопатия. Такая форма затрагивает сердце и сосуды нижних конечностей. При ней накапливаются сгустки крови и липиды в сосудах, прилипая к стенкам и блокируя кровоток.
- Микроангиопатия. Данная форма наносит ущерб почкам и глазам. Стенки кровеносных сосудов ослабевают и кровоточат, после чего происходит утечка белка.
Код I79.2 был присвоен ангиопатии нижних конечностей (МКБ-10). Этот недуг развивается в 6 этапов:
- Серьезные отклонения отсутствуют, но нарушается работа почек, появляется артериальная гипертензия и протеинурия, которую довольно трудно диагностировать. Чтобы убедиться в том, что заболевание прогрессирует, требуется провести биопсию почек.
- Кожа на ногах бледнеет, сами нижние конечности становятся холодными, постепенно появляются красные язвы, но боли не ощущается.
- Язвы становятся болезненными, появляется дискомфорт.
- Язвы обретают черно-красный цвет, область вокруг них отекает, прогрессирует гиперемия кожных покровов. На данной стадии может возникнуть остеомиелит, при котором поражаются элементы костей, а также костного мозга. В большинстве случаев возникают абсцессы, гнойники и нарывы.
- Отмирают ткани, затрагивая близлежащие зоны.
- Заболевание распространяется на всю стопу (некроз).
При диабете ангиопатия нижних конечностей (диабетическая макроангиопатия) проходит 5 стадий:
- Отсутствуют отклонения от нормы, наблюдается повышенная усталость ног, чувство покалывания или онемения. Если пройти полное медицинское обследование, то может быть выявлен атеросклероз, а также артериальная гипертония.
- Чувствуется усталость, дискомфорт и сильная слабость. Немеют ноги и стопы, часто нижние конечности становятся холодными и потными. Атрофируются стопы и пальцы, появляется перемежающаяся хромота.
- Наблюдается сильная боль в нижних конечностях. Болевые ощущения становятся более острыми, когда человек меняет горизонтальное положение на вертикальное. Все чаще появляются судороги, боли усиливаются в ночное время, кожа ног бледнеет и шелушится.
- Образуются единичные или множественные язвы с признаками некроза.
- Отмирают пальцы, поднимается температура тела, пациента мучает лихорадка, гангрена и озноб.
Симптомы
Кроме вышеперечисленных, ангиопатия нижних конечностей проявляется в следующих симптомах:
- стреляющие боли;
- снижение температуры нижних конечностей;
- отеки;
- раздражение;
- неприятный запах ног;
- жжение;
- гиперемия кожи;
- перестают расти волосы на ногах;
- кожа становится сухой и некрасиво блестящей;
- ногти утолщаются и меняют цвет на желтоватый;
- ощущается боль в голенях, бедрах и ягодицах.
Диагностика
При первом осмотре доктор сможет оценить клинические проявление заболевания, которые включают в себя несколько признаков:
- болевые ощущения в состоянии покоя и хромота;
- бледность кожи;
- паралич;
- отсутствие пульса;
- парестезии;
- пойкилотермия (отсутствие возможности компенсировать природные изменения температуры).
Для определения ангиопатии нижних конечностей также могут быть назначены тесты:
- Доплеровский зонд. Неинвазивный тест проводится с целью оценки систолического давления и тока крови к сосудам и от них.
- Фотоплетизмография. Диагностика такого типа основана на изменении отражений света от кожи. Она призвана регистрировать нарушение кровообращения и венозного кровотока.
- Артериография. В ней нуждаются больные, направленные на операцию реконструкции сосудов. Процедура проводится на фоне появления язв на нижних конечностях.
- Рентген. Необходим для того, чтобы узнать о состоянии сосудов.
- Магнитно-резонансная ангиография. В качестве эксперимента применяется для оценки ангиопатии и имеет большое преимущество благодаря отсутствию необходимости использования контраста.
- Компьютерная капилляроскопия. Проводится для диагностики нарушения кровообращения.
- Радионуклидное сканирование. Чаще всего применяется в дополнение к рентгенографии, помогает обнаружить остеомиелит на первых стадиях.
Вместе с этими тестами для диагностики ангиопатии сосудов нижних конечностей пациенту обязательно нужно сдать анализы:
- крови;
- мочи;
- на наличие креатина в моче и крови;
- бета-2 микроглобулин;
- скорость клубочковой фильтрации;
- липидный профиль.
Лечение
Правильное лечение ангиопатии нижних конечностей дает возможность устранить все симптомы заболевания. Оно сводится к поддержанию необходимого уровня глюкозы в крови, быстрому снижению уровня холестерина и, конечно же, улучшению нарушенного кровообращения и сопротивляемости капилляров.
Медикаменты
Процесс лечения ангиопатии сосудов нижних конечностей будет определяться в зависимости от тяжести инфекционного заражения, а также наличия инфекций, угрожающих жизни пациента (сепсис, остеомиелит, гангрена и так далее). Довольно часто в лечении применяются:
- антиоксиданты;
- антибиотики для борьбы с инфицированными язвами;
- витамины группы В;
- статины, снижающие холестерин;
- средства, разжижающие кровь;
- метаболические препараты, способные улучшить энергообеспечение тканей;
- ангиопротекторы, которые помогают уменьшить отек сосудов и приводят в норму обмен веществ.
В большинстве случаев доктора назначают своим пациентам следующие препараты:
- «Пентоксифиллин» (180 рублей). Средство прекрасно ускоряет микроциркуляцию и устраняет отек сосудов. Одна таблетка принимается пару раз в сутки, а весь курс лечения составляет 4 недели.
- «Кардиомагнил» (300 рублей). Данный препарат предназначен для разжижения крови. Его необходимо принимать реже — всего 1 таблетку в сутки. Длительность приема назначает доктор.
- «Венорутон» (700 рублей). Средство позволяет улучшить циркуляцию крови, а также снять отек и боль. Принимать его нужно 3 раза в сутки по 1 капсуле. Курс лечения – 3 месяца.
Хирургическое вмешательство
Лечение заболевания при помощи хирурга показано исключительно при прогрессирующих формах. В зависимости от состояния больного может проводиться артериальная реконструкция, симпатэктомия, а также тромбэмболэктомия.
Вынужденной мерой является ампутация нижних конечностей. К ней обращаются лишь в случае перехода заболевания в конечную стадию.
Народные средства
В лечении народными средствами используются всевозможные ванночки, отвары, настои, чаи и так далее. Наиболее распространенными и проверенными вариантами являются:
- Ромашковый чай. Главный компонент чая обладает достаточно сильным противовоспалительным и противомикробным действием. Для приготовления потребуется взять пару пакетиков (по 20 цветков ромашки) и залить их стаканом кипятка. Затем чаю следует дать время настояться (час-полтора). Пить его необходимо только в холодном виде один раз в день.
- Лечебные ванночки. Приготовить уникальные ванночки можно с помощью клевера, пырея, топинамбура или переступня. Любую из этих трав необходимо взять в количестве 50 г и залить 1 л кипятка. Настаивать требуется ровно час. Заранее нужно приготовить ванну с теплой водой (примерно 35 градусов), а затем влить в нее готовый отвар и принимать в течение 15 минут. Полный курс лечения состоит из пары недель, при условии принятия ванны через день.
Профилактические меры
Профилактика включает в себя такие действия, как:
- обработка ран;
- снижение трения и давления;
- лечение любых инфекций;
- восстановление нормального кровотока;
- снижение уровня глюкозы и его тщательный контроль.
Диета и спорт
При диабетическом поражении сосудов нижних конечностей следует исключить из рациона такие продукты питания, как:
- красное мясо;
- простые углеводы;
- острые и чересчур пряные приправы;
- кислые, жареные и соленые блюда.
Несмотря на это, здоровое питание при заболевании предусматривает употребление вкусных продуктов, к числу которых относятся:
- овощи;
- рыба;
- фрукты;
- фасоль;
- цельнозерновые продукты;
- рис;
- гречка;
- киноа;
- диетическое мясо.
В период лечения не стоит пренебрегать витаминами, особенно это касается витаминов группы В и D. Именно они играют важную роль в здоровом состоянии нервной системы.
Вместе с этим рекомендуется регулярно заниматься простыми вида спорта, доступными каждому. К ним относятся: йога, езда на велосипеде, быстрая ходьба. Подойдут самые элементарные физические упражнения, но очень важно выполнять их каждый день.
Источник: https://SamMedic.ru/334312a-angiopatiya-nijnih-konechnostey-prichinyi-simptomyi-i-lechenie
Ангиопатия нижних конечностей при сахарном диабете: лечение, профилактика
Доктор медицинских наук, глава Института Диабетологии Татьяна Яковлева
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля могут получить средство — БЕСПЛАТНО!
На сегодняшний день самым часто встречающимся заболеванием органов эндокринной системы считается сахарный диабет. Особого внимания заслуживает сахарный диабет второго типа. Это заболевание характерно для лиц пожилого возраста, весьма редко встречается у молодых.
Чрезвычайно опасна ангиопатия нижних конечностей при сахарном диабете, лечение которой часто подразумевает хирургическое вмешательство. Диабет первого типа протекает с абсолютной недостаточностью этого гормона.
Здесь крайне важно осуществить адекватный подбор терапии, необходимо убедить пациента в необходимости соблюдения всех врачебных рекомендаций. Такая тактика позволяет снизить риски возможных осложнений в несколько раз.
Отсюда возникает сложность лечения диабета первого типа: на сегодняшний день практически невозможно установить, насколько сильно больной испытывает дефицит инсулина.
Ангиопатия как осложнение сахарного диабета
Одним из самых распространенных осложнений сахарного диабета считается ангиопатия нижних конечностей. По классификации она входит в группу ангиопатий. Старые литературные данные утверждали, что этот процесс напрямую связан с поражением сосудистой стенки. Однако, новые исследования этого процесса установили, что поражения ног у пациентов с сахарным диабетом имеет абсолютно другой этиологический фактор и патогенез, напрямую связанный с развитием полинейропатии. Деструкция сосудов бывает не более чем у 12-15% пациентов.
Классификация включает два вида ангиопатий.
- Микроангиопатия, при которой поражаются мелкие артерии, артериолы. Органами-мишенями такой патологии являются сосуды почек, сетчатки глаза.
- Макроангиопатия, поражающая артерии более крупного калибра. Здесь страдают коронарные сосуды, головной мозг, нижние конечности.
Ангиопатия сосудов нижних конечностей
Морфологически это состояние можно назвать атеросклерозом, который развивается на фоне сахарного диабета. Однако, в отличие от привычного атеросклероза, ангиопатия нижних конечностей при сахарном диабете имеет некоторые особенности.
Гипертониум снизит давление до возрастной нормы без химии и побочных эффектов! Подробнее
- Неуклонный прогресс заболевания, который бывает и при обычном атеросклерозе. Отличие заключается в том, что при сахарном диабете патология протекает более стремительно.
- Полисегментарный характер поражения. То есть имеется сразу несколько очагов.
- Может встречаться у лиц молодого возраста.
- Плохой ответ на стандартную тромболитическую терапию, назначение статинов.
Атеросклероз всегда развивается стадийно. Сначала происходит уплотнение сосудистой стенки, последующим этапом является их сужение, которое называется стенозом. Конечным этапом может стать полная обструкция или закупорка сосуда. Как результат – развивается выраженная гипоксия тканей, нарушается метаболизм и гомеостаз, что проявляется определенной симптоматикой.
Самой полной и общепринятой классификацией этой патологии считается Фонтейна-Лериша-Покровского. Она включает 4 стадии.
Первая стадия
Пациент не отмечает каких-либо клинических проявлений. Диагностировать ангиопатию на этом этапе возможно лишь при помощи проведения инструментального обследования пациента.
Вторая стадия
Включает стадию 2, 2А, 2Б.
- Стадия 2. Начинают проявляться такие симптомы, как ноющие боли нижних конечностей, чаще страдают голени, иногда бедра. Эти ощущения возникают обычно после длительной физической нагрузки – ходьба, бег. Они могут сопровождаться перемежающей хромотой. Важным диагностическим фактором этой стадии является то, что боли проходят при прекращении нагрузки на ноги. Однако заболевание продолжает свое неуклонное развитие. Следует отметить, что если пусковым механизмом ангиопатии послужила полинейропатия, то может отсутствовать привычная клиническая картина, болевой синдром. В таком случае симптоматика включает выраженную усталость, дискомфорт, которые вынуждают пациента снизить скорость ходьбы или же вовсе остановиться.
- Стадия 2А подразумевает развитие болевого синдрома на расстоянии свыше двухсот метров, но не более одного километра.
- Стадия 2Б характеризуется появлением болей менее чем через 200 метров.
Третья стадия
Боли могут возникать даже в состоянии полного покоя пациентов, вплоть до нахождения в состоянии горизонтального положения. Если пораженную ногу опустить, то интенсивность болевого синдрома заметно снижается, но клиническая картина все равно сохраняется.
Четвертая стадия
Протекает с трофическими язвами, конечным этапом заболевания является развитие гангрены.
Ангиопатия сосудов нижних конечностей с хронической ишемией может поражать и подколенные артерии. Отмечается быстрый прогресс и агрессивность этой патологии. На самых поздних стадиях единственным правильным методом лечения служит ампутация пораженной конечности, что приводит к инвалидизации пациента.
Клиническая картина и диагностика
При обращении пациента в стационар, врачу следует обратить свое внимание на наличие жалоб, сопутствующего сахарного диабета, а также на такие клинические проявления.
- Снижение или отсутствие пульсации на артериях стопы.
- Уменьшение регионарной температуры. Для дифференциальной диагностики этот признак имеет огромное значение, поскольку при диабетической ангиопатии зачастую поражается одна нога, там же снижается температура.
- Выпадение волос на ноге или же их полное отсутствие.
- Выраженная сухость кожных покровов, гиперемия стопы, иногда выраженный цианоз.
- Тяжелые случаи протекают с наличием ишемического отека.
Инструментальная диагностика включает применение следующих методик:
- скрининг посредством обыкновенного УЗИ-исследования;
- УЗИ с использованием дуплексного сканирования;
- томография;
- ангиография сосудов нижних конечностей с контрастом, эта методика позволяет получить максимальное количество информации.
Раньше врачи любили использовать реовазографию, но из-за того, что при проведении обследования с ее помощью достаточно часто можно было получить ложноположительный результат, ее использование отошло на второй план.
Лечение
Ангиопатия нижних конечностей при сахарном диабете подразумевает комплексное лечение, которое состоит из нескольких шагов.
- Проводится стандартная терапия атеросклероза с применением тромболитических, антиагрегантных препаратов, статинов.
- Пациент должен полностью отказаться от курения.
- Показатели гликемии и липидного обмена следует также привести к норме.
- Приведение в норму и последующая стабилизация цифр артериального давления.
- Борьба с лишним весом, гиподинамией.
- Применение вазоактивных препаратов, которые улучшают самочувствие пациента, способствуют увеличению физической нагрузки, однако, на прогноз они практически не влияют.
- Проведение лечебной физкультуры, подбор обуви пациенту. Лечебные мероприятия могут исключать этот шаг в случае, если у пациента отмечаются трофические язвы, которые также необходимо лечить.
- Применение хирургических методик – внутрисосудистые операции, шунтирование пораженных сосудов, ведение больного после оперативного вмешательства.
Для того чтобы динамика лечения была положительной, следует в обязательном порядке воздействовать на основное заболевания.
Такой шаг, как нормализация белкового, жирового и углеводного обмена позволит не только улучшить прогноз относительно развития ангиопатии, но и улучшить общее состояние пациента.
Для этого следует подобрать индивидуальный режим питания, который будет ограничивать количество потребляемых животных жиров, быстрых углеводов, продуктов с высоким индексом гликемии.
Необходима адекватная сахароснижающая терапия, которая позволит привести в норму уровень сахара, гликозилированный гемоглобин, являющийся главным прогностическим показателем любого диабетика. На сегодняшний день оперативное лечение применяется очень часто, что связано с большим количеством влажных гангрен, которые провоцируют выраженную интоксикацию организма.
Меры профилактики
Пациенты, страдающие сахарным диабетом любого типа, должны предпринять максимум усилий для того, чтобы отсрочить наступление ангиопатии. Следует учитывать, что полностью избежать этой патологии практически невозможно, но замедлить ее развитие вполне реально. Это позволит избежать массы неприятных симптомов.
Профилактические мероприятия включают в себя выполнение всех врачебных рекомендаций относительно терапии сахарного диабета. Не следует пропускать прием сахароснижающих препаратов или инсулина, самостоятельно изменять их дозировки. Важно контролировать свой вес, придерживаться диетических рекомендаций.
Иногда возникает необходимость применения кроверазжижающих средств, препаратов, снижающих уровень холестерина. Это обусловлено тем, что при сужении просвета артерий повышается тромбообразование, а высокий уровень липидов способствует ускорению прогресса атеросклероза.
Важно поддерживать нормальное функциональное состояние печени, поскольку именно она отвечает за продукцию гликогена, частично за липидный обмен. При соблюдении всех врачебных предписаний можно снизить агрессию уже начавшейся ангиопатии или же отсрочить ее начало. Это позволит значительно улучшить показатели качества жизни пациентов.
Vizox — натуральное средство на основе нативных экстрактов растений. Подробнее
ПредыдущаяСледующая
Источник: https://AboutDiabetes.ru/angiopatiya-pri-diabete.html
Ангиопатия ног при сахарном диабете и как ее лечить (с фото симптомов)
Одним из наиболее распространенных симптомов при сахарном диабете является диабетическая ангиопатия нижних конечностей. Это состояние характеризуется утолщением стенки сосудов, нарушением их проницаемости и изменением кровообращения в тех органах и тканях, которые они кровоснабжают.
Ангиопатия при диабете опасна, помимо сильного дискомфорта, патология при отсутствии должного лечения может привести к гангрене, с последующей потерей конечности. В связи с этим, помимо лечения основного заболевания, необходимо особое внимание уделить признакам повреждения сосудов ног.
Особенности развития патологического процесса
Выделяют несколько стадий развития процесса в сосудах нижних конечностей, которые отличаются выраженностью проявления ангиопатии. К ним относят:
- Первая стадия: на этом этапе диабетические проявления ангиопатии отсутствуют. Нарушение в состоянии сосудистой стенки ног можно выявить только с помощью специальных методов диагностики. Чаще всего на этом этапе определяется диабетическая ангиопатия сетчатки.
- Вторая стадия характеризуется появлением болевых ощущений в области голени и бедра, возникающих при ходьбе на определённое расстояние и заставляющих останавливаться. Возникает также симптом перемежающейся хромоты. На этом этапе присоединяется нейропатия. К ее проявлениям относят быструю утомляемость, дискомфорт при ходьбе, заставляющий больного останавливаться.
- Третья стадия проявляется выраженной болезненностью в области нижних конечностей, которая сохраняется в покое и немного уменьшается при удержании ног в вертикальном положении. На этом этапе возникает диабетическая макроангиопатия.
- Четвертую стадию характеризуют такие симптомы, как стопа при сахарном диабете и гангрена. В этом случае необходима ампутация конечности.
Ангиопатия при сахарном диабете опасна тем, что симптомы нарастают достаточно быстро, заболевание протекает агрессивно и при несвоевременном лечении приводит к инвалидизации больного.
Если заболевание входит в стадию клинических проявлений, то основными жалобами, которые предъявляет больной, являются перемежающаяся хромота, судороги и болезненность в области ног, дистрофические изменения кожи, парестезии, трофические язвы.
Парестезии, которые включают в себя ощущение ползания мурашек, онемение и похолодание ног — это первые симптомы заболевания. Они связаны с нарушением микроциркуляции и иннервации, особенно на фоне интенсивных физических нагрузок. Чаще всего диабетическая микроангиопатия затрагивает голени и стопы.
На последних стадиях заболевания появляются трофические язвы
Перемежающаяся хромота проявляется болезненностью в ногах при ходьбе, которая проходит, если человек останавливается. Это состояние возникает, когда мышцы испытывают кислородное голодание в связи с нарушением иннервации и развитием такого состояния, как диабетическая микроангиопатия.
Судорожный синдром развивается вследствие гипокалийемии. У диабетиков можно отметить частое мочеиспускание, что приводит к избыточному выделению калия с мочой. Судороги чаще всего возникают в покое, особенно во время сна.
На начальных стадиях развития такого состояния, как микроангиопатия нижних конечностей, кожные покровы становятся бледными или синюшными и холодными на ощупь, начинают истончаться и выпадать волосы на ногах. Причина этого в том, что недостаток питательных веществ, возникающий при нарушенном кровотоке, приводит к нарушению структуры кожных покровов и развитию их атрофии. Эти симптомы хорошо видно на фото.
Трофические язвы, представленные на фото, возникают на более поздних сроках заболевания.
Причиной их образования может стать даже незначительная царапина, которая, если имеет место диабетическая макроангиопатия, плохо заживает, увеличивается в размерах с последующим присоединением инфекции.
Опасность этого состояния связана с тем, что трофические язвы, обусловленные диабетической ангиопатией, не вызывают болезненности, и пациент обращается уже при значительной выраженности процесса.
Диабетическая стопа развивается на поздних сроках патологического процесса. Она характеризуется наличием глубоких язв, затрагивающих кости и сухожилия, а также патологическими изменениями суставов и костей в виде вывихов и переломов. Эти симптомы приводят к деформации стопы.
Как можно справиться с недугом
Лечение диабетической ангиопатии нижних конечностей зависит от выраженности процесса, уровня сахара в крови и возраста пациента. В терапии микроангиопатии применяются чаще всего консервативные средства, а при макроангиопатии используются оперативные способы борьбы с нарушением кровообращения.
Препарат применяют для улучшения кровообращения
К консервативным методам относят следующие:
- Нормализация уровня глюкозы. С этой целью применяют Глюкофаж, Метформин, Глибенкламид, инсулины. Используя эти препараты, необходимо контролировать концентрацию сахара в крови и состояние печеночных ферментов.
- Понижение уровня холестерина низкой плотности. Для этой цели применяют статины.
- Улучшение кровообращения. К препаратам этой группы относятся Троксерутин, никотиновая кислота, Пентоксифиллин.
- Разжижение крови. Этим действием обладают такие средства, как антикоагулянты прямого и непрямого действия (Гепарин, Клексан, Варфарин), дезагреганты (Клопидогрель, Кардиомагнил).
- Обезболивание (Дексалгин, Ибупрофен). Этот метод не позволяет лечить болезнь, но значительно улучшает состояние больного.
- Улучшение метаболических процессов (Милдронат, Актовегин).
- Гигиенический уход за кожей нижних конечностей.
- Борьба с инфекционными процессами с помощью антибиотикотерапии.
- Лечение нейропатии (мильгамма).
Оперативное лечение наиболее эффективно в случае макроангиопатии при сахарном диабете. Существует несколько методов, позволяющих уменьшить проявления этого заболевания. Выбор зависит от области и размера поражения сосуда.
Если поражение сосуда носит единичный и ограниченный характер, то рекомендуется проведение шунтирующих операций, эндоваскулярных вмешательств или тромбэктомии.
В первом случае лечение ангиопатии нижних конечностей производится путем замещения пораженного участка сосуда шунтом, как искусственного происхождения, так и из собственных тканей больного.
Эндоваскулярные вмешательства представляют собой расширение пораженной части сосуда, который затронула диабетическая макроангиопатия, с помощью стента или пневматического баллона. Что такое тромбэктомия? При этом виде оперативного вмешательства производится удаление ткани, заблокировавшей кровоток.
Симпатэктомию проводят если диабетическая макроангиопатия возникла из-за спазма части сосуда
Если диабетическая макроангиопатия возникает из-за спазма части сосуда, то производится симпатэктомия. В ходе этой операции проводится удаление нервных узлов, которые отвечают за сосудистый спазм. При возникновении гнойных ран производится их санация с удалением нежизнеспособных тканей с последующей пластикой.
Если диабетическая макроангиопатия осложнилась гангреной, то проводится ампутация.
Таким образом, диабетическая ангиопатия сосудов нижних конечностей вызывает значительный дискомфорт у больного и может привести к развитию гангрены с ампутацией. В связи с этим у пациентов, страдающих сахарным диабетом, важно проводить профилактику осложнений и тщательно соблюдать правила гигиены, чтобы не допустить малейшей травматизации кожных покровов.
Источник: http://DiabetSahar.ru/endokrinolog/angiopatiya-nog-pri-saharnom-diabete-i-kak-ee-lechit-s-foto-simptomov.html
Диабетическая ангиопатия
Сахарный диабет является неизлечимой патологией эндокринной системы. По мере развития болезни, пациент сталкивается с различными осложнениями на смежные и периферические органы.
Это обусловлено тем, что изношенный компенсаторный механизм теряет способность противостоять заболеванию.
Диабетическая ангиопатия относится к сосудистым осложнениям, поражающим нижние конечности, почки, сердце и головной мозг, и органы зрения.
Первичным лечением ангиопатии занимается эндокринолог (диабетолог). В дальнейшем, к проблеме подключаются ангиолог (сосудистый врач) и узкие специалисты.
Профиль доктора зависит от локализации заболевания: офтальмолог (сосудистое осложнение на глаза), подиатр (поражение нижних конечностей), нефролог (проблемы с почечным аппаратом), невропатолог (изменение сосудистой структуры головного мозга), кардиолог (патологии сердца).
Терапия осложнений – процесс длительный и трудоемкий, поскольку протекает на фоне прогрессирующего основного заболевания (диабета).
Происхождение ангиопатии
Стенка сосуда состоит из трех слоев:
- Эндотелий или интима (внутренний слой). Является защитником от воздействия свободных радикалов кислорода и других кровяных компонентов. При сосудистых осложнениях эндотелий страдает в первую очередь.
- Медиа (средний слой). Содержит гладкомышечные волокна, отвечающие за напряжение и расслабление стенок, и тонус сосудов.
- Адвентиция (наружный слой, соединительная ткань). Состоит из коллагеновых волокон и жировых клеток. Обеспечивает фиксацию и защиту от разрывов под действием высокого давления крови.
Сосудистые стенки содержат нервные рецепторы, связанные с головным мозгом. Сигналы ЦНС и переносимые кровью гормоны, нутриенты и другие метаболиты составляют единый процесс нейрогуморальной регуляции.
Этиология структурной деструкции сосудов обусловлена нарушением белкового и липидного обмена на фоне аккумуляции в крови большого количества сахара.
В результате повреждения сосудистой стенки продуктами обмена глюкозы и холестерином, нарушается проницаемость эндотелия, ухудшается состояние гладкомышечных и коллагеновых волокон и чувствительность нервных рецепторов.
Строение сосудистых стенок
Из-за истончения и растяжения сосудов возникают:
- местное расширение или выпячивание сосудистой стенки (аневризма);
- патологическое кровоизлияние (геморрагия) капилляров;
- сосудистые спазмы (как следствие – повышение давления);
- тромбы внутри кровеносных сосудов (тромбоз);
- закупорка холестериновыми отложениями (атеросклероз).
Нарушается циркуляция крови, ткани и клетки организма не получают необходимого количества питательных веществ и кислорода, что приводит к их отмиранию.
Основные причины развития
Проблемы с сосудами у диабетиков начинаются с момента диагностирования эндокринной патологии. Это выражается в повышении артериального давления. С прогрессированием болезни сосудистые поражения становятся масштабнее.
Причинами нарушений являются некорректная терапия диабета либо ее отсутствие, несоблюдение диабетической диеты, наличие сопутствующих болезней, затрагивающих сосудистую систему.
Одним из значимых факторов, влияющих на возникновение ангиопатии, является никотиновая зависимость и злоупотребление алкоголем.
Формы и виды
Форма осложнения зависит от размера сосудов, подвергшихся изменениям:
- Микроангиопатия. Нарушается структура мельчайших сосудов (капилляров), и капиллярный кровоток. Поскольку капилляры расположены под кожным покровом и в слизистых оболочках, микроангиопатия имеет выраженные внешние проявления.
- Макроангиопатия. Изменения локализуются в крупных кровеносных сосудах, несущих кровь от сердца к органам (артериях). Патология характеризуется атеросклеротическим поражением и нарушением кровообращения.
При сахарном диабете могут развиваться обе формы патологии одновременно.
Видовая классификация: патологические изменения почечных сосудов (нефропатия), расстройство кровоснабжения сетчатки органов зрения (ретинопатия), невоспалительное поражение сосудов мозга (энцефалопатия), недостаточное кровоснабжение миокарда (ишемия сердца), поражение периферических сосудов нижних конечностей. Любой вид ангиопатии может привести к более тяжелым последствиям, в результате которых человек становится инвалидом.
Ишемическая болезнь сердца (ИБС)
Возникает вследствие стеноза (сужения) коронарных сосудов, вызванного обильными холестериновыми отложениями на эндотелии. Они препятствуют циркуляции крови и доставки к сердцу кислорода.
Развивается гипоксия (кислородное голодание) сердечных тканей, стенокардия, в дальнейшем – сердечная недостаточность.
Симптомами диабетической ангиопатии коронарных сосудов являются боли в грудной клетке, преимущественно слева, имеющие давящий, тянущий, сжимающий характер (основной признак стенокардии).
Болевой синдром иррадиирует в левую часть туловища, чаще проявляясь при физической активности или психоэмоциональном напряжении.
Возникает сбой ритмичной работы сердца (тахикардия – учащенное сердцебиение, брадикардия – замедление ритма), нарушение частоты и глубины дыхания (одышка). Первично проявляется при активной физической деятельности, на поздних стадиях становиться постоянной.
Появляется кашель, не имеющий отношения к простудным заболеваниям. Ангиопатия коронарных сосудов опасна развитием некроза участков миокарда (инфарктом).
Патология нижних конечностей
Диабетическая ангиопатия нижних конечностей характеризуется необратимыми изменениями периферических сосудов ног, с дальнейшим поражением нервных волокон, кожных покровов, мышечной и костной ткани. Основные признаки осложнения:
- паразестия (онемение ног) и утрата сенсорности (чувствительности);
- непроизвольные ночные сокращения мышц (судороги);
- боли в икроножных мышцах, не связанные с физической нагрузкой;
- отсутствие пульсации в конечности;
- болезненность при ходьбе, перемежающаяся хромота;
- отечность ног в области лодыжек;
- изменение кожных покровов: гиперемия (цвет кожи), алопеция (выпадение волос), сухость, десквамация (отшелушивание омертвевшей кожи).
По мере прогрессирования, на ногах появляются незаживающие язвы, развивается СДС (синдром диабетической стопы), с дальнейшим некротическим поражением кожи и мягких тканей.
При попадании в раны патогенных микроорганизмов возникает опасность сепсиса (заражения крови).
Несвоевременное лечение диабетической ангиопатии нижних конечностей приводит к гангрене, заканчивается усечением (ампутацией) стопы или ноги.
Энцефалопатия
Осложнение сахарного диабета на сосуды головного мозга наблюдается нечасто. Вследствие нарушения церебрального метаболизма, в частности, углеводного обмена, затрудняется мозговое кровообращение. Разбалансировка между метаболическими потребностями головного мозга и соответствующими поступлениями приводит к развитию патологии. Исходная стадия характеризуется следующими признаками:
Симптомы диабетической нейропатии
- дисания (расстройство сна);
- головокружения, головные боли;
- снижение умственной активности и общей трудоспособности;
- неспособность сосредоточиться;
- немотивированная раздражительность (иногда агрессия);
- проявление склероза (забывчивости).
Со временем присоединяются симптомы вестибулярных нарушений: атаксия (нарушение координации), пошатывание при ходьбе, неспособность сфокусировать взгляд на предмете, арефлексия (нарушение рефлексов).
Одним из внешних признаков является разный размер зрачков (анизокория), и разная их реакция на зрительное восприятие (один зрачок становится неподвижным).
В тяжелой стадии высока вероятность инсульта, а также диагностируются необратимые неврологические и психологические поражения мозга.
Ретинопатия
Повреждение ретинальных сосудов (кровеносных сосудов сетчатки глаз) развивается постепенно. На исходном этапе пациенты не предъявляют жалоб на зрение. В дальнейшем, стабильно высокий показатель глюкозы в крови и нехватка кислорода, приводят к повышенной проницаемости ретинальных сосудов, закупорке капилляров, образованию рубцовой ткани, патологическим изменениям глазного дна.
Микроангиопатию данного вида характеризуют следующие симптомы: затруднение зрительного восприятия (снижение зрения), ощущение размытости очертаний предметов и пелены на глазах.
При прогрессировании патологии наблюдаются кровоизлияния в слои сетчатки и пространство между хрусталиком и сетчаткой (стекловидное тело).
Массивные геморрагии приводят к отслойке сетчатке (отделение от сосудистой оболочки) и слепоте.
Изменение органов зрения при развитии диабетической ретинопатии
Нефропатия
Гипергликемия при сахарном диабете затрудняет работу гломерул (почечных клубочков) по фильтрации крови. Усиливается проницаемость сосудов и давление в клубочках. По мере развития нефропатии в моче появляются белковые фракции. В дальнейшем, концентрация альбуминов (белков) увеличивается, развивается протеинурия и склероз почечных сосудов. Признаками диабетического осложнения являются:
- высокое АД;
- анорексия (потеря аппетита), как следствие снижение массы тела;
- мутная моча;
- рефлекторный выброс содержимого желудка (рвота);
- отечность конечностей и лица;
- полидипсия (перманентная жажда);
- боли в пояснице;
- анемия (снижение концентрации гемоглобина в крови);
- слабость.
В конечной стадии заболевания живая ткань органов замещается соединительной, происходит отравление организма белковыми составляющими в моче. Развивается почечная недостаточность, при которой жизнеспособность диабетика обеспечивается посредством гемодиализа. Для продления жизни человека требуется операция по трансплантации почек.
Диагностические мероприятия
Диагностика ангиопатии всех видов начинается с анализа крови на гликемию и общего анализа мочи. Дальнейшие мероприятия зависят от локализации осложнения, симптомов и жалоб пациента.
| Вид ангиопатии | Методы диагностики |
| Сердечная ишемия | Электрокардиограмма (ЭКГ), эхокардиография (УЗИ сердца), коронарография (рентгеновское исследование сосудов сердца с введением контрастного вещества) |
| Ангиопатия нижних конечностей | Ультразвук нижних конечностей (УЗИ), измерение лодыжечно-плечевого индекса (оценка артериального кровотока в ногах), реовазография (диагностика состояния сосудов ног), транскутанная оксиметрия (определение кислородной насыщенности тканей), ангиография (рентген сосудов с контрастом) |
| Энцефалопатия | Электроэнцефалограмма (ЭЭГ), магнитно-резонансная томография (МРТ) с ангиографией сосудов головного мозга |
| Ретинопатия | Осмотр и оценка глазного дна (офтальмоскопия), исследования сосудов сетчатки с внутривенным введением особого красителя (флуоресцентная ангиография), исследование биоэлектрической активности клеток сетчатки (электроретинография), оценка зрительного анализатора по максимальной частоте световых мельканий (критическая частота слияния мельканий или КЧСМ) |
| Нефропатия | Анализы мочи: проба Реберга (для оценки качественно-количественного показателя креатинина и уровня белка альбумина), проба Зимницкого (определение способности почек к разведению и концентрации мочи, плотности мочи и ее удельного веса), УЗИ и УЗГД (ультразвуковая допплерография почечных сосудов) |
Такая подробная аппаратная диагностика необходима для определения степени тяжести диабетического осложнения.
Лечение
Основа терапии любых осложнений сахарного диабета – стабилизация показателей гликемии.
Пациенту с первым типом диабета требуется коррекция доз инсулина, при инсулинонезависимом типе изменяют схему приема сахароснижающих препаратов (Манинил, Толбутамид, Глимепирид, Глирид, Диабетон Акарбоза, Миглитол и др.
) Ангиопатия практически не поддается эрадикации (полной ликвидации), поэтому лечение направлено на облегчение симптомов и торможение развития патологий. Категории назначаемых медикаментов:
- мочегонные (диуретические);
- препараты, снижающие проницаемость сосудов, нормализующие обменные процессы в сосудистой стенке (ингибиторы ангиотензинпревращающего фермента (АПФ);
- α-липоевой (тиоктовой) кислоты;
- спазмолитики и нестероидные противовоспалительные препараты;
- препараты ацетилсалициловой кислоты для разжижения крови;
- лекарства, регулирующие нервно-психологические процесс (ноотропы);
- препараты, препятствующие тромбообразованию (антиагреганты).
Важно! Обязательным условием терапии является строгое соблюдение диетического рациона. Выбор препаратов и тактика лечения зависят от вида ангиопатии.
Чтобы предупредить осложнения диабета, необходимо непрерывно контролировать заболевание. Профилактика основывается на соблюдении следующих правил: ежедневное неоднократное измерение показателей сахара и артериального давления, строгий диабетический рацион, регулярные визиты к эндокринологу, ежегодное полное обследование нефрологом, кардиологом, окулистом.
Также необходим прием назначенных препаратов, выполнение комплекса ЛФК, ликвидация вредных привычек (алкоголь, курение). Микро- и макроангиопатия наблюдаются в 90% случаев сахарного диабета. Задача диабетика – изменить образ жизни, чтобы максимально отсрочить развитие осложнений. При проявлении признаков осложнений следует незамедлительно обращаться за врачебной помощью.
Источник: https://schsite.ru/diagnostika/diabeticheskaya-angiopatiya