Беременность – самый важный, прекрасный и волнующий этап в жизни женщины. К сожалению, радость от приближающегося материнства может быть омрачена различными сопутствующими заболеваниями.
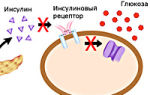
Одним из таких недугов является сахарный диабет. Термин объединяет группу метаболических нарушений, вызванных повышенным содержанием глюкозы в крови. Подобные дефекты возникают в связи со сбоями функционирования инсулина.
Предлагаем более подробно рассмотреть вопрос, совместимы ли сахарный диабет и беременность, обозначить возможные последствия и дать позитивный прогноз.
Виды диабетических состояний
Терапевтической практике известно три вида развития недуга:
- Инсулинозависимый диабет 1 типа. Такой недуг протекает довольно тяжело, характеризуется статически повышенным содержанием сахара в крови. Толчком к возникновению недуга становится нарушение функционирования поджелудочной железы. Орган прекращает выработку инсулина.
- Инсулиннезависимый диабет 2 типа. У человека, страдающего этим заболеванием, поджелудочная железа синтезирует недостаточные порции инсулина, либо организм не в состоянии использовать его по назначению. Итогом становится повышение сахара в крови, приводящее к механическому повреждению сосудистых стенок и иных органов.
- Гестационный диабет 3 типа. Указанное заболевание возникает во время вынашивания плода, чаще всего после 20 недели беременности. Опасен недуг тем, что плацентарные гормоны блокируют функциональность материнского инсулина, тем самым может развиться нечувствительность клеток к гормону поджелудочной железы. Данная ситуация стимулирует увеличение сахара.
Причины и симптомы
Заподозрить то, что развивается сахарный диабет при беременности довольно трудно. Часто заболевание протекает без каких-либо проявлений, без выраженной или неспецифической клинической картины. Обнаружить недуг удается лишь после проведения специфических тестов.
Причины появления диабета при беременности могут быть следующими:
- Избыточная масса тела,
- Многоводие в предыдущих беременностях,
- поздняя беременность,
- Крупный плод,
- Наличие диабета в предыдущую беременность,
- Пороки развития плода,
- Наличие сахара в моче,
- Поликистоз яичников.
Симптомы напрямую зависят от степени тяжести и наличия осложнений, среди которых:
- артериальная гипертензия;
- поражение почек (нефропатия);
- повреждение сетчатки глаза;
- множественные травмирования периферических нервов и т.д.
Возможно незначительное увеличение содержания глюкозы в сыворотке крови натощак. Также отмечается существенное увеличение гликемического индекса при проведении теста, сопровождаемое жалобами пациентки на учащенные позывы к мочеиспусканию, чрезмерную жажду, постоянное ощущение голода и зуд кожных покровов. Женщина ощущает постоянную усталость и недомогания.
На наличие гестационного диабета указывают постоянные статические признаки многоводья в период, начиная с 28 недели беременности. Упомянутый симптом может сопровождать перинатальные патологические состояния плода, так как нарушения функционирования плаценты ведут к неизбежному угнетению внутритрубного развития.
Обследование пациентки
- Диагностические мероприятия начинаются с физикального обследования, которое заключается в определении типа и структуры телосложения будущей роженицы, выявлении признаков патологий эндокринной системы (алопеции, акне, себорея). Также проводится замер тазовой области, высоты маточного дна, окружности, массы и роста.
- Важную роль играет показатель веса. После первичной явки к акушеру, ведущему беременность при диабете, составляется индивидуальный график возрастания массы. При условии скачкообразного увеличения массы тела, существуют значительный риск для жизни плода.
- Далее проводятся различные лабораторные тесты крови и мочи для объективной оценки самочувствия пациентки и выявления скрытых симптомов.
- Комплекс инструментальных исследований заключается в суточном отслеживании уровня артериального давления, доплерометрическом ультразвук сосудов пуповины и плаценты, наблюдении состояния плода на кардиомониторе.
Диагностика гестационного диабета
Заболевание диагностируется по результатам анализов крови. Первый тест проводится через час после употребления напитка с сахаром. При условии высоко содержания глюкозы, далее анализ берется через 3 часа. Если никаких изменений не фиксируется, диагностируется наличие гестационного диабета.
Выявить наличие заболевания представляется возможным, если прибегнуть к оральному тесту на толерантность к глюкозе. Пациентка выпивает немного подслащенного чая, через час проводится оценка результата.
Затем голодание в течение 3 часов, и опять проверка уровня глюкозы. Если более двух раз показатель превысил норму, что является симптомом недуга, то ставится диагноз о наличии гестационного диабета.
Ультразвуковая диагностика позволяет выявить необходимость получения пациенткой дополнительных доз инсулина. Также посредством метода устанавливается возраст, рост, формирование костной системы и общее состояние плода. Если размер ребенка превышает существующую норму, то назначаются инсулиновые инъекции.
Во время процедуры мониторинга плода проводится нестрессовый тест, при котором делается анализ реакции сердечно-сосудистой системы будущего ребенка.
Также врачом может быть назначен тест на гликозилированный гемоглобин, который демонстрирует средние показатели глюкозного уровня на протяжении различных временных отрезков.
Диагностические мероприятия по определению скрытого диабета проводятся на основании акушерского заключения после выявления факторов риска, проведения теста на толерантность к глюкозе, фиксирования в динамике уровня сахара, инсулина и липидов.
Наблюдение беременности
Успех лечения, гарантия вынашивания и рождения здорового ребенка напрямую зависят от активного и грамотного самоконтроля, осуществляемого будущей роженицей в домашних условиях. При выполнении всех предписаний диабет не будет опасен.
Лечащий врач направляет женщину на специализированные курсы в школу для больных сахарным диабетом. В ходе обучения будет предоставлена информация относительно самостоятельного измерения уровня глюкозы, изменения дозировки препарата в зависимости от полученных результатов.
Врачом будет разработана диета, необходимое лечение и программа физической активности, предложено ведение личного дневника для самоконтроля.
Даже при условии благополучного течения всего периода беременности, предусматривается три плановые госпитализации пациентки:
- на ранних сроках с решением вопроса о сохранении беременности и профилактических мероприятиях;
- во втором триместре с целью коррекции инсулиновых доз, так как этот период характеризуется ухудшением протекания сахарного диабета;
- в третьем триместре для оценки действенности профилактических мероприятий, контроля над состоянием здоровья плода, решения вопроса о способе и сроке родоразрешения. При обнаружении каких-либо отклонений, назначается лечение, адекватное ситуации.
В период ведения беременности акушером-гинекологом, наряду с основными анализами, назначаются тесты на наличие ацетона, белка в моче, измеряется давление, отслеживается динамика увеличения массы, фиксируются эпизоды гипогликемии, контролируется ведение дневника пациенткой.
Помимо гинеколога, беременная женщина с сахарным диабетом находится на учете у эндокринолога, терапевта, невролога и офтальмолога. Последний специалист осуществляет периодический осмотр глазного дна.
Помимо ультразвуковых обследований плода, проводится контроль над состоянием щитовидной и иных желез внутренней секреции.
Лечение гестационного диабета
Сахарный диабет и беременность могут протекать независимо друг от друга, недуг при этом должен быть в компенсированном состоянии. Терапевтический комплекс процедур начинают с назначения индивидуального диетического стола и дозированных физических нагрузок.
Советы относительно рациона питания должны соответствовать метаболическим потребностям будущей мамы с диабетом 3 типа и плода.
- Под запретом окажутся легкоусвояемые углеводы с целью избегания скачков глюкозы.
- Предпочтительны нерафинированные углеводы с высоким содержанием растительных волокон, так как подобные балластные элементы препятствуют быстрому всасыванию сахаров из кишечника.
- Употребление жиров разрешено в умеренных количествах.
- Количество суточной пищевой нормы рассчитывается на частые, но небольшие приемы.
- Голодание или ограничение калорийности употребляемой пищи противопоказано.
При условии, что тест на гликемию после употребления пищи на фоне соблюдения режима питания превышает установленные нормой показатели, пациентке прописывается инсулинотерапия. Вначале бывает достаточно приема небольшой дозировки инсулина перед употреблением пищи. По мере того, как прогрессирует сахарный диабет при беременности, потребность в гормоне возрастает.
Лечение осложнений предполагает применение медикаментозных средств на основе:
- антикоагулянтов;
- антиоксидантов;
- стабилизаторов клеточных мембран;
- прогестерона.
Для коррекции метаболических процессов производится госпитализация беременной.
Осложнения
Осложнения зависят от характера болезни.
Осложнения при диабете 1 и 2 типа
Последствий, с которыми может столкнуться беременная женщина с сахарным диабетом, множество. Задача акушера-гинеколога провести разъяснительную работу с пациенткой, указав на предполагаемые осложнения.
Среди наиболее серьёзных последствий можно выделить следующие:
- выкидыш на любом сроке;
- отеки, судороги;
- нарушения плацентарных функций;
- задержка внутриутробного формирования плода вследствие хронической гипоксии;
- мертворождение;
- формирование серьезных врожденных анатомических аномалий;
- риск смертности в младенчестве;
- инфекционные осложнения и ухудшение диабетического состояния у будущей матери;
- высокий риск приобретения ребенком сахарного диабета.
Осложнения при гестационном диабете 3 типа
- Макросомия плода. Значительное превышение веса в соотношении с нормативными показателями отрицательным образом влияет на плод, так как препятствует нормальному течению процесса родоразрешения. Высока вероятность повреждения костной, нервной и мышечной системы ребенка при прохождении по родовым путям.
- Гипогликемия возникает вследствие того, что растущий организм в утробе приспосабливается к повышенному содержанию глюкозы, и начинает синтезировать высокие дозы инсулина.
- Увеличенное содержание билирубина в крови, что провоцирует желтушное состояние.
- Сахарный диабет 2 типа, провоцирующий ожирение ввиду устойчивости к инсулину.
- Отставание в умственном развитии и иные последствия.
Планировать ли беременность?
Женщина, желающая иметь ребенка, но столкнувшаяся с таким серьезным заболеванием, как сахарный диабет, должна четко осознавать все возможные риски. При условии, что зачатие уже произошло, беременность ведется опытным специалистом, и женщина находится под постоянным наблюдением, вероятность рождения здорового ребенка довольно высока.
С другой стороны, имеется ряд осложненных состояний, при которых беременность категорически противопоказана, несмотря на все достижения медицины в области лечения сахарного диабета 1 и 2 типа:
- ишемическая болезнь сердца;
- прогрессирующие поражения стенок кровеносных сосудов;
- поражение сетчатки глаза;
- активный туберкулез легких;
- хронический пиелонефрит;
- возможность возникновения конфликта резус-фактора будущей матери и плода;
- двустороннее поражение почечной паренхимы и клубочковой системы.
В особую зону риска входят семейные пары, в которых:
- оба супруга страдают диабетом;
- женщины после 38 лет;
- регистрация нескольких случаев мертворождения, выкидыша или смерти новорожденных.
Бытует субъективное мнение, что сахарный диабет и беременность не совместимы. Однако на сегодняшний день исследования гинекологов и эндокринологов доказывают, что наличие сахарного диабета 1 или 2 типа у одного из партнеров не является причиной отказаться от счастья быть родителями.
Влияние диабета у мужчины на зачатие
Расстройства сексуальной жизни при наличии недуга начинают симптоматические проявления со снижения эрекции. Нередки случаи возникновения проблем с процессом семяизвержения. Оно возникает либо преждевременно, либо замедленно.
Сбои в функционировании глюкозного обмена также негативным образом влияет на количество и качество семенной жидкости, а чрезмерный уровень глюкозы деструктивным образом воздействует на ДНК сперматозоидов. Указанные факторы являются реальной угрозой возникновения бесплодия.
В том случае, если зачатие произошло, остается вероятность не вынашивания плода.
Однако наличие недуга не является поводом для отказа от планирования зачатия с партнершей. При своевременном обращении за врачебной помощью и четком следовании алгоритму лечения, мужчине удастся осуществить зачатие, а женщине – выносить и родить здорового малыша.
Женщина, у которой диагностировано подобное заболевание, способна забеременеть, выносить и родить абсолютно здорового ребенка при условии строгого соблюдения рекомендаций и алгоритма предписанного лечения.
Как оказывается, на развитие будущего малыша оказывает влияние не сам недуг, а наличие высоких показателей содержания сахара в крови.
Именно поэтому в течение всего периода вынашивания плода следует вести тщательный контроль над уровнем гликемии.
Источник: http://GormonOff.com/zabolevanija/diabet/beremennost-i-sd
Диабет и беременность. вопросы и ответы
Ответы Екатерины Дудинской на вопросы будущих мамочек:
Знаю не понаслышке, что у мамочек с сахарным диабетом 1типа встречаются проблемы – «родилась недоношенная и с диагнозом ДЦП». Какова статистика именно по недоношенности и страшному диагнозу ДЦП? Какова этиология этих двух заболеваний именно на почве сахарного диабета? Как избежать рождения ребенка – 1) недоношенного, с ДЦП.
Да, действительно, у матерей с сахарным диабетом 1 типа чаще рождаются дети с неврологическими нарушениями, в том числе и с ДЦП.
Очень высок риск преждевременных родов, невынашивания беременности.
Между этими проблемами и уровнем сахара крови во время беременности существует прямая связь, так как хроническая декомпенсация СД приводит к развитию множественных нарушений как у будущей мам, так и у плода.
Дело в том, что глюкоза – это основной строительный материал для плода. Сам он ее синтезировать не может и на 100% получает ее от матери. Через плаценту глюкоза проходит как сквозь открытые ворота – без ограничений. И если у матери уровень сахара в крови повышен – к ребенку будет поступать избыточное количество глюкозы.
В ранние сроки беременности гипергликемия может привести к выраженному нарушению обмена веществ у матери и формирующегося малыша, образованию тератогенных веществ, изменению структуры плаценты. В результате возможны возникновения пороков развития будущего ребенка, выкидыши в 1 триместре беременности.
Избыточное поступление глюкозы к плоду после 13-й недели беременности приводит к изменениям поджелудочной железы плода и в итоге может развиться синдром задержки внутриутробного роста плода.
После 28-й недели беременности, когда у плода появляется возможность самостоятельно формировать подкожную жировую клетчатку, высокий уровень сахара у матери служит основной причиной развития синдрома опережения внутриутробного развития плода. Слишком большая масса будущего ребенка, увеличение всех внутренних органов, внутриутробное ожирение, многоводие и так далее – это все обусловлено декомпенсацией сахарного диабета матери.
На фоне хронической гипергликемии появляется гипоксия – нарушение поступления кислорода к тканям и клеткам будущего ребенка. Это также основная причина всех нарушений центральной нервной системы, в том числе и ДЦП.
Одним словом, хорошая, практически идеальная компенсация диабета во время беременности и есть основное условие рождения здорового ребенка – доношенного, без пороков развития и без ДЦП.
У меня более 20 лет (сейчас мне 37) сахарный диабет 1 типа. У моего отца недавно (около трех лет назад) выявлен сахарный диабет 2 типа (инсулинопотребный). Каков риск развития диабета у моей дочери и у моего сына? Какова профилактика развития диабета у моих детей? Должны ли они состоять на учете, если два поколения семьи страдает диабетом 1 и 2 типа, и у какого именно специалиста?
Если у вас СД 1 типа, то риск для вашего ребенка получить предрасположенность (не сам диабет) к СД 1 типа – около 2%. Этот риск никак не зависит от «стажа» сахарного диабета. Если у вашего отца сахарный диабет 2 типа, то это свидетельствует о риске развития этого же заболевания у ваших детей – то есть предрасположенности к сахарному диабету 2 типа.
Поэтому необходимы профилактические меры – поддержание оптимального веса, регулярная физическая активность (ходьба, велосипедные прогулки, плавание, танцы).
Так как человек с отягощенной наследственностью по сахарному диабету 2 типа входит в группу риска развития ожирения и сахарного диабета, ему необходимо наблюдаться у эндокринолога.
Для выявления нарушений обмена глюкозы крови обязательны регулярные тесты с нагрузкой 1 раз в 3-4 года или анализ крови на сахар натощак.
Реально ли родить здорового ребенка в 37 лет со стажем диабета более 20 лет. Осложнения: 1) ХПН 1 стадия – более 2 лет, 2) диабетическая непролиферативная ретинопатия. Каковы прогнозы?
Беременность нежелательна при тяжелой форме диабетической нефропатии (креатинин в крови более 120 мкмоль/л, скорость клубочковой фильтрации менее 60) и при пролиферативной ретинопатии.
В вашем случае необходимо уточнить состояние почек – нужно сдать биохимический анализ крови с определением креатинина и рассчитать СКФ по специальной формуле (есть в Интернете – например, http://www.miranemii.ru/portal/eipf/pb/m/mirceraru/calculator).
Если уровень креатинина менее 120 мкмоль/л, СКФ более 60, то при непролиферативной ретинопатии беременность в вашем случае вполне возможна.
Сама по себе беременность на фоне сахарного диабета сопровождается риском для здоровья как матери, так и ребенка. Также есть риск возникновения или ухудшения осложнений сахарного диабета – ретинопатии, нефропатии. Во время беременности более часто возникают гипогликемии и кетоацидотические состояния. Еще в этот период высок риск развития инфекций, многоводия.
Эти и другие осложнения ВОЗМОЖНЫ при плохом контроле за сахарным диабетом ДО и ВО ВРЕМЯ беременности. При хорошем уровне сахара крови риск возникновения осложнений совсем низок и прогноз вполне благоприятный.
Поэтому женщинам с сахарным диабетом беременность в любом случае необходимо ПЛАНИРОВАТЬ!
- Нужно использовать эффективные методы контрацепции до тех пора, пока не будет проведено обследование и подготовка к беременности.
- Как правильно планировать беременность при сахарном диабете?
- Необходимо соблюдение следующих условий:
Обучение в школе диабета. Даже если вы не так давно проходили это обучение, повторение – залог успеха!
За 3-4 месяца до беременности уровень сахара в крови должен быть практически идеальным! Цели таковы: сахар крови натощак – до 6,1 ммоль/л, а через 2 часа после еды – до 7,8 моль/л.
Гликированный гемоглобин должен быть менее 6%.
Уровень артериального давления должен быть не более 130/80 мм. Если уровень давления выше – необходимо лечение у кардиолога с назначением препаратов, и на этот период – предохранение от беременности.
Нужно обязательно сдать кровь на гормоны щитовидной железы – ТТГ, свТ4, антитела к ТПО. Уровень ТТГ должен быть не более 2,5 мЕд/л! Результаты гормонов обязательно показать вашему эндокринологу!
Эндокринолог по результатам этих гормонов должен определить – можно ли вам принимать препараты йода, и назначить необходимую дозу.
При планировании беременности надо принимать фолиевую кислоту – 500 мкг в сутки.
. И, конечно, необходимо подготовится к беременности – провести лечение нефропатии, ретинопатии.
4. Реально ли при сахарном диабете 1 типа родить здорового малыша методом ЭКО? Каковы рекомендации диабетологов для положительного результата?
Да, ЭКО возможно при сахарном диабете любого типа. Важно понимать, что ЭКО применяется в тех случаях, когда самостоятельное зачатие по различным причинам невозможно. На течение сахарного диабета ЭКО не влияет. ЭКО – всего лишь способ оплодотворения, а вынашивает ребенка сама женщина с этим заболеванием, и здесь уже вступают в силу законы по компенсации глюкозы крови.
Если у женщины тяжелая форма сахарного диабета с серьезными осложнениями (пролиферативная ретинопатия, тяжелая форма нефропатии), то есть сама она не в состоянии выносить беременность, и риск ухудшения ее здоровья и гибели плода очень высок, то в таких случаях можно рассмотреть вариант суррогатного материнства. У женщины с сахарным диабетом 1 типа на фоне хорошей компенсации берут яйцеклетку, у отца – сперматозоид, но вынашивает беременность другая женщина без этого заболевания. Таким образом, будущий ребенок защищен от токсического воздействия глюкозы крови, и состояние здоровья мамы не ухудшается.
5. Если утром сахар повышен до 10 м/моль, то раньше я подкалывала +2 ед короткого, и сахар снижался до 6, а теперь мне и 4-х ед не хватает, и снижение идет очень медленно: 7.30- 9.7, 8.30- 8.7. Что за аномалия со мной происходит? Раньше таких проблем не было. Вот мои вечерние сахара: 17.30- 4,0(ужин); 18.30- 6,5; 20.00- 5,7; 21.00- 6,7; 22.00- 6,7; 23.30- 8,8 (+ 2 ед новорапида); 01.00- 10,0 (+3 ед); 02.30- 8,9; 03.30- 7,2; 7.30- 9,7. Я очень переживаю, извините за такой подробный отчет, помогите, пожалуйста!
Самый важный вопрос – беременны ли вы?
Если да, то такая ситуация вполне объяснима – во время беременности потребность в инсулине возрастает, особенно во втором и третьем триместре. Иногда беременной женщине необходимо добавлять инъекции короткого инсулина на утренние показатели сахара. В некоторых случаях нужны дополнительные инъекции пролонгированного инсулина. Индивидуально подбираются дозы и схемы инсулина.
Давайте поступим так.
В течение 3-4 дней вы будете вести очень подробный дневник самоконтроля: утром натощак, перед каждым приемом пищи, через час после каждой еды (если вы беременны), на ночь, в 3 часа ночи и в 6 часов утра.
Более того, надо записать всю пищу, которую вы съели – количество, что конкретно съели, с подсчетом ХЕ (хлебных единиц). Как только дневник будет готов, свяжитесь со мной напрямую по e-mail.
Кстати, все женщины с сахарным диабетом во время беременности должны вести такой подробный дневник самоконтроля и питания. Только благодаря подробным записям можно понять происходящие в организме изменения, вовремя и грамотно скорректировать терапию. Во многих случаях будет полезно проведение 3-х суточного мониторирования глюкозы (CGMS) с помощью специального прибора.
6. Болею сахарным диабетом уже 20 лет, беременность запланированная (5 недель), все анализы сдавала. Инсулин новорапид (7-8-7 ед) и лантус (14 на ночь). Везде пишут, что в первом триместре потребность в инсулине снижается, а у меня почему-то наоборот. Питание такое же, как и до беременности. После укола лантуса сахар почему-то начинает ползти вверх, в 22.00 сах. 5.2, укол лантуса, 23.00 сах. 6.1, 24.00 – 6.8, 01.00 – 7.8, и если не сделать подколку 2 ед новорапида, то на утро сахар 15. Последний прием пищи в 18.00, больше ничего не ела, не гиповала. Может, лантус нужно разделить на 2 приема или перейти на протафан. Но до беременности у меня была хорошая компенсация на лантусе. В стационар очередь, помогите, пожалуйста, разобраться
Да, в первом триместре беременности потребность в инсулине снижается из-за увеличения объема и скорости кровотока и большего расхода углеводов, которые расходуются на обеспечение организма энергией. Кроме того, во время беременности усиливается проявление феномена «утренней зари».
Из-за этих особенностей высок риск развития гипогликемии, что особенно опасно во время беременности.
Во время первого триместра вам будет необходимо измерять уровень сахара перед сном, в полночь, в три часа ночи, в 6 часов утра и по показателям уровня сахара подкалывать ультракороткий инсулин. При тщательном контроле гликемии в ночное время можно попробовать увеличить дозу на 1-2 ед.
Для исключения «рикошетной» гипергликемии после нераспознанных гипогликемий будет полезно провести CGMS. Во втором триместре возможно постепенное увеличение доз лантуса.
Инсулин гларгин (лантус) – это современный беспиковый препарат, и при правильной титрации его доз риск ночных гипогликемий, несомненно, снижается. Однако полная безопасность применения лантуса при беременности пока не доказана.
Поэтому, конечно, рекомендуется рассмотреть вопрос о переходе на инсулин протафан, возможно, левемир или на инсулинотерапию ультракороткими инсулинами с помощью инсулиновой помпы – тем более, что срок вашей беременности позволяет это сделать.
7. До беременности я принимала утрожестан с 21 по 31 день цикла, 4 курса. Врач назначила его по результатам базальной температуры и УЗИ без анализа на прогестерон. В ноябре я уже не стала его пить и забеременела. До этого ни выкидышей, ни абортов не было. Прогестерон сдала без назначений на 4-й неделе – 67,4 нмоль/л. Живот не болит, выделений нет. Нужно ли мне принимать утрожестан? Действительно ли утрожестан обладает андрогенной активностью и может отрицательно повлиять на плод женского пола? Не лучше ли в моем случае дюфастон? Помогите, пожалуйста! Мой врач обладает поверхностными знаниями о сахарном диабете. Спасибо
Скорее всего, в вашем случае утрожестан до беременности был назначен из-за недостаточности лютеиновой фазы и после наступления беременности его нужно было отменить. Но в некоторых случаях при угрозе выкидыша из-за недостатка прогестерона этот препарат используется и во время беременности – до второго триместра.
Прием утрожестана может ухудшить показатели сахаров крови, поэтому вам необходимо обсудить с вашим акушером-гинекологом целесообразность приема этого препарата. Конечно, если имеется угроза выкидыша, принимать его необходимо, и в таком случае дозы инсулинотерапии нужно откорректировать.
Ярко выраженной андрогенной активностью этот препарат не обладает и не влияет отрицательно на плод женского пола.
Дорогие будущие мамы! Женщине с сахарным диабетом решение родить ребенка дается непросто. Вокруг так много информации об опасности повышенного сахара в крови для будущего малыша, различных мифов и стереотипов, а добиться стойкой компенсации порой бывает сложно. Поэтому, подчеркну, так важно планирование беременности, тщательная и кропотливая подготовка к ней.
Если же беременность незапланированная, то не стоит паниковать. В любом случае благоприятный исход – в ваших руках. Совместная работа с эндокринологом или гинекологом-эндокринологом в этот сложный период жизни поможет вам родить здорового ребенка.
Однако не стоит забывать, что в особо сложных случаях врач может порекомендовать вам искусственное прерывание беременности – особенно незапланированной.
Источник: https://moidiabet.ru/articles/diabet-i-beremennost-voprosi-i-otveti
Зачатие детей при диабете
Многие молодые пары, в которых у одного из партнеров диагностировали сахарный диабет, всерьез озабочены вопросом о том, влияет ли сахарный диабет на зачатие ребенка. И действительно это заболевание оказывает негативное влияние на зачатие малыша.
Как сахарный диабет влияет на зачатие ребенка
У некоторых женщин на фоне этого заболевания могут образовываться кисты половых органах и происходить самопроизвольные аборты, неспособность нормального вынашивания ребенка. У многих женщин встречается поликестоз, который может вызывать бесплодие.
Одним из сопутствующих сахарному диабету симптомов является ожирение, в данном случае возникают не только проблемы с повышением в крови, у 50% таких женщин есть также проблемы в области репродуктивной сферы, им очень сложно забеременеть. В это время очень важно вовремя обращаться к врачу с целью контроля сахара и похудения.
Доказано, что когда уходит лишний вес, то повышается способность к нормальной беременности.
Зачатие при диабете – это не только женская проблема, встречаются сложности и у мужчин. Очень частосахарный диабет у мужчиндовольно часто снижает уровень тестостерона и при этом угасает сексуальное желание.
У мужчин неспособность к зачатию вызывает не столько сахарный диабет, сколько его последствия и осложнения. При повреждении нервов может наблюдаться ретроградная эякуляция, что приводит к бесплодию. Иногда наблюдается повреждение ДНК в самих сперматозоидах или неспособность к нормальной эрекции.
Неспособность пары зачать ребенка вызвана не только физиологическими, но и психологическими проблемами, нервными стрессами и переутомлением. Когда проходит довольно длительное время в ожидании малыша, а зачать его не получается многие женщины испытывают эмоциональные расстройства, что только усугубляет проблему зачатия.
Влияние сахарного диабета на беременность у женщин
Беременным женщинам, которые больны сахарным диабетом важно знать о том, что они находятся в группе риска и у них могут наблюдаться осложнения беременности. Последствия сахарного диабета 2 типа у женщин состоят в риске родить ребенка диабетика.
По статистике это происходит в 15-20% случаев, а если у вас диабет 1 го типа, то около 25% случаев. Риск значительно увеличивается, если диабетом больны оба родителя.
Следует сказать о том, что до тех пор, пока инсулин стали применять в качестве лекарства внутриутробная смертность составляла 60% и даже сегодня с новыми медицинскими медикаментами риск этот очень велик
Беременность и диабет связаны и на фоне ожидания ребенка в организме матери происходят значительные изменения. В большинстве случаев в начале беременности течение болезни улучшается, но уже во втором триместре отмечается ухудшение самочувствия. Может развиться гипергликемия.
Во время процесса родов происходят значительные колебания сахара в крови, под влиянием страха, боли и переутомления могут развиваться головокружения и резкое ухудшение самочувствия
Если вы знаете, что попадаете в группу риска, то не медлите и обращайтесь за консультацией к врачу, правильное наблюдение за беременностью и родами является залогом здоровья матери и малыша.
Источник: http://diabetanety.com/diabet/zachatie-detej-pri-diabete
Сахарный диабет и незапланированная беременность
Дети — это счастье, и тут не поспоришь. А когда счастье это приходит совсем неожиданно? И вместо ожидаемой одной полоски — две? И в планы на ближайшее будущее такие перемены совсем не входят? А еще все говорят об обязательном планировании беременности при сахарном диабете!
Данная новость вначале вызывает только страх и беспокойство. Незапланированные беременности случаются намного чаще, чем кажется.
По официальной статистике более 30% беременностей в России – незапланированные, но, скорее всего, этот процент намного выше, потому что посчитать реальную цифру очень сложно. Мы не будем обсуждать морально-этические стороны данной эмоциональной дилеммы.
Обсудим, почему это происходит и что же делать, если вы все-таки решили сохранить беременность, несмотря ни на какие жизненные обстоятельства.
Почему такое случается?
Многие современные методы контрацепции имеют высокую, но не 100% эффективность. Поэтому иногда случаются «промашки». Кроме того, согласно всё той же статистике, контрацепцию используют и правильно используют только 25-30% людей репродуктивного возраста.
Поэтому самая частая причина «незапланированной» беременности — это отсутствие контрацепции по разным причинам в целом или неправильное её использование. Получается, что вроде беременность и не планируется, но при этом и ничего не делается для того, чтобы её избежать.
Что же дальше делать?
Безусловно, «незапланированная» беременность — не лучший сценарий и, как видно из названия, не самый ожидаемый, особенно для женщин с сахарным диабетом. Но помните, что такая беременности вовсе не означает, что у ребенка обязательно будут проблемы со здоровьем, а мама всю беременность проведет в стационаре.
Многие из вас знают, что при высоком уровне глюкозы при зачатии/на ранних сроках беременности повышается риск врожденных пороков развития. Тем не менее, с доступными технологиями на сегодняшний день многие женщины держат уровень глюкозы крови в пределах целевых значений и в первые недели незапланированный беременности.
Но даже если вы испытывайте беспокойство из-за того, что на ранних сроках глюкоза крови была вне нормы, не забывайте, что ваша задача — не переживать по поводу того, что было, а действовать и достигать целевых значений глюкозы крови как можно быстрее уже сейчас.
Будущий здоровый малыш — самая большая мотивация вести здоровый образ жизни, а для женщин с сахарным диабетом — еще и очень тщательно контролировать глюкозу крови.
Источник: https://rule15s.com/knowledge/sakharnyy-diabet-i-nezaplanirovannaya-beremennost
Можно ли рожать при диабете
Стать мамочкой и иметь здорового малыша-мечта каждой женщины, потому больные часто задают вопрос, а можно ли рожать при сахарном диабете? Врачи отвечают утвердительно, что можно, если только нет серьезных почечных осложнений, или сильно запущенных заболеваний с тяжелыми формами. Хотя еще совсем недавно больным с сахарным диабетом беременность воспрещалась. Считалось, что родившийся ребенок может иметь множество отклонений в физическом развитии. Или обязательно унаследует от матери диабет и будет всю жизнь мучиться.
Советы планирования беременности
Женщине, решившей стать матерью, беременность нужно планировать заранее, месяца за три. Спонтанная беременность исключена, ибо в обязательном порядке нужно привести уровень сахара в норму, приготовить организм к зачатию. Подготовиться нужно и психологически.
Только ответственная женщина сможет родить здорового ребенка, а иначе малыша просто невозможно будет выносить. Кроме того, дите может появиться на свет с различными отклонениями в развитии, осложнениями в работе систем органов, с психическими недостатками.
Да и роды могут быть очень тяжелыми, что негативно скажется на состоянии здоровья и матери, и самого младенца.
При заблаговременном компенсировании сахарного диабета и строгом выполнении всех рекомендаций гинеколога и эндокринолога, вероятность нормального протекания беременности и рождение здорового ребенка, большая. Когда диабет компенсирован недостаточно, появляются осложнения, роды проводят на 37 неделе. Зачастую при помощи кесарева сечения.
В этом случае необходимо заранее побеспокоиться о выборе специализированного стационара, в котором женщина перед родами будет под постоянным контролем специалистов. И малыш в таком случае сможет быть под контролем врача-неонатолога, своевременно получать необходимую помощь с постоянным контролем уровня сахара в крови младенца.
Это необходимо для того, чтобы избежать риска развития гипогликемии.
В любом случае, если женщина, больная сахарным диабетом, решилась на беременность, то она должна быть готова к тому, что в стационаре придется провести много времени. К такому пониманию нужно сразу себя психологически настраивать, и быть готовой к госпитализации при малейшем недомогании, при любом ухудшении самочувствия. Это важно.
Противопоказания к беременности женщин с СД
- Активный туберкулез;
- Наличие резус-конфликта;
- Ишемия,другое серьезное заболевание сердца;
- Почечная недостаточность;
- Тяжелая форма гастроэнтеропатии;
- Сахарный диабет у обоих родителей.
Кроме того, беременность могут сопровождать такие виды диабета: латентный, угрожающий, явный. Имеется еще один вид диабета, называемый «Гестационный». Развивается у 4% здоровых женщин приблизительно на 20 неделе. Гестационный диабет связан с беременностью.
Во время вынашивания ребенка плацента вырабатывает гормоны, необходимые для развития плода. Так и должно быть, но в некоторых случаях эти гормоны по какой-то причине начинают блокировать инсулин матери.
Клетки материнского организма чувствительность к инсулину теряют, и это является причиной повышения уровня глюкозы в крови женщины.
Первые симптомы появления диабета, которые нужно знать беременным: постоянное ощущение жажды и сухость во рту, обильные и частые мочеиспускания, зуд кожи и сухость кожных покровов, появление фурункулеза, повышенный аппетит на фоне быстрого снижения массы тела.
Эти симптомы нужно запомнить, в случае появления их немедленно обраться к специалисту.
Особенности протекания беременности у женщин с СД
В 1 триместре необходимо знать и выполнять следующие рекомендации:
На этом этапе, под наблюдением врача, нужно немного снизить употребление инсулина. Происходит начало формирования всех жизненных органов малыша. Необходим строжайший контроль за уровнем глюкозы.
Норма уровня с утра-5.2-5.3 м/л, после принятия пищи через 1 час-7.7-7.8 м/л.
Питание должно быть обязательно сбалансированным. При этом:
- Жиров-не больше 65 г;
- Белков-не больше 110-120 г;
- Углеводов-не превышать 520 г.
Суточная калорийность не более 2550 ккал. Сладости запрещены.
Обязательная плановая госпитализация с целью исключения любых осложнений.
На 2 триместре:
Этот триместр относительно спокойный, однако с 13 недели у плода включается в работу его сформированная поджелудочная железа. Потому у женщины глюкоза может подняться, иногда в 2 раза превышая норму.
И вот в это время такой беременной необходимо введение дополнительных доз инсулина. Бояться этого не стоит, так как после рождения ребенка сахар должен войти в нормальный уровень. Возможна госпитализация на сроке 18 недель.
Целесообразность этого решают специалисты.
На 3 триместре:
Начинается подготовка к родам. Если течение беременности происходило без каких-либо серьезных осложнений, то и сами роды, скорее всего, пройдут нормально и без особенностей. В остальных случаях беременным, как правило, рекомендуется кесарево сечение.
Если были осложнения, резкие скачки глюкозы, то ребенок может родиться ослабленным и с функциональной незрелостью. Потому важно присутствие врача-неонатолога вместе с гинекологом и эндокринологом, постоянная их консультация, вплоть до самих родов.
Назначение кесарева сечения необходимо: при выявлении гипоксии плода; большой размер плода при узком тазе роженицы; резкое поднятие глюкозы у женщины; резкое сосудистое осложнение.
Но в любом случае во время родов женщине и плоду вводится дополнительный инсулин, измеряется уровень сахара.
Вывод-беременеть и рожать естественным путем женщинам с сахарным диабетом можно. Но нормальное течение беременности и рождение здорового ребенка зависит от ответственности самой женщины, строгого выполнения всех рекомендаций специалистов, постоянного контроля со стороны гинеколога и эндокринолога.
Источник: https://opecheni.com/diabet/simptomy/mozhno-li-rozhat-pri-diabete.html
Беременность при диабете – что нужно знать
Диабет может возникнуть у любого человека, даже у того, кто не имеет никакой генетической предрасположенности.
У женщин детородного возраста выявление этого заболевания вызывает огромный стресс, так как желание стать матерью борется с мыслями о нанесении вреда ребенку.
Хотя риски, связанные с беременностью у женщины с диабетом, нельзя игнорировать, количество заблуждений касательно этого довольно велико и усиливает переживания.
На самом деле ситуация не так плоха, как кажется на первый взгляд. Женщина с диабетом может забеременеть и родить здоровых детей. Только необходимо принять определенные меры предосторожности, до того, как стать матерью.
Могут ли женщины с диабетом забеременеть?
Ответ однозначный – «да». Поскольку диабет является хроническим заболеванием, в целях его профилактики человек должен постоянно заботиться о своем здоровье. Необходимым является наблюдение за уровнем сахара и проведение его контроля. Тем более необходимым и важным это становится во время беременности, когда организм претерпевает большие изменения.
Во время вынашивания ребенка необходимо чаще консультироваться с врачом и стараться «держать» диабет под контролем. Таким образом, можно обеспечить нормальное течение беременности и рождение здорового малыша.
Как диабет может повлиять на беременность?
Наиболее часто встречающимися осложнениями диабета являются те, которые влияют на почки, глаза и нервную систему. Они также известны как диабетическая нефропатия, ретинопатия и невропатия соответственно.
После родов симптомы могут исчезнуть самостоятельно; однако в некоторых случаях может потребоваться лечение. Необходимо сообщать врачу о любых изменениях в самочувствии, поскольку они могут оказаться симптомами развивающегося заболевания.
Обычно у беременных с диабетом чаще встречаются следующие нарушения:
Если диабет долгое время не диагностируется, может произойти значительное ухудшение функционирования глаз, повреждение нервов и тяжелое расстройство почек. Вместе с лекарствами в таких случаях врач, как правило, настаивает на соблюдении полного постельного режима дома или госпитализации.
Как уменьшить риск осложнений во время беременности?
Если уровень сахара в крови будущей мамы остается под контролем, большинства осложнений, связанных с диабетом, можно избежать. Для этого необходимо придерживаться простых правил на этапе планирования и во время беременности:
1. Предварительное полное обследование
Составьте план и пройдите полное медицинское обследование, прежде чем зачать ребенка. Должен быть определен уровень сахара в крови и другие признаки диабета в организме.
Возможно, необходимо будет преодолеть некоторые изменения в повседневной жизни, прежде чем забеременеть, например, похудеть, если у вас избыточный вес и т.п.
К зачатию нужно подойти со всей ответственностью, не полагаясь на случай.
2. Регулярно проверяйте состояние здоровья
Беременность предусматривает регулярные проверки состояния здоровья; однако женщина с диабетом нуждается в еще большем количестве обследований. Это делается для того, чтобы любые изменения или последствия диабета были обнаружены на ранней стадии, и предотвращены дальнейшие осложнения для женщины или неродившегося ребенка.
3. Обратите внимание на уровень сахара в крови
Колебания уровня сахара в крови при диабете очень быстрые (даже если человек находится на инсулине). Беременность является дополнительным фактором, влияющим на этот процесс. Поэтому важно знать, как справляться с изменениями с помощью инсулина, рациона питания и физических упражнений.
4. Соблюдайте диету
Диабетикам нужно соблюдать специальную диету, чтобы уровень сахара в крови оставался в норме. Необходимость диеты еще больше усиливается во время беременности. Для составления рациона питания и выбора правильных продуктов нужно обратится к диетологу.
5. Выполняйте комплекс физических упражнений
Физические упражнения являются обязательными до и во время беременности при наличии диабета. Список безопасных упражнений для женщин, вынашивающих ребенка, можно получить у консультирующего врача. Выполнять их необходимо минимум 30 минут ежедневно.
6. Используйте лекарственные препараты только после консультации с врачом
Многие лекарства противопоказаны во время беременности. Очень важно получить от своего консультирующего врача список всех безопасных медицинских препаратов. Принимать лекарства следует только по назначению и точно в прописанных дозировках.
7. Принимайте дополнительные дозы фолиевой кислоты
Фолиевая кислота рекомендуется женщинам, пытающимся забеременеть, а также во время беременности.
Суточная доза составляет 400 микрограммов; однако потребность в ней увеличивается до 5 мг, если женщина является диабетиком.
Это делается для того, чтобы предотвратить врожденные пороки у ребенка, такие как расщепление позвоночника. Это может быть подтверждено вашим врачом. И принимать фолиевую кислоту следует до 12 недели беременности.
Что нужно еще знать?
1. Диабет влияет на длительность беременности
Раньше было обычной практикой рожать ребенка на 37-й или 38-й неделе, если мать болеет диабетом. Однако в настоящее время женщина может выносить ребенка полный срок, если врач по медицинским показаниям разрешает это сделать. Предполагаемую дату родов следует планировать вместе с врачом, кроме того нужно быть готовым к кесареву сечению.
Желательно, чтобы роды проходили в больнице, так как там находятся специалисты (и оборудование), которые помогут в любых непредвиденных ситуациях. После родов необходимо следить за уровнем сахара ребенка, и лучше всего это делать в больнице.
2. Позаботьтесь о здоровье своем и вашего младенца
Женский организм после родов претерпевает изменения, которые влияют на уровень инсулина. Уровень инсулина может резко упасть в первые дни, а затем стабилизироваться. Весь процесс стабилизации занимает от пары дней до нескольких недель. В этот период необходимо регулярно консультироваться с врачом и информировать его о любых изменениях в самочувствии.
У ребенка сразу после появления на свет может быть низкий уровень сахара в крови, и ему нужно будет вводить глюкозу. Также у младенца в первые дни после рождения может появиться желтуха.
3. Ребенка можно кормить грудью
Инсулин не проникает в грудное молоко, поэтому грудное вскармливание при диабете является возможным.
Однако пероральные гипогликемические таблетки могут передаваться через молоко, поэтому целесообразно заменить их инсулином.
При кормлении грудью дозы последнего требуется несколько снизить, следовательно, необходимо постоянно контролировать уровень сахара, поскольку существует риск развития гипогликемии.
Источник: https://budumama.club/fertilnost/beremennost-pri-diabete