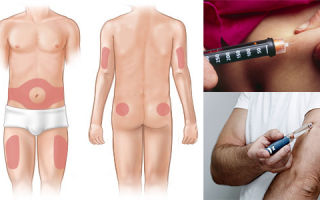
У многих слово «инсулин», произнесенное врачом, ассоциируется с безысходностью. «Это конец», проносится в Вашем мозгу. «Теперь не слезешь с иглы». И перед глазами встает безрадостная картинка болезненных и страшных уколов.
Я Вас понимаю. Но!
Если человек страдает сахарным диабетом 2 типа, рано или поздно ему будет назначен инсулин.
Все люди, страдающие сахарным диабетом, рано или поздно будут получать инсулин. Это нормально. К этому нужно быть готовым. И это ХОРОШО, так как позволяет продлить жизнь и улучшить ее качество.
Но как определить, кому нужен инсулин, когда и почему?
Почему нужно колоть инсулин при сахарном диабете 2 типа?
Инсулин назначается при отсутствии компенсации сахарного диабета. То есть при невозможности достичь целевых показателей сахара крови при помощи таблеток, правильного питания и изменения образа жизни.
Чаще всего назначение инсулина связано не столько с нарушением рекомендаций врачей, а с истощением поджелудочной железы. Все дело в ее резервах. Что же это значит?
В поджелудочной железе находятся бета-клетки, которые вырабатывают инсулин.
Под воздействием разных факторов количество этих клеток уменьшается с каждым годом — поджелудочная железа истощается. В среднем истощение поджелудочной железы наступает через 8 лет от постановки диагноза «Сахарный диабет 2 типа».
Факторы, способствующие истощению поджелудочной железы:
- Высокий сахар крови (больше 9 ммольл);
- Высокие дозы препаратов сульфонилмочевины;
- Нестандартные формы течения диабета.
Высокий сахар крови
Высокий сахар крови (больше 9 ммольл) токсически действует на бета-клетки поджелудочной железы, снижая их способность вырабатывать инсулин. Это называется глюкозотоксичность.
На этом этапе повышается сахар крови натощак, но все еще сохраняется способность поджелудочной железы вырабатывать большие количества инсулина в ответ на препараты сульфонилмочевины, стимулирующие ее работу (Амарил, Диабетон МВ, Манинил и т.д.).
Если сахар крови остается высоким долгое время, человек продолжает употреблять большое количество углеводов и пьет высокие дозы сахароснижающих препаратов, бета-клетки перестают справляться со своей работой. Поджелудочная железа истощается. На этом этапе сахар крови становится высоким постоянно, как натощак, так и после еды.
Снять феномен глюкозотоксичности как раз помогает введение инсулина. Он снижает уровень сахара крови, разгружает поджелудочную. Как бы позволяет ей перевести дух и с новыми силами начать вырабатывать инсулин.
В такой ситуации инсулин может быть назначен временно, с последующей отменой после нормализации сахара крови. Это может сделать как врач в больнице, так и врач поликлиники. Более того, разнообразие различных форм инсулина в настоящее время позволяет подобрать индивидуальный вид лечения для каждого конкретного человека. На начальном этапе это может быть 1, реже 2, инъекции инсулина в день.
Однако, здесь важно сработать быстро и вовремя. Это нужно затем, чтобы спасти бета-клетки до того, как они начнут погибать под действием высокого сахара крови.
Поэтому если врач рекомендует Вам начать лечение инсулином — не отказывайтесь. Так вы имеете шанс снова вернуться к лечению только таблетированными сахароснижающими препаратами, если сахар пойдет вниз и хотя бы пару месяцев останется в норме.
Высокие дозы препаратов сульфонилмочевины
Препараты сульфонилмочевины стимулируют работу бета-клеток поджелудочной железы, усиливают выработку инсулина и увеличивают его уровень в крови. Это позволяет справиться с нагрузкой углеводами, то есть снижать уровень сахара в крови после еды.
К препаратам сульфонилмочевины относятся:
- Диабетон МВ;
- Глимепирид (Амарил, Диамерид);
- Манинил.
Препараты это хорошие, эффективные. Мы широко используем их в клинической практике.
Однако, если используется максимальная доза этих лекарств, то поджелудочная железа начинает работать «на высоких оборотах».
Образно говоря, если без этих препаратов но на диете поджелудочная железа смогла бы продолжать вырабатывать инсулин 10 лет, то с ними будет способна это делать уже 8 лет, а при использовании максимальных доз — 5 лет. Срок ее службы уменьшается, зато Вы можете себе чаще позволять есть сладенькое.
Вопрос только в приоритетах.
Максимальные дозы препаратов сульфонилмочевины:
- Диабетон МВ — 120 мг;
- Глимепирид — 6 мг, хотя если 4 мг не работают, то повышать дозу уже не имеет смысла;
- Манинил — 14 мг.
Правильное питание позволит использовать меньшие дозы или вообще исключить препараты сульфонилмочевины из схемы Вашего лечения.
Поэтому следует соблюдать режим питания с ограничением углеводов, особенно сладостей. Ведь после них сахар крови повышается очень сильно.
Нестандартные формы течения диабета
В некоторых случаях у пациентов в возрасте старше 35-40 лет мы сталкиваемся с быстрым и стойким повышением уровня сахара крови, с которым не могут справиться ни диета, ни высокие дозы таблеток. Часто такие люди имеют нормальный или немного избыточный вес и могут худеть на высоких сахарах.
В этом случае первое, что должен сделать врач — заподозрить латентный аутоимунный диабет взрослых (LADA) или острый панкреатит.
Острый панкреатит
Тошнота, расстройство стула, боли в животе, повышенные уровни амилазы крови позволяют нам быстро диагностировать обострение хронического или остро развившийся панкреатит. В этом случае лечение лечение таблетками для снижения сахара не только не эффективно, но даже опасно. Поэтому в больнице таких людей обычно переводят на инсулин.
В некоторых случаях результатом такого панкреатита будет смерть большого количества бета-клеток поджелудочной железы. А значит, вырабатывать инсулин будет «не кому». И тогда человек будет пожизненно получать инсулин. Но это хорошая новость! Ведь раньше он просто умер бы от последствий постоянно-высокого уровня сахара крови.
Латентный аутоимунный диабет взрослых (LADA)
Если же мы говорим о латентном аутоимунном диабете взрослых (LADA или ADA, как его сейчас принято называть), то здесь все сложнее.
В данной ситуации мы имеем дело с вариантом сахарного диабета 1 типа, но текущим очень медленно. Что это значит?
Это значит, что в организме существуют специфические антитела, которые, как и в случае с сахарным диабетом 1 типа, приводят к смерти бета-клеток поджелудочной железы. Только при диабете 1 типа, смерть более 80% бета-клеток происходит в раннем детском или подростковом возрасте, а при LADA клетки умирают медленно на протяжении многих (30-40) лет.
Что же это за антитела?
- Антитела к бета-клеткам поджелудочной железы;
- Антитела к рецепторам инсулина;
- Антитела к самому инсулину (это бывает редко).
В результате организм теряет способность обеспечивать себя инсулином, и тогда жизненно необходимо вводить его извне.
В настоящий момент все мировое сообщество говорит о том, что врачи потакают желаниям пациентов и слишком долго откладывают старт инсулинотерапии. Поэтому прислушивайтесь к советам врача. Поверьте, Вы не одни боитесь. Но бояться не стоит. Просто попробуйте и поймете, что у страха глаза велики.
В подтверждение удобства и полезности использования инсулина приведу результат небольшого исследования.
Исследование проводилось на небольшой группе китайцев, у которых впервые выявили сахарный диабет. Средний уровень сахара крови был в районе 9 ммольл. Всем пациентам на 2 недели назначали инсулин пролонгированного действия гларгин (Лантус).
За эти две недели достигались целевые уровни гликемии и снималась глюкозотоксичность.
После отмены препарата, все пациенты еще год жили вообще без какой бы то ни было терапии, но старались соблюдать диету и рекомендованный режим физической активности.
Не бойтесь инсулина. Попросите доктора показать Вам чем и как его колоть, и Вы увидите, что иглы практически незаметны, а сами устройства для введения инсулина (шприц-ручки), довольно технологичны и удобны в использовании.
- Помните, врачи никогда не рекомендуют приступить к лечению инсулином просто так, без должных на то показаний.
- Напоминаю, что если у Вас есть вопросы или Вам необходима консультация, Вы всегда можете записаться на прием.
- Вам также могут понравиться записи:
Источник: http://endocrinology.pro/kogda-vrach-naznachaet-insulin/
Особенности проведения инсулинотерапии при сахарном диабете 1 и 2 типа
После сдачи пациентами эндокринологов анализов крови специалисты нередко диагностируют повышенную концентрацию глюкозы.
Именно в этот самый момент у любого человека возникает вопрос: что делать дальше? Теперь придется столкнуться с массой сложностей, касающихся обычной жизни.
Врач должен назначить соответствующие препараты, необходимые для понижения содержания сахара. К тому же, актуальным остается момент, касающийся приема инсулина.
Принято считать, что он используется для поддержания уровня глюкозы на нормальной отметке. В основном его назначают людям с первым видом диабета. В некоторых случаях он может быть прописан и при второй форме недуга. Так в каких случаях назначают инсулин?
Инсулинотерапия при сахарном диабете первого вида
Как правило, в данном случае он жизненно необходим для сохранения возможности поджелудочной железы продуцировать человеческий инсулин. Если больной не получит соответствующее лечение, то он может попросту умереть.
Сахарный диабет этого распространенного типа протекает гораздо сложнее, чем недуг второго типа. При его наличии количество вырабатываемого инсулина достаточно ничтожно либо вовсе отсутствует.
Именно поэтому организм пациента не в состоянии справиться с приумноженным уровнем сахара самостоятельно. Аналогичную опасность представляет и низкий уровень вещества – это может привести к неожиданной коме и даже к летальному исходу. Очень важно придерживаться рекомендаций специалистов и проводить лечение с использованием искусственного инсулина.
Не стоит забывать о регулярном контроле содержания сахара и прохождении планового обследования.
Поскольку без инсулина человек с первой формой болезни попросту не может жить, то необходимо серьезно относиться к данной проблеме.
Именно поэтому этот тип диабета называется инсулинозависимым. К сожалению, кроме данного гормона на сегодняшний день больше не существует никакой подходящей альтернативы.
Гарантия жизни пациента с первой формой диабета – это интенсивная терапия с использованием инсулина. Не стоит забывать о самоконтроле, поскольку эффект от инъекций искусственного аналога немного отличается от влияния природного гормона поджелудочной железы на организм.
Когда назначают инсулин при диабете 2 типа?
Поскольку это наиболее ответственный орган в системе регуляции деятельности областей организма посредством гормонов, то любые внезапные нарушения в его налаженной работе способны привести к необратимым последствиям.
В его состав входят β клетки, отвечающие за продуцирование человеческого инсулина. Но, возрастные изменения в каждом организме дают о себе знать, поэтому ежегодно количество этих клеток у того или иного пациента неуклонно снижается. Согласно статистике, после того, как был поставлен окончательный диагноз – диабет второго типа, больному назначается инсулин примерно через десять лет.
Причины, которые оказывают влияние на появление нарушений в трудоспособности рассматриваемого органа внутренней секреции:
- употребление внушительных доз медикаментозных средств, которые содержат большую концентрацию сульфонилмочевины;
- увеличенное содержание глюкозы, которое равняется примерно 9 ммоль/л;
- терапия сахарного диабета любыми альтернативными методами.
При каком сахаре в крови назначают инсулин?
- Показанием к назначению данного искусственного гормона поджелудочной железы является анализ крови, который был сдан натощак, и содержание глюкозы, согласно ему, равняется 14 ммоль/л при любом весе.
- Так при каком показателе сахара в крови назначают инсулин пациентам с диабетом второго типа?
- Если неоднократно была зафиксирована гликемия на пустой желудок в объеме более 7 ммоль/л в результате употребления таблетированных понижающих сахар средств и соблюдения строгой диеты, то назначается данный искусственный гормон поджелудочной железы для поддержания нормальной жизнедеятельности организма.
Как известно, при концентрации сахара более 9 ммоль/л, берут свое начало необратимые процессы, негативно влияющие на β клетки поджелудочной железы. Глюкоза начинает блокировать возможность данного органа самостоятельно продуцировать одноименный гормон. Это нежелательное явление называется глюкозотоксичностью.
Именно поэтому не исключена ситуация, когда произведенного поджелудочной железой гормона не хватает для подавления большого количества глюкозы.
Когда сахар на протяжении длительного времени остается на высокой отметке, начинается процесс отмирания клеток органа внутренней секреции. Объем продуцируемого инсулина неуклонно уменьшается, а повышенное содержание сахара в организме остается неизменным как до приема пищи, так и после нее.
Так когда назначают инсулин при сахарном диабете? Инсулин необходим организму для того, чтобы справиться с сахаром и дать шанс восстановить отмершие клетки. Доза данного гормона рассчитывается исходя из индивидуальных особенностей и нужд исключительно лечащим врачом.
Временное назначение данного гормона дает возможность поджелудочной железе полностью восстановить утраченные запасы уникальных клеток и улучшить свою работоспособность.
Таким образом, после лечения искусственным инсулином она начинает продуцировать собственный гормон.
Отменить использование препарата можно только на основании сдачи соответствующего анализа, который показывает содержание глюкозы в крови. Сделать его можно в любом медицинском учреждении.
На первоначальных стадиях заболевания рекомендуется не более двух инъекций инсулина в сутки.
Бывают случаи, когда пациенты наотрез отказываются от введения соответствующих инсулинсодержащих препаратов, ошибочно полагая, что их назначают только на последних стадиях недуга.
Но доктора рекомендуют не пренебрегать этим, поскольку инъекции помогут поскорее восстановить утраченные функции такого жизненно важного органа, как поджелудочная железа. После того, как уровень сахара в крови пришел в норму, инсулин может быть отменен и больному назначаются специальные поддерживающие препараты.
Для того чтобы поскорее восстановить функции β клеток используют специальные лекарственные средства, содержащие в своем составе сульфонилмочевину. Они стимулируют продуцирование инсулина и помогают контролировать уровень сахара.
Режимы лечения
При втором типе больше шансов пойти на поправку и улучшить работоспособность поджелудочной железы.
Прежде чем составлять схему лечения данным препаратом, необходимо на протяжении семи дней использовать общую терапию введения инсулина и заносить все данные содержания сахара в крови в специальный дневник.
Благодаря полученным результатам, доктор разрабатывает индивидуальное лечение тому или иному пациенту. Впоследствии больной сможет самостоятельно контролировать глюкозы в крови и дозировку жизненно важного гормона.
Как правильно составить схему введения гормона поджелудочной железы:
- для начала необходимо учесть потребность в инсулине преимущественно в ночное время суток;
- при необходимости продления терапии инсулином следует грамотно рассчитать начальную дозу, которую в дальнейшем нужно откорректировать;
- необходимость продленного инсулина по утрам так же рассчитывается. Наиболее неприятное в данном процессе то, что больному диабетом придется пропустить завтрак и обед;
- при необходимости продленного гормона поджелудочной железы утром рассчитывается начальная доза, которая в дальнейшем корректируется на протяжении нескольких недель;
- если нужен быстрый инсулин натощак, следует предварительно определить для себя, когда и перед каким приемом пищи он будет использоваться;
- очень важно заранее рассчитать начальные дозы ультракороткого и короткого искусственного гормона поджелудочной железы натощак перед непосредственным употреблением пищи;
- необходимо регулярно корректировать дозы гормона в зависимости от данных контроля за предыдущие дни;
- обязательно следует при помощи определенного эксперимента выяснить, за какой промежуток времени до еды нужно ввести дозу инсулина.
Данная статья содержит ответ на вопрос о том, в каких случаях назначают инсулин при сахарном диабете. Если относиться к заболеванию и инсулинотерапии со всей серьезностью, то можно избежать таких последствий, как диабетическая кома и смерть.
Видео по теме
За и против инсулинотерапии при диабете 2 типа:
Как можно понять из всей вышеизложенной информации, назначение инсулина при диабете 2 типа необходимо для приведения в порядок уровня сахара и восстановления функций поджелудочной железы. Это позволит в сжатые сроки наладить работу последней, чтобы избежать развития опасных для жизни осложнений.
Не стоит отказываться от инсулинотерапии на начальных стадиях, поскольку это избавит от пожизненных инъекций гормона в будущем. Грамотный подход к лечению, разумное определение дозировки и соблюдение всех рекомендаций эндокринолога помогут избавиться от всех нарушений, произошедших в организме.
Источник: https://diabet24.guru/lechenie/insulinoterapiya/v-kakix-sluchayax-naznachayut.html
Диабет 2 типа: диета и питание, при каком сахаре садят на инсулин
При диабете 2 типа важно помнить о диете и правилах питания для стабилизации значений сахара. Нарушение количества углеводов, неправильный учет хлебных единиц, приготовление пищи с нарушением рекомендаций, употребление запрещенных продуктов может привести к резким скачкам глюкозы, спровоцировать опасные осложнения.
При каком уровне сахара садят на инсулин? Этот вопрос волнует пациентов, у которых подтверждена эндокринная патология. Будет ли держаться концентрация глюкозы и гликированного гемоглобина на допустимом уровне? Когда понадобится гормонотерапия? Ответы во многом зависят от правильного питания. Особенности диеты при 2 типе диабета и нюансы, связанные с применением инсулина, отражены в статье.
Причины и симптомы диабета 2 типа
Эндокринная патология развивается на фоне обменных нарушений и гормонального сбоя. При втором типе диабета поджелудочная железа продуцирует инсулин в достаточном количестве либо секреция гормона снижена незначительно, но ткани нечувствительны к влиянию гормона. Следствие патологического процесса проблемы с усваиванием глюкозы.
Из-за недополучения энергии нарушается баланс в организме и течение многих процессов.
Для коррекции отклонений поджелудочной нужно все время вырабатывать больше инсулина, чтобы хоть малая часть гормона повлияла на всасывание глюкозы.
Непосильная нагрузка на фоне инсулинорезистентности быстро изнашивает железу, особенно при неправильном питании, переедании, частом употреблении острой, копченой, жирной пищи, сдобы, сладостей.
Факторы, провоцирующие развитие эндокринной патологии:
- генетическая предрасположенность,
- ожирение,
- нарушение процессов метаболизма,
- переутомление, снижение иммунитета,
- жизнь в состоянии стресса,
- недостаток отдыха и сна,
- гормональные нарушения,
- патологические процессы и опухоли поджелудочной железы.
Инструкция по применению таблеток и капель Мастодинон о мастопатии молочных желёз описана на этой странице.
Симптомы:
- сухость слизистых,
- постоянно хочется пить,
- кожный зуд,
- мочеиспускание чаще обычного,
- помутнение зрения,
- плохое заживление ран,
- колебания аппетита и веса,
- нервозность либо апатия,
- влагалищный кандидоз (у женщин),
- снижение либидо, эректильная дисфункция (у мужчин),
- снижение слуха,
- повышение давления.
При каком уровне сахара садят на инсулин
Лечение сахарного диабета 2 типа должно учитывать возраст и индивидуальные особенности человека, режим работы, питания, наличие других хронических патологий, степень поражения поджелудочной, уровень сахара.
Важные нюансы:
- опытный эндокринолог объясняет пациенту, что нужно спокойно воспринимать переход на инъекции инсулина, не паниковать: с этим этапом терапии сталкиваются многие диабетики. Разница лишь в том, что одним ежедневные уколы назначают после постановки диагноза, а другим инъекции нужны спустя 510 лет после начала лечения,
- введение инсулина это не наказание за неправильное питание либо невыполнение рекомендаций, а жизненно необходимая мера для сохранения оптимального течения физиологических процессов, снижения риска гипегликемической комы,
- промедление с переходом на уколы гормона-накопителя может привести к резкому повышению концентрации глюкозы. Не стоит ждать если поджелудочная не справляется со своими функциями, диета, таблетки сахароснижающих препаратов, физическая активность не позволяют поддерживать хорошие показатели сахара.
Когда понадобятся уколы инсулина? Чаще всего, диабетики при 2 типе патологии начинает инсулинотерапию спустя продолжительный период после постановки диагноза. Важно учесть, на каком этапе врач выявил сахарный диабет.
При назначении инъекций гормона-накопителя учитывают:
- показатели гликированного гемоглобина не превышают 77,5 %, глюкозы от 8 до 10 ммоль/л, функции поджелудочной железы сохранены. Пациент может долго поддерживать значения сахара при помощи препаратов для перорального применения,
- показатели гликогемоглобина повышены до 8 % и более, уровень глюкозы превышает 10 ммоль/л. В большинстве случаев перевод на инъекции инсулина понадобится раньше, чем через 5 лет.
Инсулинотерапия при 2 типе диабета бывает:
Пациент может получать:
- уколы инсулина. Антигипергликемические препараты малоэффективны,
- сочетание таблеток с инъекциями инсулина. Количество уколов варьируется от одного до двух-трех и более за день. Дозировка также подбирается индивидуально.
Пациент получает инъекции:
- сразу после выявления гипергликемии, подтверждения диагноза,
- по ходу терапии, на разных стадиях лечения, на фоне прогрессирования эндокринной патологии, если прием таблеток не снижает сахар до оптимальных значений. Многие переходят на инъекции через 710 лет.
Назначение временной инсулинотерапии:
- при стрессовой гипергликемии (увеличении концентрации глюкозы при серьезной болезни с интоксикацией, повышением температуры) на фоне СД 2 типа назначают уколы инсулина на определенный период. При активной форме патологии медики выявляют показатели сахара более 7,8 ммоль/л. Выздоровление наступает скорее, если при диабете проводят тщательный контроль концентрации глюкозы,
- переход на временную инсулинотерапию нужен при состояниях, когда больной не может пить таблетки: в до- и послеоперационный период при оперативном вмешательстве в отделах ЖКТ, при острых кишечных инфекциях.
Правила соблюдения диеты
Стол №9 оптимальный вариант для сохранения уровня сахара в допустимых пределах. Диета при сахарном диабете 2 типа достаточно строгая, но при инсулиннезависимом типе недуга именно питание выходит на первый план. Инъекции либо таблетки инсулина и сахаропонижающие препараты дополнительные меры.
Обратите внимание! В большинстве случаев диабетики учатся обходиться без применения гормона, пока поджелудочная железа справляется с выработкой инсулина.
Лишь при тяжелой стадии патологии, значительном повышении концентрации сахара нужно срочно начинать гормональную терапию.
Чем точнее пациент придерживается правил питания, тем на более длительный срок можно отложить начало ежедневного получения инсулина.
Общие принципы питания
При СД 2 типа важно строго следовать указаниями, соблюдать правила приготовления пищи:
- исключить из рациона наименования с сахаром,
- для придания приятного вкуса компотам, чаю, фруктовому пюре, киселям использовать сахарозаменители: сорбит, ксилит, фруктозу, стевию. Дозировка по указанию врача,
- готовить блюда на пару, варить, запекать,
- заменить животные жиры и маргарин растительными маслами. Соленое сало и шкварки, которые любят многие под запретом. Несоленое сливочное масло употреблять редко и понемногу,
- придерживаться режима питания: садиться за стол в одно и то же время, не пропускать очередной прием пищи,
- за день нужно получать не менее полутора литров жидкости,
- отказаться от жареных, копченых видов пищи, выпечки, маринадов и солений, избытка соли, консервированных овощей и фруктов,
- оптимальная энергетическая ценность дневного рациона от 2400 до 2600 килокалорий,
- обязательно считать хлебные единицы, употреблять виды пищи с низкими показателями гликемического и инсулинового индекса. На сайте можно найти таблицы для диабетиков, применение которых позволяет избежать повышения концентрации глюкозы,
- получать медленные углеводы (отруби, злаки, макароны, изготовленные из твердых сортов пшеницы, овсянка, фрукты). Отказаться от малополезных, быстрых углеводов. Диабетикам вредит халва, печенье, сахар, пирожки, торты, пельмени, варенье, джем. Нельзя есть конфеты, батончики, молочный и белый шоколад. Черная разновидность шоколада с 72 % какао разрешена редко, в небольшом количестве: ГИ всего 22 единицы,
- чаще есть фрукты и овощи без тепловой обработки. У запеченных и отварных видов пищи значения ГИ повышаются, что негативно отражается на уровне сахара. Например, морковь сырая: Gl 35, отварная уже 85, свежие абрикосы 20, консервированные фрукты с сахаром 91 единица,
- картофель употреблять в мундирах: ГИ равен 65. Если диабетик решит съесть чипсы либо картофель-фри, то сахар повышается активнее: гликемический индекс при жарке увеличивается до 95 единиц.
Разрешенные продукты
При диабете полезно употреблять следующие наименования и блюда:
- овощные супы,
- кефир, творог, йогурт (нежирные виды, в умеренном количестве),
- морепродукты,
- крупы, за исключением риса и манной каши,
- белок куриного яйца, желток 1 раз в неделю. Оптимальный вариант блюда белковый омлет,
- овощи при диабете: кабачки, тыква, помидоры, огурцы, баклажаны, перец, все виды капусты. Овощи с высоким гликемическим индексом (картофель, отварная морковь и свекла) разрешены понемногу, не чаще трех раз в неделю,
- некрепкий бульон на второй воде (первый раз после закипания жидкость с экстрактивными веществами слить) на основе нежирной рыбы, индюшатины, куриного филе, говядины можно получать дважды в неделю,
- отруби понемногу, несколько раз в неделю, хлеб из муки грубого помола, зерновой, тыквенный, ржаной не более 300 г за день. Сухарики, сдобу, пиццу, пирожные, торты, дешевые макароны, пряники, пельмени исключить. Белый хлеб и батон резко ограничить гликемический индекс равен 100 единиц,
- ягоды и фрукты при сахарном диабете 2 типа с низким содержанием сахаров, невысоким ГИ: вишни, сливы, смородина, яблоки зеленого цвета, груши, черноплодная рябина, цитрусовые. Резко ограничить бананы. Свежеотжатые соки запрещены: происходит резкий скачок уровня глюкозы,
- десерты без сахара. Полезны фруктовые и ягодные кисели с фруктозой, компоты с подсластителями, желе, мармелад без сахара, салат из свежих фруктов и ягод,
- твердый сыр (понемногу, два-три раза в неделю),
- нежирные сорта рыбы, мясо индюка, крольчатина, курятина, телятина, говядина,
- морская капуста,
- растительные масла понемногу, добавлять в салаты и готовые первые блюда, жарить рыбу и мясо запрещено,
- грибы понемногу, отварные или запеченые,
- орехи (в малом количестве), три-четыре раза в неделю,
- зелень: укроп, кинза, зеленый лук, петрушка, листовой салат,
- кофейный напиток на основе цикория, зеленый чай, некрепкий кофе с молоком (обязательно, обезжиренным), минеральная вода (чуть теплая, без газа).
О том, за что отвечает серотонин и как повысить уровень гормона при его недостатке прочтите по этому адресу.
Перейдите по адресу https://fr-dc.ru/vnutrennaja-sekretsija/shhitovidnaya/normalnye-razmery.html и узнайте о норме узлов щитовидной железы, а также о причинах и симптомах отклонений.
Запрещенные наименования
Нельзя есть:
- шоколадные батончики,
- сахар-песок и рафинад,
- алкоголь,
- соленые сыры,
- жирные молочные продукты,
- манная и рисовая каши,
- десерты с сахаром,
- жирная свинина, утка, гусь,
- субпродукты,
- консервы,
- колбасы,
- животные жиры,
- копчености,
- майонезы, готовые соусы и кетчупы,
- фаст-фуд,
- выпечка, особенно, жареные пирожки,
- торты и пирожные,
- сладки сырки в шоколадной глазури, творожная масса,
- фрукты с высоким ГИ, в том числе, сушеные: виноград, финики, инжир,
- сладкая газировка,
- халва, джем, пастила, варенье, мармелад, другие сладости с сахаром, искусственными красителями, ароматизаторами.
Профилактика скачков сахара при диабете будет успешной, если пациент строго придерживается диеты, занимается физкультурой, не переедает, принимает назначенные лекарства, старается не переутомляться, реже нервничает.
Не стоит бояться перехода на частичную либо полную инсулинотерапию: своевременное назначение инъекций гормона поджелудочной железы предупреждает тяжелые осложнения на фоне критически высоких показателей глюкозы и гликированного гемоглобина.
Важно, чтобы диабетика поддерживали близкие люди: правильное отношение к инсулинотерапии важный момент лечения.
Из нижеследующего видеоролика можно подробнее узнать о правилах питания при заболевании, а также рецепты диетических блюд при сахарном диабете второго типа:
Источник: https://fr-dc.ru/gormony/saharnyj-diabet-2-tipa-dieta-i-pitanie-pri-kakom-sahare-sadyat-na-insulin-pri-istoshhenii-podzheludochnoj-zhelezy
При каком сахаре назначают инсулин
При каком сахаре назначают инсулин, озабочены больные диабетом? Постараюсь ответить на все распространенные и интересующие вопросы больных. Начнем с лечением диабета таблетками и перейдем к назначению врачами инсулина.
При каком сахаре назначают инсулин или можно обойтись только таблетками:
При лечении этого заболевания первое место занимает изменение образа жизни: питания и регулярных физических нагрузок. Только после этого проводится фармакологическое лечение. Пациенты часто игнорируют диету и движения. Нет другого способа правильно лечить диабет, если не соблюдать лечебную диету, не делать физические упражнения и пить препараты. Например – Диабетон МВ, Манинил, Амарил.
Препараты в виде таблеток стимулируют выработку собственного инсулина у больного. Этот гормон понижает глюкозу в крови. Необходимы таблетки и при нарушении (невосприимчивости) толерантности организма к глюкозе.
Это относится к диабету 2 типа или 80% случаев этого заболевания. Если лечение проводилось плохо — пациент переходит на инсулин. Как правило, на постоянной основе. При полном отсутствии собственного инсулина таблеток уже недостаточно. Вы должны дополнительно его вводить, потому, что сахар быстро растет.
Что касается возраста — пожилые люди часто имеют осложнения, из которых наиболее опасной является почечная недостаточность. Это сигнал перехода на инсулин. В последнее время много обсуждений — можно ли принимать Метформин при почечной недостаточности.
В настоящее время считается, что принимать его нельзя. Поэтому, любое повреждение почек, снижение клубочковой фильтрации служит для больных сахарным диабетом показанием к переходу на инсулинотерапию.
При каком уровне сахара назначают инсулин:
Наступит такой этап, когда таблетки уже не смогут снижать повышенный сахар крови. Так развивается диабет – со временем запас бета-клеток поджелудочной железы, отвечающей за выработку инсулина истощается. Это сразу отразится на показателях глюкозы. Начинается глюкотоксичность.
Когда поджелудочная теряет запас бета-клеток:
- При постоянно высоком сахаре в крови – выше 9 ммоль/л.
- Прием высоких доз сульфонил мочевины.
- Расскажет об этом гликированный гемоглобин (HbA1c). Он показывает средний уровень глюкозы крови за 3 месяца.
- Больные диабетом знают об этом и должны его определять в лаборатории. Со слабым контролем диабета, который проявляется в течение некоторого времени низким уровнем сахара в крови.
- Или при увеличении процента долгосрочного равновесия — гликированного HbA1c.
Норма гликированного гемоглобина по возрасту:
- 50 лет – до 6,5%.
- До 70 лет – до 7%.
- Старше 70 лет – 7,5%.
- При возникших осложнениях, особенно сосудистые.
- HbA1c предел – в 7 процентов.
- Когда HbA1c поднимается выше 7 процентов, необходимо колоть инсулин.
- В нашей стране переходят на инсулинотерапию спустя 12-15 лет болезни диабетом.
- Обычно, когда уровень сахара зашкаливает.
- А уровень гликированного гемоглобина выше 10%.
Если есть осложнения, значит ли это, что больной плохо лечился:
Больной часто думает, что доктор ответственен за осложнения. Врач — только его консультант. Соблюдает ли больной диету, регулярно ли принимает лекарства, систематически ли тренируется — это его дело.
Осложнения встречаются довольно часто. И именно поэтому нужно очень тщательно проверить, можете ли вы поддерживать уровень сахара таблетками или уже нужен инсулин.
Лечение диабета с помощью диеты, физических упражнений и приема таблеток может быть недостаточно. Встречается поздняя неэффективность препаратов из группы сульфонил мочевины, тогда приходится добавлять инсулин.
При каком сахаре в крови назначают инсулин и пожизненное ли это лечение:
Многие больные хотят знать, можно ли вернуться к приему таблеток после лечения уколами инсулина? Если хотите опять высоких цифр сахара крови, возвращайтесь к таблеткам. Рискуйте получить в любой момент грозное осложнение.
Грамотная подобранная доза инсулина сделает вашу жизнь такой же, какой живут миллионы здоровых людей. Приобретите современные дозирующие устройства многоразового использования для введения препарата. Там тончайшие иглы, которые сведут до минимума неудобства болезни.
Обязательно ли соблюдать при лечении инсулином диету:
Переход на инсулин не означает отказ от сахароснижающей диеты. При лишнем весе не забывайте о малокалорийном питании. Инсулиновая терапия, улучшая глюкозу крови, дает небольшую прибавку веса. Поэтому диета должна соблюдаться строго, пожизненно. Так дозы инсулина не будут расти.
Как врач может начать лечение инсулином:
Иногда это происходит следующим образом. Вас убедят к необходимости приема инсулина. Если вы заботитесь о своем здоровье и изучаете свою болезнь, знаете, что если сахар не поддается корректировке и выше 9 ммоль/л, инсулин нужен.
Иначе получите серьезные осложнения. Назначают препарат пролонгированного действия один раз в день перед сном — аналог пролонгированного действия или инсулин НПХ.
Существуют разные закономерности — в зависимости от уровня глюкозы в крови — изначально не дают более 10-14 единиц. Смотрят на уровень сахара и соответственно изменяют дозу в большую или меньшую сторону. Измеряют через 100 дней гликированный гемоглобин и сравнивают результаты лечения на момент приема таблеток и переход на инсулин.
Как долго длится лечение таблетками в среднем:
Определенно — этот период длится 10-12 лет. Редко встречаются больные, принимающие таблетки в течение 20 лет.
При каком уровне сахара в крови назначают инсулин и почему больные его так боятся:
Многие из них опасаются использовать инсулин из-за боязни гипогликемии. Это одна из наиболее важных причин пропуска дозы инсулина или его неиспользования в соответствии с назначением врача. Когда по назначению начинают принимать его и пробуют препарат в действии, мнение резко меняется.
«Я больше не хочу пить таблетки, у меня наконец-то хорошее самочувствие. До этого, я пять раз просыпался, мочился ночью, у меня не было сил, худел. Теперь у меня исчезла жажда, нет частых мочеиспусканий, я окреп. Немного беспокоит, что вынужден постоянно контролировать время. В целом, качество моей жизни улучшилось, поэтому я не собираюсь возвращаться к таблеткам».
Чего нельзя допускать больному:
Доктора больше боятся гипогликемии после таблеток, чем после инсулина. Гипогликемия после пролонгированного действия таблетированных лекарств очень опасна и часто приводит к летальному исходу.
После инсулина гипогликемия проходит быстро. Это особенно важно в случае почечной недостаточности. Если гипогликемия возникает на прием сульфонил мочевины, потребуется несколько дней для внутривенного введения глюкозы, чтобы больной не умер.
С инсулином почти каждый болеющий справится с гипогликемией. В случае приема таблеток, особенно у пожилых людей, необходима госпитализация по причине низкого сахара крови.
Теперь вам стало понятно, при каком сахаре назначают инсулин. Лечитесь и выздоравливайте побыстрее!
С уважением, автор статьи Эртли С. В.
Источник: https://krasivaj.ru/pri-kakom-sahare-naznachajut-insulin/
Инсулин: как он работает и как его использовать при сахарном диабете
Если у пациента определен сахарный диабет 1-го типа, ему нужно использовать инсулин — инъекции гормона, который у здоровых людей вырабатывается в поджелудочной железе в ответ на пищевые стимулы. Но на фоне сахарного диабета организм пациента не синтезирует свой инсулин в силу гибели клеток, производящих гормон. Некоторые люди с диабетом 2-го типа также используют инсулин, одновременно с этим корректируя питание. Каким же образом работает это вещество?
По данным статистики, среди всех взрослых, страдающих сахарным диабетом, около 30% употребляют инсулин. Современные врачи осознают важность полноценного контроля за уровнем сахара в крови, поэтому они стали реже колебаться и чаще назначают инъекционный инсулин своим пациентам.
Инсулин помогает организму усваивать и использовать по прямому назначению глюкозу, полученную из углеводов, поступивших с продуктами питания. После того, как человек поел углеводистую пищу или выпил сладкий напиток, уровень сахара в крови начинает повышаться. В ответ к бета-клеткам в поджелудочной железе поступают сигналы о необходимости выделения инсулина в плазму крови.
Работу инсулина, вырабатываемого поджелудочной железой, можно описать как службу такси. Поскольку глюкоза не может напрямую попасть в клетки, ей нужен водитель (инсулин), чтобы доставить ее туда.
Когда поджелудочная железа производит достаточное количество инсулина для доставки глюкозы, сахар в крови естественным образом снижается после еды, при этом клетки тела «заправляются» глюкозой и активно работают. По словам специалистов, есть другой способ объяснения работы инсулина: он — ключ, который открывает доступ глюкозе в клетки организма.
Если поджелудочная железа в силу различных влияний не справляется с синтезом достаточного объема инсулина, либо клетки становятся резистентными к обычным его количествам, может потребоваться введение его извне, чтобы стабилизировать сахар в крови.
Сегодня сахарный диабет, который называют инсулинзависимым, лечится за счет инъекций инсулина. На данный момент в мире существует много разных типов инсулина. Они различаются тем, как быстро работают, когда достигают пика концентрации, и как долго длится их эффект. Вот несколько примеров:
- Быстродействующий препарат начинает работать в течение 15-30 минут, но его эффект длится не более 3-4-х часов;
- Обычный инсулин или препарат короткого действия начинает работу в течение от 30-60-ти минут, эффект может сохраняться до пяти-восьми часов.
- Препарат промежуточного действия начинает свою работу в пределах примерно двух часов, достигая пиковой активности спустя примерно четыре часа.
- Длительно действующий инсулин начинает работу на протяжении часа после введения, эффект сохранятся до 24-х часов.
- Инсулин сверхдлительного действия начинает работу на протяжении часа после введении, его эффект может длиться до двух суток.
Есть также комбинированные препараты, сочетающие между собой лекарство промежуточного действия с дозой обычного инсулина, либо это смесь промежуточного и быстродействующего инсулина.
Стандартная практика заключается в том, чтобы больные с сахарным диабетом использовали базальный инсулин один раз в сутки, причем, это может быть пролонгированный или сверхдлительный препарат.
Инсулин быстрого действия обычно добавляется трижды в день во время приема пищи.
Количество быстродействующего препарата может зависеть от уровня сахара в крови и количества углеводов в употребляющемся питании.
Тем не менее, применение инсулина для каждого пациента, у которого выявлен сахарный диабет, будет отличаться. Например, если сахар в крови высокий даже после длительного голодания, будет полезен препарат длительного действия. Если сахар в крови натощак вполне нормальный, но он резко повышается после приема пищи, тогда более подходящим станет препарат быстрого действия.
Пациент совместно с врачом должен проанализировать динамику изменения сахара в крови, чтобы определить время введения инсулина и его дозы, контролируя:
- когда он снижает уровень глюкозы в крови;
- его пиковое время (когда эффект препарата максимален);
- продолжительность эффекта (как долго препарат продолжает снижать уровень сахара в крови).
На основании этих данных подбирается правильный тип инсулина.
Врачу также важно знать об образе жизни человека, оценить привычное питание, чтобы подобрать нужные препараты инсулина.
В отличие от других лекарств, которые часто бывают в форме таблеток, инсулин вводится в форме инъекций. Его нельзя принимать как таблетку, потому что гормон будет расщеплен ферментами во время пищеварения, как любое другое питание.
Он должен быть введен в плазму, чтобы препарат работал примерно так же, как естественный инсулин, вырабатываемый в организме. Однако, не так давно был одобрен ингаляционный инсулин.
У людей, имеющих сахарный диабет 1-го типа, эта новая форма должна использоваться с инсулином длительного действия и соотноситься с приемом питания. Кроме того, ингаляционный инсулин не может использоваться человеком с астмой или ХОБЛ.
Есть также люди, которые используют инсулиновую помпу, она может поставлять инсулин стабильно, непрерывно в базовой дозе, либо в повышенной разовой дозе, когда человек принимает питание. Некоторые люди, страдающие диабетом, предпочитают инсулиновые помпы, а не инъекции.
Многим людям необходимо использовать инъекции инсулина, и это может вызывать страх перед иглами или самостоятельной инъекцией. Но современные инъекционные устройства достаточно малы, похожи на автоматические ручки, а иглы очень тонкие. Пациент быстро учится делать уколы.
Одним из важных компонентов использования инсулина является получение правильной дозы. Если она велика, может развиться низкий уровень сахара в крови или гипогликемия, Это вероятно, если доза инсулина превышает необходимую, принимается после пропуска приема пищи или если комбинируется с пероральными гипогликемическими лекарствами без коррекции доз.
Источник: https://MedAboutMe.ru/zdorove/publikacii/stati/sovety_vracha/insulin_pri_sakharnom_diabete_zachem_nuzhny_inektsii/
Всегда ли нужен инсулин при гестационном диабете
Диабет беременных (гестационный) относится к особому виду болезни. Он появляется обычно ко 2 триместру и исчезает после родов. Развитие гестационного диабета является фактором риска сахарного диабета 2 типа в дальнейшем. Основной метод лечения – это введение инсулина. О том, какой нужен инсулин при гестационном диабете, читайте далее в нашей статье.
Когда назначают инсулин при гестационном диабете
Инъекции не назначают сразу после обнаружения болезни, вначале женщинам рекомендуется диета и физическая активность, фитотерапия. Через 2 недели необходимо пройти тест толерантности к глюкозе. Если сахар крови натощак превысил 5,1 ммоль/л, а через 60 минут после приема раствора глюкозы – 6,7 ммоль/л, то рекомендуется инсулинотерапия.
Женщинам, у которых выявлены сомнительные результаты, нужно повторить анализы крови. Дополнительную информацию может дать исследование гликированного гемоглобина.
Инсулин показан и при наличии косвенных признаков – нарушений развития плода. Из-за повышенного уровня сахара в крови возникает состояние, которое называется диабетической фетопатией. Его симптомы можно определить только по данным УЗИ:
- крупный плод;
- головка имеет 2 контура;
- утолщенная складка шеи;
- увеличена печень, селезенка, сердце;
- кожные покровы отечные, утолщенные;
- появилось и нарастает многоводие, а другие его причины исключены.
Проведенные исследования эффективности инсулина доказывают, что чем раньше женщина начинает его использовать после выявления диабета, тем ниже риск патологий у ее будущего ребенка.
Таблетки для снижения сахара при беременности противопоказаны. Это связно с тем, что они вызывают разрастание ткани поджелудочной железы у плода.
Рекомендуем прочитать статью о сахарном диабете и глюкометрах. Из нее вы узнаете, всегда ли нужен глюкометр при сахарном диабете, как его выбрать,
можно ли и как получить бесплатный аппарат, а также о правилах измерения показателей при диабете.
А здесь подробнее о диете при гестационном сахарном диабете.
Как снизить уровень сахара без инсулина при беременности
Всем пациенткам при выявлении гестационного диабета или угрозе его развития необходимо изменить питание, повысить физическую активность, использовать травы с сахароснижающим действием.
Диета
Первая рекомендация при всех видах обменных нарушений – это пересмотреть рацион. Из него должны быть полностью удалены все продукты, содержащие сахар, кондитерские изделия, картофель, сладкие фрукты, мед. Рекомендуется максимально уменьшить долю переработанной пищи:
- консервы,
- колбасные изделия,
- мясные и рыбные деликатесы
- полуфабрикаты,
- соусы,
- фаст-фуд,
- соки,
- газировка,
- соления,
- маринады.
Запрещенные продукты
Под запретом также находится жирное мясо, жареные и острые блюда.
Меню включает:
- свежие и отварные овощи;
- творог 2-5%, кисломолочные напитки без добавок фруктов и сахара;
- нежирное мясо, рыба, птица, морепродукты;
- каши из цельных злаков (кроме манки, кус-куса, белого риса);
- ржаной хлеб и с отрубями;
- растительное масло, орехи;
- зелень;
- ягоды, несладкие фрукты.
Принимать пищу нужно 6 раз в день – три основных приема, два перекуса и кисломолочный напиток перед сном. Блюда должны быть свежеприготовленными, содержать продукты, выращенные в местности проживания. Чем проще меню и в нем больше растительной и молочной пищи натурального происхождения, тем легче добиться нужных показателей.
Физические нагрузки
Повышение общего уровня активности помогает преодолеть устойчивость тканей к собственному инсулину. Именно этот механизм лежит в основе появления гестационного диабета. Упражнения поддерживают и общий тонус организма, препятствуют избыточному отложению жира.
Смотрите на видео о комплексе упражнений для беременных:
К рекомендованным нагрузкам относится пешая ходьба, плавание, йога, лечебная гимнастика для беременных. Общая продолжительность занятий составляет не менее 150 минут в неделю для получения лечебного эффекта.
Фитотерапия
В состав сборов включают травы, которые благоприятно действуют на обменные процессы. Нужно учитывать, что в период беременности их назначает только врач. К наиболее эффективным средствам относятся:
- плоды и листья черники, брусники;
- створки фасоли;
- листья березы, грецкого ореха, смородины, земляники;
- плоды шиповника, боярышника;
- семена льна;
- кукурузные рыльца.
Их можно принимать по отдельности или составить композицию из 2-3 трав. Многокомпонентные фитопрепраты могут вызывать аллергические реакции, поэтому лучше выбрать 1-2 состава и чередовать их между собой.
Какой применяется инсулин
В период беременности разрешены не все препараты. Используют медикаменты, для которых установлена безопасность для будущей матери и ребенка. К таким лекарственным средствам относятся генно-инженерные инсулины:
- ультракороткие – Хумалог, Новорапид;
- короткие – Хумулин Р, Актрапид НМ, Инсуман рапид;
- продленного действия – Левемир, Инсуман базал, Хумулин НПХ.
В каждом случае они подбираются индивидуально. Схема их введения зависит от того, какие данные получены при суточном мониторинге содержания сахара в крови. Беременным чаще всего необходима госпитализация в эндокринологическое отделение для первоначального назначения инсулинотерапии.
Измерения концентрации глюкозы проводят утром натощак, затем перед каждым приемом пищи и через 60 и 120 минут после еды. Обязательно нужны и ночные показатели в 2, 4 и 6 часов для определения реакции на введенный инсулин.
Дозы при гестационном сахарном диабете
Чаще всего женщинам назначают 4 укола инсулина. Три из них проводятся за 30 минут до еды. Используют препараты короткого действия, а четвертый (продленный) вводится в 22 часа. Последняя инъекция нужна далеко не всем.
В отличие от истинного инсулинозависимого диабета, в поджелудочной железе беременной вырабатывается собственный гормон. Его может быть достаточно для поддержания фоновой концентрации в крови, поэтому натощак у пациенток показатели в норме.
А после приема пищи своих ресурсов недостаточно, чтобы преодолеть устойчивость к инсулину, поэтому его нужно вводить дополнительно.
Расчет дозировок проводится в зависимости от уровня глюкозы в крови, триместра беременности. В первые три месяца потребность в гормоне ниже 1 ЕД на 1 кг веса тела. В большинстве случаев пациенткам удается контролировать глюкозу крови диетой или к ней добавляют небольшие дозы гормона.
Контроль уровня сахара в крови
Второй триместр является наиболее сложным при гестационном диабете. У беременной возрастает дозировка почти в 1,5-2 раза, а к третьему триместру начинает работать поджелудочная железа плода, необходимости в больших дозах нет.
В период вынашивания ребенка после введения инсулина часто возникают приступы гипогликемии. Они вызваны резким падением уровня сахара. Поэтому важно:
- строго соблюдать рекомендации по времени приема пищи после укола;
- уметь рассчитать дозу гормона в зависимости от концентрации сахара и количества углеводов в пище;
- равномерно распределить углеводные продукты в течение дня;
- контролировать показатели глюкозы крови не менее 5 раз в день.
Рекомендуем прочитать статью о фруктах при диабете. Из нее вы узнаете о том, какие фрукты можно есть при диабете, какие снижают сахар в крови, а какие фрукты категорически нельзя диабетикам.
А здесь подробнее о препарате Диабетон при сахарном диабете.
Назначение инсулина показано беременным с гестационным диабетом при недостаточной эффективности диеты, физических нагрузок и фитотерапии. Уколы гормона применяют и при симптомах диабетической фетопатии.
Для выбора препарата, схемы введения и дозировок необходим мониторинг уровня сахара в крови, учет триместра.
При инсулинотерапии важно точно следовать рекомендациям по составлению рациона, времени приема пищи, самоконтролю глюкозы крови.
Источник: https://endokrinolog.online/insulin-pri-gestacionnom-diabete/

 Причины, которые оказывают влияние на появление нарушений в трудоспособности рассматриваемого органа внутренней секреции:
Причины, которые оказывают влияние на появление нарушений в трудоспособности рассматриваемого органа внутренней секреции: