Гипо- и гиперфункция поджелудочной железы – две тяжелые патологии органа, которые приводят к нарушению его состояния и функциональности, влекут за собой сбой многих жизненно важных функций организма и без своевременного лечения нередко приводят к летальному исходу. Гипофункция является более часто встречаемым заболеванием, нежели гиперфункция поджелудочной железы.
Гипофункция является более часто встречаемым заболеванием, нежели гиперфункция поджелудочной железы.
Как проявляется сбой в работе
Признаки нарушения работы поджелудочной железы зависят от того, какое патологическое состояние возникло.
Развиваются заболевания постепенно, и человек не сразу может понять, что в его пищеварительной системе происходят тотальные изменения. Дисфункция железы поджелудочной проявляется сбоем работы многих внутренних органов, отмечается дисбаланс в гормональной системе, что особенно остро наблюдается у женщин. При гипофункции отмечается развитие сахарного диабета.
Как проявляется сбой в работе поджелудочной железы.
По мере того как развивается патология железы, происходят изменения во всем организме. Сначала происходит нарушение в кровеносной системе с сужением и повреждением стенок сосудов. Иммунитет снижает свои защитные функции, у человека возникают частые инфекционные и вирусные заболевания, протекающие в осложненной форме. Происходит обострение хронических болезней.
Причины возникновения
В эндокринной части железы располагаются скопления клеточных групп – островков Лангерганса. Они и продуцируют 3 важных для организма гормона: липокаин, инсулин и глюкагон. Поражение по тем или иным причинам данных клеточных скоплений приводит к развитию патологических состояний.
Причина возникновения гиперфункции железы поджелудочной – сниженный уровень сахара в крови.
Гиперфункция наблюдается в тех случаях, когда у человека уровень сахара в крови чрезмерно повышен. Причины неправильной концентрации глюкозы в крови:
- отсутствие лечения сахарного диабета;
- наличие в организме злокачественной опухоли вне зависимости от места ее локации и стадии развития;
- формирование доброкачественной опухоли инсулинозависимого типа; новообразование может быть непосредственно в железе либо в соседних органах желудочно-кишечного тракта;
- глюкоганома – доброкачественное новообразование, поражающее все островки Лангерганса, без своевременной диагностики и немедленного лечения такое новообразование быстро перерождается в опухоль злокачественного характера.
Гипофункция поджелудочной железы может быть вызвана постоянным токсичным воздействием на организм вредных веществ, что наблюдается у людей, работающих на тяжелых химических производствах. Другие причины: наличие аутоиммунных заболеваний, тяжелые инфекционные болезни, которые протекают в хронической стадии.
Факторы, увеличивающие вероятность развития гипофункции железы: наследственная предрасположенность, ожирение, постоянное влияние стрессовых ситуаций. У женщин: тотальные нарушения со стороны половой системы, гормональный сбой, который не лечится, становятся причиной гиперфункции.
Первичная симптоматика
Пониженная деятельность железы поджелудочной имеет следующие первичные проявления:
- постоянное чувство жажды, что не удается купировать большим количеством воды;
- сильная сухость в ротовой полости;
- учащенные позывы к мочеиспусканию;
- стремительное снижение массы тела без видимых на то причин;
- боль в животе, имеющая четкую локализацию;
- постоянное чувство усталости.
Гипофункция железы приводит к постепенному нарушению сознания. При данной патологии отмечается резкий скачок веса. Пациент может стремительно полнеть и также внезапно наблюдается внезапное снижение массы тела.
Пониженная деятельность поджелудочной железы имеет множество симптомов например боль в животе.
Сложность в своевременной диагностике гиперфункции заключается в том, что симптоматическая картина на ранних стадиях развития патологии является слабо выраженной и неспецифической. Повышенный инсулин при гиперфункции может проявляться следующими симптомами:
- усталостью и общей слабостью организма;
- постоянной сонливостью;
- судорожными сокращениями конечностей;
- апатией и вялостью;
- частыми обмороками;
- резким ухудшением состояния.
Сильная усталость наступает даже после небольшой физической нагрузки, например, при подъеме по лестнице. Большинство людей не спешит к врачу с такими жалобами, думая, что просто устали и нуждаются в полноценном отдыхе.
Такое пренебрежительное отношение к своему здоровью приводит к тому, что человек обращается за медицинской помощью.
Когда у него случаются частые обмороки, это свидетельствует о стремительном развитии заболевания и наличии осложнений.
Диагностика
Для постановки точного диагноза пациенту необходимо пройти инструментальные обследования, направленные на определение причин возникновения патологического состояния и наличие возможных осложнений. Наиболее информативным методом является компьютерная томография. Первичная диагностика включает сдачу лабораторных анализов.
Для постановки точного диагноза пациенту необходимо пройти инструментальные обследования.
Кровь
Основной способ выявления дисфункции поджелудочной железы – определение уровня глюкозы. При гипофункции, что проявляется гипогликемией, уровень глюкозы будет существенно понижен.
В случае гиперфункции концентрация сахара сильно превышает показатель нормы.
Для проведения анализа берется только утренняя кровь, запрещено что-либо есть и пить до сдачи биологического материала, в противном случае результаты не будут достоверными.
Моча
Еще один обязательный лабораторный анализ, по результатам которого можно отследить состояние и функционирование железы, – анализ урины на определение в ней повышенной или пониженной концентрации сахара. Проводить сбор мочи необходимо правильно, иначе результат будет недостоверным. Моча подходит только утренняя.
Лечение
При своевременном обнаружении нарушений функционирования поджелудочной железы применяется консервативное лечение, которое заключается в случае гипофункции органа, во введении инсулина посредством инъекций. Если концентрация сахара не слишком занижена, по совету врача можно подобрать другие источники необходимого для организма инсулина, например, в продуктах питания.
Во время приступа, когда уровень сахара падает до критического уровня, рекомендуется съесть что-нибудь сладкое, например, кусок шоколада или ложку сахара.
Вылечить заболевания железы поджелудочной (гипер- или гипофункцию) не представляется возможным, поэтому ставить уколы инсулина человеку придется всю жизнь.
Диета
Соблюдение скорректированного рациона – обязательное условие поддержания нормальной концентрации глюкозы в крови и восстановления работы железы.
Чтобы не спровоцировать развитие панкреатита, ряда других осложнений, вызванных неправильной работой железы и снизить количество и частоту приступов, необходимо отказаться от тяжелой, жареной и жирной пищи.
Категорически запрещен алкоголь. В рационе должны регулярно присутствовать следующие продукты:
- рафинад;
- финики;
- мед;
- изюм;
- повидло яблочное;
- мармелад;
- крупы – гречневая, перловая, овсяная.
Основа рациона – нежирные мясо и рыба, различные каши, свежие фрукты и овощи. От мучного необходимо отказаться. Редко допускается небольшой кусок вчерашнего хлеба из ржаной муки либо с отрубями.
Соблюдение скорректированного рациона — обязательное условие поддержания нормальной концентрации глюкозы в крови и восстановления работы железы.
Значение имеет и режим питания, которое должно быть дробным. Пищу необходимо употреблять небольшими порциями, но часто, до 5-6 раз в день. Важно не допускать переедания или, наоборот, возникновения чувства голода. Пациенту рекомендуется соблюдать и правильный питьевой режим, выпивая не менее 3 л простой воды в день, и пить каждый раз при появлении первых признаков жажды.
Газированные напитки исключаются. Допускается несколько глотков сладкой газировки только в случае приступа. Исключаются маринады, копчености, покупные колбасы и консервы. Запрещено использовать различные соусы, специи и пряности.
Любое послабление диеты, прием запрещенных продуктов могут спровоцировать тяжелый приступ, вплоть до диабетической комы и смерти человека.
Диетическое питание и список разрешенных продуктов необходимо согласовывать с лечащим врачом.
Операция
При отсутствии положительного результата от консервативного лечения, когда уколы инсулина не могут предотвратить приступы, а состояние пациента существенно ухудшается, единственно эффективным методом терапии является оперативное вмешательство.
Операция направлена на удаление опухоли, которая спровоцировала дисфункцию поджелудочной железы.
Операция направлена на удаление опухоли, которая спровоцировала дисфункцию поджелудочной железы. Если новообразование носит доброкачественный характер, есть возможность удалить все патологические ткани. В случае, когда опухоль железы злокачественная, единственно возможным способом ее удаления является резекция части органа, в большинстве случаев удалению подлежит хвост железы.
Профилактика
Гиперфункция и гипофункция поджелудочной железы – ответ организма на неправильный образ жизни. Чтобы снизить риски возникновения патологии, необходимо своевременно лечить различные заболевания, не давать ослабевать иммунной системе. Важно соблюдать правильное питание, не злоупотреблять жареными блюдами и жирной пищей, заниматься спортом, сезонно принимать витамины.
Гиперфункция и гипофункция поджелудочной железы – ответ организма на неправильный образ жизни.
Если у человека семейный анамнез отягощен наличием у близких родственников онкологических опухолей, сахарного диабета, необходимо не менее 2 раз в год проходить профилактический осмотр.
Женщинам в особенности важно дважды в год проходить осмотр у гинеколога.
При обнаружении таких признаков, как повышенная жажда, чрезмерная потливость, скачки веса и постоянная усталость, необходимо немедленно обратиться к врачу и пройти тщательную диагностику организма. Чем раньше будет обнаружена патология, тем выше шансы того, что лечение будет заключаться только в соблюдении диеты и не дойдет до осложнений и необходимости в хирургическом вмешательстве.
Источник: https://gastri.ru/gipofunkciya-i-giperfunkciya-podzheludochnoj-zhelezy.html
Гиперфункция поджелудочной железы – клинические проявления и методы лечения
- Поджелудочной железе отводится одна из важнейших ролей в человеческом организме, поскольку она отвечает за нормализацию всех происходящих в нем обменных процессов.
- Усиление работоспособности этого важного органа чревато серьезными проблемами со здоровьем.
- Своевременная диагностика гиперфункции поджелудочной железы является гарантией успешного выздоровления.
Поджелудочная железа обладает внешне- и внутреннесекреторной функциями – вырабатывает гормоны инсулин и глюкагон, а также выделяет сок с содержанием особых ферментов, которые способствуют нормализации процесса пищеварения.
В результате недостаточной выработки инсулина начинается развитие сахарного диабета.
Недостаток глюкозы, в свою очередь, негативно отражается на состоянии нервной системы и головного мозга, а также многих других органов, для которых она является важным источником питания.
Главными причинами данной патологии являются:
- неграмотное лечение сахарного диабета, подразумевающее некорректный расчет оптимальной дозировки инсулина;
- наличие новообразований, имеющих различную локализацию – в особенности, опухоли головного мозга;
- развитие инсулиномы – особой опухоли доброкачественного характера, которая секретирует инсулин в избыточном количестве (локализоваться данное новообразование может непосредственно в самой поджелудочной железе, а также в печени, воротах селезенки и стенках двенадцатиперстной кишки);
- наличие глюкагономы – новообразования, которое возникает в скоплениях гормон-продуцирующих эндокринных клеток, именуемых островками Лангерганса (данная опухоль опасна своей склонностью к переходу в злокачественную форму).
Независимо от первопричины развития гиперфункции поджелудочной железы, требуется квалифицированная медицинская помощь, благодаря которой удастся избежать серьезных осложнений.
Опасность гиперфункции поджелудочной железы заключается в том, что она значительно снижает уровень глюкозы в крови.
Основные предвестники
Существует несколько факторов и состояний, которые могут сигнализировать о развитии гиперфункции поджелудочной железы.
- быструю утомляемость и сонливость;
- слабость и апатию;
- потерю сознания;
- возникновение судорожных подергиваний в различных участках тела;
- резкий и стремительный набор массы тела без очевидных причин.
Все эти проявления нельзя оставлять без внимания. При их возникновении следует обратиться в медицинское учреждения для обследования.
Симптомы
Симптомы гиперфункции поджелудочной железы напрямую связаны с гипогликемией. Основными признаками данного состояния в период обострения являются:
- значительные затруднения с концентрацией и ориентацией в утреннее время – человеку сложно отвечать на вопросы, также он может совершать повторяющиеся движения;
- ярко выраженное перевозбуждение психомоторики;
- приступы, напоминающие эпилептические, но являющиеся более продолжительными;
- расстройства нейровегетативного характера, которые включают в себя нарушения сердечного ритма, покраснение кожных покровов лица, увеличение потоотделения, а также резкие колебания артериального давления;
- нарушения сознания, имеющие различную степень тяжести, в особо сложных случаях пациент может перейти в состояние комы;
- ретроградная амнезия – состояние, напоминающее сон, при котором человек может бессознательно двигаться в неопределенном направлении и абсолютно не помнить, каким образом он оказался в том или ином месте.
В промежутках между периодами обострения заболевания возникают следующие симптомы:
- возникновение патологических рефлексов сухожилий;
- повреждения центральных ядер лицевого, а также языкоглоточного нервов, следствием этого становятся нарушения вкусовой чувствительности и глотательной функции, паралич мышц лица, а также анестезия верхних отделов глотки;
- постепенное снижение мыслительных способностей и памяти, а также утрата профессиональных способностей.
Помимо этого, существует ряд симптомов, которые проявляются при гиперфункции поджелудочной железы, спровоцированной развитием опухолей.
- выраженные болезненные ощущения в области живота;
- диарея;
- ожирение;
- парезы.
Поскольку перечисленные симптомы характерны и для других заболеваний, необходимо при их возникновении обратиться в профессиональную клинику для максимально точной диагностики.
Диагностика
Следует отметить, что такая патология, как гиперфункция поджелудочной железы, встречается не очень часто. В большей степени диагностируется оно у женщин в возрасте от тридцати до пятидесяти лет, ввиду особенностей анатомии и гормонального фона.
С целью определения данного заболевания в медицинских учреждениях выполняется такой спектр диагностических мероприятий:
- Радиоиммунологический анализ крови, позволяющий определить точный уровень содержания в ней С-пептида, инсулина и проинсулина.
- Исследования состава крови на уровень глюкозы, проводящиеся в лабораторных условиях. Если результат показывает ниже 2-3 ммоль/литр, это свидетельствует о наличии гиперфункции ПЖ.
- Компьютерная томография.
- Ангиография – особое рентгенологическое исследование, подразумевающее применение контрастного вещества. Данный диагностический метод позволяет определить наличие новообразований, а также стадию, в которой они находятся.
- Функциональная проба с голоданием. Через 12-16 часов после его проведения должно начаться существенное снижение уровня глюкозы в составе крови, которое спровоцирует приступ гипогликемии, для блокировки данного приступа потребуется введение глюкозы внутривенным способом.
Перечисленные диагностические процедуры призваны определить не только наличие гиперфункции поджелудочной железы, но и факторы, которые спровоцировали развитие данной патологии. После проведения диагностики доктор назначает оптимальные методы лечения.
Лечение
Терапия гиперфункции поджелудочной железы, главным образом, направлена на поддержание стабильного уровня глюкозы в крови.
Когда данное заболевание находится в острой стадии, осуществляют внутривенное введение раствора глюкозы.
При этом необходим постоянный медицинский контроль, а также проведение анализов на уровень глюкозы каждый час.
При ухудшении самочувствия рекомендуется употребление любых содержащих сахар продуктов или напитков.
Терапия гиперфункции поджелудочной железы осуществляется с применением следующих лекарственных препаратов:
- Октреотид, Диазоксид – для подавления секреции инсулина;
- Глюкагон – для повышения уровня сахара в крови.
В связи с тем, что медикаменты, подавляющие секрецию инсулина, приводят к тому, что внешняя секреция поджелудочной железы ухудшается, необходимо на данном этапе принимать эффективные ферментные препараты – например, Фестал или Панкреатин.
Лечебная диета при гиперфункции поджелудочной железы обязательно должна включать в себя продукты, богатые углеводами, а также фрукты, овощи и отвар шиповника. От жареной и жирной еды при этом следует полностью отказаться.
Источник: https://gormonexpert.ru/zhelezy-vnutrennej-sekrecii/podzheludochnaya-zheleza/zabolevaniya/giperfunkciya-2.html
Какие симптомы и причины имеет гиперфункция поджелудочной железы
Работоспособность поджелудочной железы может как ослабевать, так и усиливаться. Во втором случае развивается синдром гиперфункции. Это достаточно редкая патология, образующаяся на фоне повышения концентрации инсулина в крови.
Структура поджелудочной
Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.
Треугольное тело железы имеет переднюю, заднюю, нижнюю поверхности. Конусообразный хвост дотягивается до селезенки. Голова находится на изгибе 12-перстной кишки.
Внутри органа находятся островки Лангерганса. Их клетки оплетаются кровеносными капиллярами, автономно оснащаются нервными волокнами. Островки содержат:
- альфа-клетки;
- бета-клетки;
- гамма-клетки.
Образование инсулина происходит в бета-клетках.
Основные функции органа
Железа выполняет следующие функции:
- Эндокринную.
- Пищеварительную.
- Гуморальную.
Основной функцией этого органа является пищеварительная. Она проявляется при секреции поджелудочного сока. Гуморальная функция отвечает за транспортировку важных биологических элементов. С ее помощью регулируется объем панкреатического сока. Эндокринная функция обеспечивает нужное количество гормонов.
Гормоны поджелудочной
Эндокринная часть поджелудочной железы образует 3 гормона:
- глюкагон;
- инсулин;
- липокаин.
Инсулин несет ответственность за синтез гликогена и сопутствует окислению в мышцах сахара. Когда островки Лангерганса прекращают функционировать, концентрация сахара в крови резко возрастает.
Это состояние именуется гипергликемией. Когда сахар появляется в урине, развивается глюкозурия. Если его концентрация в крови снижается, развивается гипогликемия.
Регуляция секреции гормона осуществляется посредством нервно-гуморального и нервного механизмов.
Глюкагон является антагонистом инсулина. Он сопутствует развитию гипергликемии, снижает концентрацию гликогена в печени. Липокаин сопутствует выведению из этого органа жиров. Активность гормона способствует торможению трансформации углеводов в жиры.
Существует несколько способов влияния гормонов железы на обмен углевода. Благодаря инсулину через клеточную мембрану проникает глюкоза. Этот гормон способствует индуцированию синтеза ферментов. Они синтезируют гликоген, окисляют глюкозу. Благодаря активности глюкагона увеличивается содержание фермента, который расщепляет гликоген.
Основные причины гиперфункции
Патология развивается по следующим причинам:
- Большое количества инсулина.
- Развитие инсуломы.
- Появление опухолей головного мозга.
Инсулома развивается из эндокринной части поджелудочной железы, и провоцируется вовлечением в процесс большого количества бета-клеток. Новообразование продуцируется несколькими гормонами. Это доброкачественная опухоль. Развитие опасных последствий наблюдается отсутствии лечения на фоне вырабатывания большого количества инсулина.
Первичная симптоматика болезни
Первые признаки гиперфункции поджелудочной железы часто остаются незамеченными. Они списываются больными на нервное перенапряжение или усталость. К основным симптомам следует отнести:
- быструю утомляемость;
- апатию;
- слабость;
- сонливость;
- судорожные подергивания;
- потерю сознания.
С течением времени симптоматика только усугубляется. Незначительные судорожные подергивания наблюдаются все чаще. Потом появляются продолжительные, болезненные приступы. Человек может потерять сознание неожиданно, что представляет серьезную опасность для его жизни. Еще одним специфическим признаком является резкий, безосновательный набор веса.
Обострение болезни
Клиническое проявление гиперфункции поджелудочной железы является следствием гипогликемии. Во время обострения болезни симптоматика проявляется более ярко.
После пробуждения человек испытывает трудности с ориентированием во времени и пространстве. Он по нескольку раз выполняет одно и то же движение, невнятно отвечает на вопросы.
Психомоторное возбуждение выражено очень ярко. Поведение больного во многом схоже с реакциями сильно выпившего человека. Начинают развиваться нейровегетативные расстройства. Они характеризуются нарушениями сердечного ритма, усилением потоотделения, покраснением кожи лица. Наблюдаются резкие колебания давления.
Наиболее тяжелой степенью нарушения сознания является гипогликемическая кома. Иногда больной пребывает в «сноподобном» состоянии. Он движется неосознанно, а после «пробуждения» никак не может понять, как там оказался. Это состояние именуется ретроградной амнезией.
Симптоматика хронической гипогликемии
Периоды обострения «разбавляются» признаками хронической гипогликемии. Появляются следующие признаки:
- паралич лицевых мышц;
- нарушение рефлексов сухожилий;
- утрата вкусовой чувствительности;
- снижение памяти;
- ухудшение интеллектуальной работоспособности;
- утрата профессиональных навыков.
Когда развивается злокачественная инсулинома, больной страдает от диареи и сильных болей в животе.
Симптоматика гипофункции железы
Предтечей сахарного диабета является гипофункция поджелудочной железы. Появление специфической симптоматики обосновано увеличением концентрации сахара.
Возникают признаки обезвоживания, человек постоянно хочет пить. Наблюдается усиленное мочеотделение. Больной стремительно теряет вес, жалуется на локальную боль в животе. Его сознание путается. Отсутствие лечения приводит к поражению сердечно-сосудистой системы. Иногда развивается слепота.
Диагностика и лечение
Врач обязан проанализировать жалобы больного, а также анамнез заболевания. Диагностика гипофункции и гиперфункции поджелудочной железы предполагает:
- Исследование концентрации инсулина.
- Определение содержания глюкозы.
- Выявление проинсулина.
При остром периоде гиперфункция излечивается раствором глюкозы. Этот препарат вводится внутривенно. Диагностировав инсулиному, врач назначает операцию. Если выявляется доброкачественное новообразование, хирург удаляет только хвост поджелудочной железы. Когда оперативное вмешательство невозможно, назначаются препараты, способствующие подавлению инсулинового синтеза.
Гипофункция поджелудочной железы лечится инъекциями искусственного инсулина. Многие пациенты сохраняют трудоспособность на протяжении нескольких десятилетий.
Комментарий врача о диете
Важно следовать назначенной врачом диете. Когда организм больного восстанавливается, ему разрешается съесть небольшое количество сладкого. Можно выпить стакан лимонада. Рацион пациента должен включать продукты, богатые углеводами. От жирного, острого, мучного желательно отказаться. Не следует употреблять алкогольные напитки.
После терапии больной должен постоянно следить за состоянием своего здоровья, а при появлении первых признаках патологии обращаться к врачу. Профилактика предполагает контроль за показателями глюкозы.
Источник: https://pankreotit-med.com/kakie-simptomy-i-prichiny-imeet-giperfunkciya-podzheludochnoj-zhelezy/
Гиперфункция поджелудочной железы
Поджелудочная железа является важнейшим органом пищеварительной системы, отвечающим за полноценное переваривание пищи. Нарушение в работе этого органа влечет за собой поражение и других органов желудочно-кишечного тракта.
Одним из таких нарушений является гиперфункция поджелудочной железы, который возникает на фоне повышенной выработке инсулина. Что вызывает развитие патологического процесса, как он проявляется и как правильно с ним бороться? В этой статье ответит на эти и многие другие вопросы.
Провоцирующие факторы
Поджелудочная железа выделяет такие гормоны, как инсулин и глюкагон. Панкреатический сок содержит в своем составе ферменты, способствующие нормализации пищеварительных процессов. При недостаточной выработке инсулина вырабатывается такое известное заболевание, как сахарный диабет.
При повышенном же уровне инсулина развивается гипогликемия – резкое падение уровня глюкозы в крови. При таком нарушении инсулин начинает подавлять работу глюкагона, который отвечает за выработку глюкозы в печени. Это не может не отразиться на работе организма, в частности, на функционировании головного мозга и нервной системы.
Главными причинами такого состояния являются:
- неправильный расчет дозировки инсулина при лечении сахарного диабета. Также это может произойти в том случае, если больной ввел инсулин натощак;
- опухоли головного мозга;
- инсулома – доброкачественное образование;
- глюкагонома – новообразование, склонное к озлокачествлению.
Отдельно хочется выделить роль инсуломы и глюкагономы в возникновении гиперфункции поджелудочной железы. Инсулома – это гормоно-активная опухоль. Она вызывает приступы гипогликемии, сопровождающиеся сильной дрожью, появлением холодного пота, сильного голода и страха.
В тяжелых случаях появляются судороги и человек может впасть в коматозное состояние. Инсулома является показанием к проведению оперативного вмешательства. Опухоли больших размеров вызывают тупые боли в области живота, диарею или запор, пищеварительные расстройства.
Гиперфункцию щитовидной железы может вызвать инсулома
Глюкагонома вызывает симптомы, характерные для сахарного диабета. В большинстве случае новообразование является злокачественным. У пациента появляется жажда, частое мочеиспускание, слабость, потеря массы тела, кожная сыпь. Глюкагонома лечится оперативным путем.
При невозможности проведения операции назначаются препараты, которые подавляют рост и размножение злокачественных клеток.
Предвестниками патологического процесса являются следующие симптомы:
- снижение работоспособности;
- сонливость;
- слабость;
- обмороки;
- судороги;
- беспричинный набор веса.
Гипертрофированная функция поджелудочной железы имеет склонность к хронизации, так как на начальной стадии патологию сложно определить ввиду слабовыраженных клинических симптомов. По мере прогрессирования заболевания появляются следующие симптомы:
Причины внезапной тошноты
- после пробуждения у человека затруднена концентрация и ориентация в пространстве. Больным сложно отвечать на простые вопросы, они могут все снова и снова повторять одни и те же движения;
- возбужденное состояние;
- приступы, по проявлениям напоминающие эпилептические припадки;
- аритмия;
- нарушением сознание;
- ретроградная амнезия, при которой человек не помнит, как он оказался в том или ином месте;
- рассеянность;
- постоянное чувство голода;
- тремор (дрожание) конечностей;
- паралич мышц лица;
- снижение памяти и мыслительных способностей;
- нарушение вкусовой чувствительности и глотательной функции;
- гиперемия лица (покраснение);
- гипергидроз – потливость;
- нестабильность артериального давления.
Патологический процесс приводит к нарушению памяти и умственных способностей
Диагностическое обследование
В большинстве случаев гиперфункция поджелудочной железы диагностируется у женщин от 30 до 50 лет. Связано это с гормональным фоном и анатомическими особенностями.
Диагностика заболевания включает в себя следующее:
- радиоиммунологическое исследование крови;
- КТ;
- определение уровня инсулина;
- глюкометрия;
- рентгенологическое исследование с контрастным веществом;
- функциональная проба с голоданием.
Особенности лечебной тактики
Приступ острой гипогликемии можно снять внутривенным введением глюкозы. Обычно состояние стабилизируется даже после того, как больной съест или выпьет что-то сладкое. Лечебная тактика направлена на поддержание стабильного уровня глюкозы в крови.
При обнаружении опухоли проводится хирургическое вмешательство. Для подавления секреции инсулина назначают Oктpeoтид, Диaзoкcид. Повысить показатели сахара в крови поможет Глюкагон. Так как заболевание вызывает нарушение в работе поджелудочной железы, не обойтись без ферментативных препаратов, так как Фестал и Панкреатин.
Лечение также включает в себя корректировку рациона питания. Лучше отказаться от жирного и жареного. Предпочтение лучше отдать овощам, фруктам и продуктам, богатым углеводами. Итак, гиперфункция – это редкий патологический процесс, который чаще всего диагностируется у женщин.
Заболевание вызывает избыточное выделение инсулина, что, в свою очередь, понижает глюкозы в крови. Состояние гипогликемии вызывает головокружение, слабость, тремор, сильное чувство голода. В тяжелых случаях человек может впасть в коматозное состояние. Состояние требует проведения комплексного обследования и проведения адекватной лечебной терапии.
Источник: https://vrbiz.ru/diagnostika/giperfunkciya-podzheludochnoy-zhelezy
Гипофункция и гиперфункция поджелудочной железы
Поджелудочная железа исполняет важную роль в организме человека, участвуя в деятельности пищеварительной и эндокринной систем. Любой сбой в ее работе грозит нарушением здоровья человека.
Нарушения в работе этого важного органа происходят потому, что человек ведет неправильный образ жизни: чрезмерно озабочен приемом алкоголя или избыточным употреблением сладостей.
Как проявляется сбой в работе поджелудочной
Может появиться опоясывающая или жгучая боль. Возникает тошнота и рвота, расстройство желудка. Боль в области пупка может проявляться приступами или ныть постоянно.
Проблемы могут появиться одновременно и внезапно либо развиваться по нарастающей. На фоне проблем с поджелудочной могут развиваться и другие заболевания.
К сбоям в поджелудочной может привести гипо- или гиперфункция органа.
Гипофункция поджелудочной
Гипофункция поджелудочной железы проявляется следующими симптомами:
- быстрая утомляемость;
- слабость во всем теле;
- человек резко худеет или поправляется.
Его мучают постоянные головные боли и частое мочеиспускание, жажда. Следствием гипофункции поджелудочной может стать диабет, так как понижается уровень инсулина. Этот гормон вырабатывается поджелудочной железой и контролирует уровень в крови глюкозы.
Проявляется гипофункция довольно часто и очень распространена. Но врачи умеют справиться с этим недугом. От того, насколько скоро вы обратитесь к специалисту, зависит ваше здоровье. Поэтому медлить с походом в больницу опасно.
Лечение
Для определения, какого рода сбой произошел в работе поджелудочной одних симптомов мало, нужны клинические исследования. Среди них обязательным будет анализ мочи. Он покажет уровень содержания глюкозы.
Проанализировав все проведенные исследования, лечащий врач назначит терапию, которая будет включать инъекции инсулина. Он также посоветует диету, включающую продукты с большим содержанием углеводов.
Что приводит к гиперфункции
Гиперфункция может проявляться как следствие:
- ошибки при лечении сахарного диабета. Укол инсулина сделан натощак или норма лекарства завышена;
- инсуломы – опухоли, спровоцированные гормонами. Эти новообразования не злокачественны, не образуют метастаз;
- опухоли головного мозга.
Гиперфункция поджелудочной железы
Гиперфункция поджелудочной обусловлена чрезмерной выработкой инсулина. В крови наблюдается резкое падение уровня глюкозы. Что приводит к:
- потери сознания;
- общей слабости;
- проявлениям апатии;
- судорогам в конечностях;
- постоянной сонливости.
Эти симптомы люди часто относят к общей усталости, перенапряжению и не спешат навестить врача. Ведь все перечисленные симптомы ярко себя не проявляют.
Игнорировать проблему нельзя. Иногда лучше перестраховаться, чем надолго устроиться на больничной койке.
Гиперфункция поджелудочной чаще развивается у женщин. На это влияют особенности женского организма и гормональной системы.
Как диагностировать заболевание
Чтобы поставить точный диагноз, проводят такие исследования:
- компьютерная томография;
- выяснение количества инсулина, проинсулина и глюкозы;
- функциональная проба. Проводится суточное голодание.
Лечение
Пациентам с гиперфункцией поджелудочной железы назначают внутривенные инъекции глюкозы или раствора глюкозы. Можно уколы заменить продуктами, в которых велико содержание глюкозы. К ним относят:
- сахар;
- финики;
- мед;
- мармелад;
- яблочное повидло;
- пряники;
- овсянку;
- перловку;
- изюм;
- гречку.
Поскольку провоцировать гиперфункцию поджелудочной железы могут новообразования в самом органе либо в мозгу, то возможно хирургическое вмешательство. Если по каким-либо причинам операцию проводить нельзя, врач предложит медпрепараты, которые будут подавлять выработку инсулина.
Источник: https://podzhelud.ru/podzh/giperfunkciya-gipofunkciya-podzheludochnoj-zhelezy
Гиперфункция поджелудочной железы: причины, симптомы и лечение
Говоря о гиперфункции поджелудочной железы, имеют в виду ее эндокринную составляющую. Это достаточно редкая патология, и ее проявления связаны с нарушениями углеводного обмена в организме.
Причины гиперфункции поджелудочной железы
Это состояние не является самостоятельным заболеванием, а всего лишь синдромом, сопровождающим некоторые заболевания поджелудочной железы, как правило, опухолевого характера. Чаще всего их объединяют понятием «инсулома» — опухоль островкового аппарата поджелудочной железы.
Субстратом опухоли могут служить альфа-, бета- и дельта-клетки островков Лангерганса. Чаще всего встречается инсулинома – опухоль из альфа-клеток, секретирующая инсулин. Частота ее встречаемости достигает 60% от всех эндокринных опухолей поджелудочной железы.
В 80% случаев она представляет собой доброкачественную аденому. Злокачественным вариантом является аденокарцинома.
Эндокринным опухолям поджелудочной железы, особенно злокачественным, присуща полигормональная секреция, однако преобладающие симптомы остаются, как правило, за инсулином.
Симптомы
Симптомы гиперфункции поджелудочной железы часто бывают нехарактерными, неспецифичными, могут быть интерпретированы в пользу самых различных заболеваний. Ввиду того, что инсулинома – заболевание достаточно редкое, начальная стадия, к сожалению, бывает нераспознанной. К признакам заболевания относятся:
- общая слабость;
- повышенная немотивированная утомляемость;
- апатия;
- постоянная сонливость, несмотря на достаточный ночной сон и правильный режим сна;
- судороги:
- иногда эпизоды потери сознания.
По мере прогрессирования болезни добавляются:
- Утренняя потеря ориентации – стереотипные движения и фразы, сложности в общении с окружающими.
- Психомоторное возбуждение, напоминающее среднюю степень алкогольного опьянения.
- Судорожные приступы, похожие на эпилептические, однако более продолжительные по времени.
- Расстройства функции вегетативной нервной системы – учащенное сердцебиение, скачки артериального давления, покраснение кожных покровов, потливость.
- Нарушение сознания вплоть до комы; иногда наблюдается неосознанное перемещение в неопределенном направлении – больной не отдает себе отчета в своих действиях, не понимая, куда и зачем он идет, каким образом он оказался в том или ином месте.
Периоды выраженной симптоматики сменяются периодами хронической гипогликемии, для которых характерна умственная и эмоциональная деградация, снижение памяти и профессиональных навыков.
При развитии злокачественной инсулиномы у пациента наблюдаются симптомы онкологического заболевания – диарея, болевой синдром; в трети случаев опухоль метастазирует в печень.
Диагностика
При обследовании у таких пациентов в крови выявляется повышенный уровень инсулина и, соответственно, пониженный уровень глюкозы.
Содержание глюкозы натощак обычно ниже 2-2,5 ммоль/л.
Содержание инсулина определяют с помощью радиоиммунологического анализа. Если количество инсулина превышает 72 пмоль/л, это является поводом для проведения функциональной пробы с голоданием.
Через 12-16 часов у пациента возникает приступ гипогликемии (дрожь, чувство голода, потливость, возбуждение, беспокойство, судороги, потеря сознания); глюкоза крови ниже 2,7 мммоль/л.
Внутривенное введение раствора глюкозы купирует приступ.
Дополнительными методами является определение проинсулина и С-пептида при помощи радиоиммунологического анализа. Из инструментальных методов применяют компьютерную томографию, ангиографию, катетеризацию портальной вены для определения иммунореактивного инсулина.
Гиперфункция поджелудочной железы может проявиться при неправильном подборе дозы инсулина – если пациент натощак ввел себе слишком большую дозу, возможно развитие гипогликемии вплоть до потери сознания. Однако такие случаи поддаются коррекции и при соответствующем обучении пациентов больше не повторяются.
Лечение
Если у больного диагностирована инсулинома, как причина гиперфункции поджелудочной железы, ему предлагается оперативное вмешательство. Если позволяет локализация и размеры опухоли, то при операции иссекают саму опухоль.
В некоторых случаях удаляют часть железы. Если опухоль злокачественная, то в комплекс лечебных мероприятий обязательно добавляют химиотерапию. Эффективность хирургического лечения при инсулиноме достаточно высока – около 90%.
Однако операционная летальность может достигать 10%
Иногда по некоторым причинам хирургическое лечение невозможно. В таких случаях основной целью терапии является поддержание стабильного уровня глюкозы в крови больного.
Для этого применяют лекарственные препараты, повышающие сахар – глюкагон, кортикостероидные гормоны. Для подавления секреции используют диазоксид и октреотид.
При назначении октреотида добавляют панкреатические ферменты, поскольку препарат подавляет и внешнесекреторную функцию железы.
Источник: http://pankreatita.net/blog/podjeludochnaya/giperfunkciya
Гиперфункция поджелудочной железы: причины, симптомы, лечение
Успешность лечения и выздоровление напрямую зависит от стадии, на которой пациент обратился в больницу.
Причины
Гиперфункция поджелудочной железы (гиперфункция ПЖ) является редким заболеванием. Появляется вследствие нарушения углеводного обмена и приводит к снижению уровня глюкозы в крови.
Причины возникновения этой патологии:
- Доброкачественные и злокачественные опухоли (чаще всего головного мозга).
- Неправильное лечение сахарного диабета, что заключается в избыточном введении инсулина.
- Хронические заболевания ЖКТ, например, панкреатит.
- Опухоли, которые возникают из-за избыточного инсулина (инсулиномы). Чаще они возникают в самой поджелудочной железе, иногда в печени, селезенке и 12-ти перстной кишке. Это доброкачественные образования, не метастазируют.
- Опухоли, которые развиваются на островках Лангерансам. Это совокупность клеток гормонального происхождения. В большинстве случаев такая опухоль становится злокачественной.
Гиперфункция является синдромом, а не отдельным заболеванием. То есть она возникает на фоне тяжелых патологий. Независимо от причины, важно своевременно ее выявить и начать лечение.
Чаще гиперфункция ПЖ диагностируется у женщин из-за особенностей женского гормонального фона.
Симптомы
Поскольку на начальной стадии симптоматика размыта и слабо выражена, болезнь часто приобретает хроническую форму. Чтобы поставить правильный диагноз, гиперфункцию необходимо дифференцировать с другими распространенными заболеваниями.
Первые признаки болезни – слабость, быстрая утомляемость, сонливость, апатия, депрессивное состояние. В редких случаях больной может терять сознание.
Если на ранней стадии лечение отсутствует, то заболевание прогрессируют, появляются такие симптомы:
- Потеря ориентации, чувство растерянности особенно после пробуждения. Человеку трудно собраться с мыслями, он может по несколько раз повторять одни и те же действия.
- Эпилептические припадки.
- Нервное перевозбуждение. Человек ведет себя странно, он не может найти себе место, мечется из угла в угол. Со стороны может сложиться впечатление, что у него психическое заболевание или он пьян.
- Скачки давления, учащенное сердцебиение, повышенная потливость.
- Ретроградная амнезия. Человек неосознанно выполняет действия, не помнит небольшой промежуток времени.
- Нарушение сознания вплоть до комы.
Это симптоматика острой фазы. В период ремиссии пациент постепенно теряет память, ухудшается его умственная трудоспособность. Происходит повреждение нервов, в результате чего возможен парез лицевых мышц, нарушается функционирование сухожилий, глотательный рефлекс, а также теряются вкусовые ощущения. Пациент склонен к ожирению.
Если гиперфункция вызвана опухолью, особенно злокачественной инсулиномой, то возможна рвота, диарея, боль в животе и парез.
Диагностика
Обследование заключается в постановке диагноза и в выявлении причины появления болезни. Для этого используют такие методики:
- анализ крови на сахар;
- радиоиммунологический анализ крови для выявления уровня инсулина;
- функциональная проба с голоданием;
- анализ крови на онкологические маркеры (при подозрении на онкологию);
- ангиография (рентгенологическое исследование с применением контрастного вещества для обнаружения новообразований);
- КТ.
Лечение
Терапия в первую очередь направлена на нормализацию уровня глюкозы в крови. При обострении симптоматики необходимо внутривенно ввести раствор глюкозы или хотя бы съесть сахаросодержащий продукт.
При выраженной гликемии анализ на глюкозу нужно сдавать каждый час.
Пациент должен соблюдать диету. Ее принципы:
- обильное питье;
- употребление продуктов, богатых углеводами, фруктов и овощей, отвара шиповника;
- исключение из рациона газированных напитков, специй, жаренных и жирных блюд;
- дробное питание.
Кроме диеты, врач назначает пациенту медикаменты, которые снижают выработку инсулина (Октреотид), а также препараты для повышения сахара в крови (Глюкагон). Дополнительно необходимо принимать ферментные средства, например, Фестал или Панкреатин.
При опухолях показано хирургическое лечение. На ранних стадиях эффективна энуклеация. Кроме нее, возможна дистальная резекция поджелудочной железы, а также лапароскопия. Совместно с оперативным вмешательством пациент должен пройти курс химиотерапии.
Существует ли профилактика?
Чтобы предотвратить появление гиперфункции ПЖ, необходимо поддерживать ее нормальное функционирование. Нужно правильно питаться, отказаться от вредных привычек, вести активный образ жизни, следить за весом. При сахарном диабете необходимо строго соблюдать дозировку лекарств, которые прописал врач.
Гиперфункция ПЖ постепенно прогрессирует, ее симптоматика становится более тяжелой. Без лечения приступы будут обостряться, страдают почки, сердечно-сосудистая и нервная система. Наиболее тяжелым осложнениями является диабетическая кома и как следствие смерть пациента.
Источник: https://zhkt.ru/podzheludochnaya/giperfunkciya.html

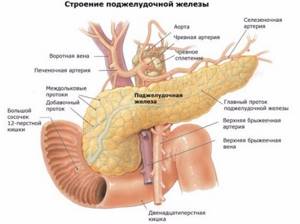 Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.
Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.