Статья рассказывает о поражении глаз, возникающем у пациентов с сахарным диабетом – ретинопатии. Описаны методы диагностики и лечения проблемы. Диабетическая ретинопатия – частое осложнение диабета, характеризующееся поражением глазного дна. Может приводить к полной утрате зрения. Лечится комплексно вместе с терапией диабета.
Причины
Патология развивается на фоне длительно текущего сахарного диабета. Значение в развитии осложнения имеют следующие факторы:
- уровень глюкозы,
- давность заболевания,
- наследственность,
- наличие сопутствующей патологии,
- беременность.
При длительности диабета менее двух лет начальные признаки ретинопатии диагностируются у 15% пациентов. При заболевании, длящемся более 20 лет, изменения на глазном дне имеются у каждого человека.
Механизм развития
Ретинопатия – это поражение сетчатки, расположенной на глазном дне и обеспечивающей зрение человека. Питается сетчатка от мелких сосудов, подходящих к ней на всем протяжении. Патогенез диабетической ретинопатии заключается в изменении состояния сосудов, питающих сетчатку.
При наличии факторов риска происходит поражение этих сосудов, и они прекращают поставлять кровь к сетчатке. Процесс приводит к ее отеку и постепенному разрушению вплоть до полной потери зрения.
Клиническая картина
Классификация ретинопатии строится на патологических процессах, формирующихся в сетчатке, и симптомах, соответствующих этим процессам. Патология глазного дна развивается в три стадии.
Непролиферативная
Начало изменений на глазном дне носит название непролиферативная стадия. В этот период сосуды сетчатки приобретают повышенную проницаемость. В результате образуются мелкие кровоизлияния на глазном дне. В некоторых участках сосудистая стенка подвергается расширению – так формируются микроаневризмы.
В большинстве случаев симптомы в эту стадию отсутствуют. Но если сосуды страдают в центральной части сетчатки, развивается ее отек – макулопатия при диабетической ретинопатии.
На этом участке располагается желтое пятно – место наибольшего скопления клеток, отвечающих за зрение. При их поражении человек уже на ранней стадии начинает предъявлять жалобы на снижение и нечеткость зрения.
Препролиферативная
Следующий этап – это препролиферативная стадия. В этот период происходит прогрессирование ишемических процессов в сетчатке. Артерии и вены становятся утолщенными и извитыми, увеличивается число кровоизлияний.
Выраженной симптоматики в эту стадию также не наблюдается. Человек отмечает повышенную утомляемость глаз, размытость изображения.
Пролиферативная
Последний, и самый выраженный этап – это пролиферативная стадия. Сетчатка из-за поражения сосудов подвергается гипоксии. Для восстановления кислородоснабжения в ней начинают активно образовываться новые сосуды.
Этот процесс и называется пролиферацией. Клинически диабетическая пролиферативная ретинопатия проявляется мельканием мушек перед глазами, образованием темных пятен и полос, нарушающих зрение.
Новообразованные капилляры отличаются повышенной хрупкостью, вследствие чего появляются множественные кровоизлияния на глазном дне. Сгустки крови подвергаются фиброзированию, между сетчаткой и стекловидным телом формируются спайки. Такое состояние опасно отслойкой сетчатки, приводящей к слепоте.
Еще одним осложнением данной стадии является гемофтальм. Это массивное кровоизлияние в глазное яблоко и глазницу. В результате происходит потеря зрения.
Непролиферативная стадия Препролиферативная стадия Пролиферативная стадия
Диагностика
Для более ранней диагностики патологии необходимо регулярно проходить обследование у офтальмолога.
Ретинопатия при сахарном диабете может быть диагностирована при помощи различных исследований:
- Визометрия и периметрия. Определяются поля зрения, выпадения каких-либо участков.
- Биомикроскопия глаза. Выполняется с помощью щелевой лампы. Оценивается состояние передней камеры глаза и стекловидного тела.
- Тонометрия. Исследуется внутриглазное давление.
- Изучение глазного дна. На начальной стадии обнаруживаются микроаневризмы и мелкие кровоизлияния. Для последней стадии характерны извитые сосуды, многочисленные кровоизлияния, образование новых сосудов.
- УЗИ глаз. Проводится, если нет возможности провести офтальмоскопию из-за помутнения хрусталика.
- Ангиография. Оценивается состояние сосудов сетчатки.
Дополнительно проводят оценку прогрессирования сахарного диабета – определение уровня сахара в крови и моче, исследование гликозилированного гемоглобина.
Лечение
Лечение диабетической ретинопатии должно проводится на фоне адекватной терапии сахарного диабета. Улучшения состояния можно добиться только при поддержании оптимального уровня сахара крови.
Методы лечения патологии включают применение лекарственных средств и хирургические вмешательства.
Медикаментозная терапия
Медикаментозное лечение патологии проводится совместно эндокринологами и офтальмологами. Эндокринолог назначает адекватную терапию сахарного диабета. Офтальмолог занимается непосредственно сосудистыми нарушениями.
Таблица. Лечение непролиферативной диабетической ретинопатии медикаментами:
| Группа препаратов | Лечебный эффект | Способ применения |
| Антиоксиданты Мексиприм | Улучшают микроциркуляцию и снабжение тканей кислородом | Внутрь или в виде инъекций |
| Витамины А и группы В | Способствуют сохранению палочек и колбочек в сетчатке | Внутрь или глазные капли |
| Ангиопротекторы Аскорутин | Понижает проницаемость сосудистой стенки | Внутрь |
| Иммуностимуляторы Циклоферон | Улучшают защитные свойства организма | Внутрь или курс инъекций |
| Биогенные стимуляторы — экстракт алоэ | Защищает ткани от повреждения, способствует регенерации | Курс инъекций |
Прием лекарственных препаратов может продолжаться длительно.
Оперативное лечение
Лечение ретинопатии диабетической при прогрессировании сосудистых изменений осуществляется с помощью хирургического вмешательства. Основной метод лечения – это лазеркоагуляция сетчатки.
Различают несколько ее видов:
- барьерная – применяется при макулярном отеке, предполагает прижигание лазером вокруг желтого пятна,
- фокальная – точечно прижигают изменения, обнаруженные при ангиографии,
- панретинальная – используется на препролиферативной стадии, прижигания производятся по всему периметру сетчатки.
При выраженной пролиферативной стадии, сопровождающейся тяжелыми кровотечениями, осуществляют витрэктомию. В ходе этой операции удаляется стекловидное тело, излившаяся кровь и производится прижигание кровоточащих сосудов.
Профилактика
Существующая профилактика не может полностью устранить риск развития ретинопатии. Возможно только отсрочить ее развитие. Для этого необходимо соблюдать специальную диету, использовать сахароснижающие препараты и регулярно проходить осмотр офтальмолога.
Диабетическая ретинопатия со временем развивается у каждого человека, страдающего диабетом. Патология приводит к серьезным осложнениям, вплоть до слепоты. Необходимо проводить своевременное и комплексное лечение.

Вопросы врачу
Здравствуйте. Болею диабетом уже больше десяти лет, стала замечать, что глаза быстро устают. Читала, что диабет дает осложнения на глаза. Что нужно делать в моей ситуации?
Ольга, 48 лет, Псков
Добрый день, Ольга. Вы правы, при длительном течении диабета может развиться ретинопатия – это поражение сосудов сетчатки. Первым признаком патологии становится повышенная утомляемость глаз и нечеткость зрения. Чтобы определить диагноз, нужно обратиться к офтальмологу. Врач проведет необходимые исследования и назначит соответствующее лечение.
Здравствуйте. У меня обнаружили диабетическую ретинопатию. Врачи говорят, что стадия уже запущенная и предлагают оперативное лечение. Очень боюсь операции, расскажите, какие риски могут быть.
Анастасия, 46 лет, Владимир
Здравствуйте, Анастасия. При поражении сосудов глаз операция иногда бывает единственным способом лечения. В большинстве случаев она проводится с помощью лазера. Это практически безболезненно и малотравматично. Операция не занимает много времени. Бояться ее не стоит, это действительно хороший способ лечения.
Источник: http://DiabetSahar.ru/simptomy/diabeticheskaya-retinopatiya-prichiny-sut-patologii-lechenie.html
Диабетическая ретинопатия: причины, симптомы и лечение :
Диабетическая ретинопатия – это одно из самых тяжелых осложнений сахарного диабета. Оно проявляется в поражении сосудов сетчатой оболочки глазного яблока. К сожалению, оно наблюдается у 90 % пациентов, страдающих этим заболеванием. Осложнение протекает прогрессивно, поэтому важно своевременно заметить патологию и начать лечение.
Почему именно оно возникает? Какие симптомы указывают на его наличие? Как проводится лечение? Сейчас об этом и многом другом, касающемся данной темы, речь и пойдет.
Характеристика заболевания
Первым делом необходимо отметить, что диабетическая ретинопатия – это высокоспецифическое позднее осложнение диабета любого типа. К сожалению, данный недуг становится причиной инвалидности по зрению у пациентов в 80-90 % случаев. У людей, страдающих диабетом, слепота развивается в 25 раз чаще, чем у остальных.
Почему возникает это осложнение? Механизм его развития связан с повреждением кровеносных сосудов сетчатки. Но все же ретинопатия возникает не у всех, а значит, имеются предрасполагающие факторы. К ним относятся:
- Долгое течение сахарного диабета.
- Артериальная гипертензия.
- Почечная недостаточность хронического характера.
- Метаболический синдром.
- Гипергликемия.
- Дислипидемия.
- Ожирение.
Также спровоцировать развитие этого осложнения может беременность, курение, наследственная предрасположенность, а также пубертатный возраст пациента.
МКБ-10: диабетическая ретинопатия
Разумеется, это осложнение указано в международной классификации. Основное заболевание (сахарный диабет) стоит под обозначением E10-E14. Каждый четвертый знак обозначает специфику заболевания:
- 0 – с комой.
- 1 – с кетоацидозом.
- 2 – с поражением почек.
- 3 – с поражением глаз.
- 4 – с неврологическими осложнениями.
- 5 – с нарушениями периферического кровообращения.
- 6 – с другими уточненными осложнениями.
- 7 – с множественными осложнениями.
- 8 – с неуточненными осложнениями.
- 9 – без осложнений.
Обсуждаемый недуг имеет непосредственное отношение к третьему пункту. К нему относится катаракта (Н28.0 по МКБ) и диабетическая ретинопатия (Н36.0).
В классификации указано, что этот недуг – поражение сетчатки при болезнях, которые расписаны в других рубриках.
Также стоит отметить вниманием схожий с обозначением диабетической ретинопатии код в МКБ – Н36.8. Под ним перечислены иные ретинальные нарушения. В частности, атеросклеротическая и серповидно-клеточная ретинопатии (I70.8 и D57.- соответственно), а также ретинальная дистрофия (Е75.-).
Непролиферативная ретинопатия
Так называется обратимая стадия осложнения. Она, как правило, длится несколько лет, а при осуществлении адекватного лечения и длительном поддержании целевых уровней сахара, холестерина и стабильного давления и вовсе наступает выздоровление.
Что именно происходит при непролиферативной диабетической ретинопатии? В сетчатой оболочке глаза начинают происходить патологические изменения. К ним относятся:
- Микроскопические аневризмы.
- Кровоизлияния. Их можно заметить – на белках появляются округлые пятна и небольшие точки или же «штрихи» темно-красного цвета. Локализованы в центральной зоне глазного дна. Чуть реже – в глубоких слоях, по ходу вен.
- Экссудативные очаги. Имеют белый или желтый цвет. Границы могут быть как четкими, так и расплывчатыми.
- Отек сетчатки. Локализуется по ходу крупных сосудов или в центральной области.
На стадии непролиферативной диабетической ретинопатии отсутствуют ярко выраженные глазные симптомы – боль, снижение остроты зрения, проблемы с концентрацией.
Но с течением времени заболевание развивается, и изменения, происходящие с глазным дном, становятся более ярко выраженными. Из-за того, что замедляется кровоток, а сосудистые стенки ослабевают, изменяется калибр вен. Если человек игнорирует проявления, то осложнение переходит в следующую стадию.
Препролиферативный тип осложнения
Эта форма недуга намного более опасна. Препролиферативная диабетическая ретинопатия чревата такими осложнениями:
- Венозные аномалии. Нередко наблюдается извитость, удвоение и даже колебания калибра сосудов.
- Липидные отложения в больших количествах.
- Ватные экссудаты, представляющие собой инфаркты в слое нервных волокон.
- Интраретинальные микрососудистые аномалии.
- Крупные ретинальные геморрагии в больших количествах.
Следует отметить, что недуг протекает в три фазы. Сначала идет васкулярная, потом экссудативная, а затем геморрагическая, проявляющаяся самыми тяжелыми симптомами.
Пролиферативный тип осложнения
Считается, что это самое опасное осложнение недуга из всевозможных. Иначе говоря, пролиферативная диабетическая ретинопатия – это заключительная стадия патологии.
Ее главное проявление – активный рост новых сосудов. Многие по незнанию могут удивиться – разве это плохо? Ведь если появляются новые сосуды, то и кровоснабжение восстанавливается.
Возможно, так бы и было, вот только новые сосуды образуются слишком стремительно.
Они проникают в самые разные области глаз – даже в переднюю камеру, где становятся препятствием для оттока жидкости и способствуют развитию глаукомы.
Также происходят следующие процессы:
- Неоваскуляризация диска зрительного нерва.
- Излияние крови в стекловидное тело.
- Образование фиброзной ткани.
- Отслаивание сетчатки, происходящее из-за витреоретинальных тракций.
Все это, естественно, приводит к плохим последствиям. Самое тяжелое из них – полная или частичная потеря зрения. Как правило, этим и завершается последняя стадия диабетической ретинопатии. Все потому, что свет просто не может добраться до сетчатки из-за плотной толщи крови.
Диагностика
Если человек заподозрил у себя наличие диабетической ретинопатии, ему необходимо записаться на прием к офтальмологу.
В первую очередь врач выяснит, имеются ли у него жалобы на снижение зрения, а также такие заболевания, как нефропатия и гипертония.
Кроме этого, специалист узнает, как долго человек страдает сахарным диабетом, а затем отправит его сдавать кровь, поскольку без определения уровня гликозилированного гемоглобина дальнейшие исследования не проводятся. Ведь именно это является показателем гликемического контроля.
После этого начинается офтальмологическая диагностика, которая включает в себя такие процедуры:
- Визометрия (исследование остроты зрения).
- Определение уровня внутриглазного давления.
- Биомикроскопия глазных отделов. Этот метод позволяет исследовать как глазное дно, так и стекловидное тело.
- Гониоскопия (визуальное исследование передней камеры глаза).
Затем, если ВГД позволяет, пациенту расширяют зрачки и проводят следующие мероприятия:
- Биомикроскопия стекловидного тела и глазного хрусталика (используется щелевая лампа).
- Офтальмоскопия (как прямая, так и обратная). С помощью этого способа удается оценить состояние сосудов глазного дна, диска зрительного нерва и сетчатки.
- Изучение состояния зрительного органа с помощью трехзеркальной линзы Гольдмана (стереоскопическое исследование).
- Флюоресцентная ангиография. Позволяет оценить состояние оболочки глаза и сосудов сетчатки.
- Создание посредством фундус-камеры снимка глазного дна.
Кроме перечисленного, для подтверждения диагноза «диабетическая ретинопатия» человеку могут назначить УЗИ, электроретинографию, гониоскопию, а также УЗДГ почечных сосудов, ЭКГ, Эхо-КГ и даже суточный мониторинг АД. Все это необходимо для того, чтобы определить факторы риска прогрессирования осложнения.
Принципы терапии
Чтобы не допустить ухудшения зрения, необходимо своевременно начать лечение диабетической ретинопатии. Его целями являются:
- Коррекция метаболических нарушений.
- Нормализация артериального давления.
- Поддержание оптимального уровня гликемии.
- Нормализация липидного обмена.
Поэтому после проведения диагностики диабетической ретинопатии лечение назначает пациенту не офтальмолог, а кардиолог и эндокринолог-диабетолог. Ведь это не болезнь, а осложнение. И поэтому очень важно, чтобы используемые в процессе его устранения методы не ухудшили течение сахарного диабета.
В рамках лечения осуществляется контроль уровня глюкозурии и гликемии. Параллельно пациент проходит инсулинотерапию и принимает антиагреганты, гипотензивные средства и ангиопротекторы.
Могут быть даже назначены интравитреальные инъекции стероидов. Но это лишь в том случае, если у человека диагностировано развитие макулярного отека.
Что делать, если осложнение прогрессирует?
В таком случае вышеперечисленными мерами лечение диабетической ретинопатии не ограничится. Если заболевание прогрессирует, проводят лазерную коагуляцию сетчатки. Это хирургическая операция, направленная на укрепление внутренней оболочки глаза.
Она подавляет процесс неоваскуляризации, предотвращает отслоение сетчатки и уничтожает просветы сосудов, имеющих повышенную проницаемость и ломкость.
Необходимо отметить, что не всегда пациентам показана одна и та же операция. Все зависит от специфики того или иного случая. Также проводят такие операции:
- Барьерная лазеркоагуляция. Ее проводят в том случае, если у пациента диагностирована непролиферативная форма осложнения (начальная) и макулярный отек. Человеку наносят парамакулярные коагуляты в несколько рядов по типу «решетки».
- Панретинальная коагуляция. Эта операция эффективна на препролиферативной стадии. В данном случае коагуляты хирург наносит по всей сетчатке. Согласно статистике, у 37,5 % пациентов наблюдалось улучшение зрения на следующий день после операции.
- Транссклеральная криоретинопексия. Данная операция показана в особо тяжелых случаях – тогда, когда у пациента уже наблюдается помутнение оптических сред. В ходе вмешательства проводится разрушение холодом тех участков сетчатки, которые полностью поражены.
- Витрэктомия. Данную операцию проводят только в том случае, если диабетическая ретинопатия глаз последней стадии осложнена отслоением сетчатки, гемофтальмом или тракцией макулы. Она направлена на удаление крови и стекловидного тела. Также в ходе операции рассекают тяжи и прижигают кровоточащие сосуды.
Но до операций лучше не доводить. Восстановительный период после вмешательств длится долго, да и шансов на сохранение зрение и полноценной жизни пациента становится меньше. Особенно в последнем случае.
Лекарственные препараты
Что именно человеку нужно будет принимать для облегчения симптомов диабетической ретинопатии – решает только его лечащий врач. Самолечение чревато последствиями.
Как правило, при данном заболевании назначают что-то из этих препаратов:
- «Эмоксипин». Уменьшает проницаемость стенок сосудов, агрегацию тромбоцитов и вязкость крови, расширяет коронарные сосуды, сводит к минимуму риск развития кровоизлияний. Если они возникают, то способствует их быстрому устранению. Также защищает сетчатку от отрицательного воздействия яркого света, улучшает микроциркуляцию глаз и рассасывает внутриглазные кровоизлияния.
- «Сулодексид». Очень эффективное средство, особенно на начальной стадии. Его использование в сочетании с лазерной коагуляции в подавляющем большинстве случаев приводит к стойкой ремиссии.
- «Стрикс». Этот препарат обладает выраженными антиоксидантными свойствами. Он не только препятствует микротромбозам, но еще укрепляет стенки сосудов и улучшает зрение.
- «Лакэмокс». Увлажняющее средство, эпителиопротектор конъюнктивы и роговицы. Защищает их эпителий, оказывает смягчающее и смазывающее действие.
- «Идринол». Этот препарат улучшает энергообеспечение тканей и метаболизм. Также нормализует кислородный баланс, замедляет процесс образования зоны некроза, устраняет нарушения кровообращения и улучшает циркуляцию. Быстро устраняет функциональные нарушения глаз и нервной системы.
- «Гинкофар». Эффективное средство, помогающее при нарушении кровообращения, головных болях и ослаблении зрения.
- «Милдронат». Нормализует кислородный баланс, устраняет накопление токсических продуктов обмена в клетках, тонизирует, а также способствует быстрому восстановлению энергетических резервов. Поэтому его и используют при нарушениях кровоснабжения мозга.
- «Вобэнзим». Помогает устранить воспалительные процессы, оказывает положительное влияние на показатели иммунологической реактивности организма. Также он нормализует проницаемость сосудистых стенок и способствует быстрому рассасыванию отеков и гематом.
- «Меморин». Препарат растительного происхождения, который нормализует обмен веществ в клетках, микроциркуляцию и реологические свойства крови.
- «Билобил». Улучшает периферическое и мозговое кровообращение. Существенно повышает устойчивость организма к гипоксии, тормозит развитие отеков, расширяет мелкие артерии и повышает тонус сосудов.
- «Вицеброл». Ингибирует фосфодиэстеразу, увеличивает в гладкой мускулатуре концентрацию цАМФ, а также препятствует развитию изменений вазоконстрикторного характера.
- «Эмоксифарм». Ангиопротектор, действенный корректор микроциркуляции.
- «Нандролон». Анаболический стероид, оказывающий длительное действие.
- «Вазавитал». Препарат, оказывающий комплексное воздействие. Улучшает общее и мозговое кровообращение, укрепляет нервную систему, способствует повышению физической активности, снижает вероятность развития инсульта и инфаркта.
- «Вазобрал». В этом уникальном препарате два активных вещества – одно улучшает мозговое и периферическое кровообращение, а другое активизирует метаболические процессы.
Это лишь некоторые препараты, которые способны помочь справиться с ретинопатией. Есть также множество других действенных средств и аналогов вышеперечисленных медикаментов. Что именно поможет в том или ином случае – скажет врач после проведения диагностики.
Прогноз и профилактика
Напоследок стоит рассказать и об этом. Если лечение будет начато своевременно, то ретинопатия перестанет прогрессировать, и изменения в сетчатке и на глазном дне удастся обратить. Но игнорирование симптомов может привести к таким осложнениям:
- Катаракта.
- Гемофтальм.
- Вторичная глаукома.
- Отслоение сетчатки.
- Потеря остроты зрения.
- Полная слепота.
Чтобы этого избежать, нужно соблюдать врачебные рекомендации и следовать профилактическим указаниям. Важно постоянно поддерживать нормальный уровень сахар в крови, компенсировать углеводный и липидный обмен, контролировать артериальное давление.
Также необходимо правильно питаться и выполнять легкие физические упражнения. Это окажет позитивное влияние на общее состояние здоровья и укрепит иммунитет.
Еще нужно регулярно приходить на осмотры к офтальмологу. Самое главное – не допустить обширных кровоизлияний и необратимых изменений в центральной зоне сетчатки.
Источник: https://www.syl.ru/article/378451/diabeticheskaya-retinopatiya-prichinyi-simptomyi-i-lechenie
Как определить и лечить диабетическую ретинопатию глаз – опасное осложнение диабета
19.07.2018
Диабетическая (метаболическая) ретинопатия – осложнение сахарного диабета. Заболевание сложное, тяжелое, опасное благодаря бессимптомному течению. Высокий уровень глюкозы в крови, нарушение обмена веществ приводят к необратимым изменениям на сетчатке, а впоследствии – к внезапному возникновению слепоты.
Очень важно понимать причины, развитие, симптоматику диабетической ретинопатии, вовремя диагностировать патологию, принять немедленные меры для лечения этого осложнения. Пораженное глазное дно на стадии уже явных зрительных нарушений восстановить невозможно.
Что такое диабетическая ретинопатия
Сахарный диабет имеет неблагоприятное влияние на все органы и системы человека, но наиболее подвержена патологическому влиянию сетчатка глаза. Это связано с особенностями ее строения и физиологии. Диабетическая ретинопатия глаза развивается в сетчатке обоих глаз, но с разной степенью поражения и тяжести процесса.
Сетчатка – это основная структура глаза, которая позволяет нам видеть. Все обменные процессы в сетчатке происходят непрерывно через микрососудистую сеть глаза. Именно эту сосудистую оболочку и поражает сахарный диабет. Микрососуды располагаются на глазном дне, через них происходит питание сетчатки, снабжение кислородом, вывод продуктов распада.
При диабете сосуды уплотняются, утолщаются, теряют эластичность, нарушается их проницаемость, ухудшается обмен через стенки. Это приводит к плохой микроциркуляции сетчатки, что затрудняет ее работоспособность, способствует падению зрительных функций, дистрофическим изменениям в зрительном нерве. Так появляется диабетическая ретинопатия.
Начинают расти новые сосуды (чтобы компенсировать старые), но они очень ломкие и хрупкие, что приводит к аневризмам, кровоизлияниям, отекам.
Нередко новыми сосудами покрывается стекловидное тело, которое в норме должно быть однородным и прозрачным. А если внутри стекловидного тела лопается новый сосудик, происходит кровоизлияние, которое называется гемофтальмом. При этом кровь экранирует, препятствуя прохождению лучей света на сетчатку.
Также новые сосудики за счет своей тонкости, однослойности стенок имеют большую проницаемость, что приводит к пропотеванию плазмы крови в наружные или соседние ткани. При этом образуется отек самих сосудов и тканей, которые они кровоснабжают.
Осложнения заболевания
Осложнения ретинопатии при СД:
- Увеличение внутриглазного давления, острый приступ глаукомы.
- Ретинальный отек, отек желтого пятна – появление тумана перед глазами, размытости изображения.
- Отек, отслойка сетчатки.
- Кровоизлияние в сетчатку или другие структуры глазного яблока.
- Кровоизлияния в стекловидное тело – нарушает его прозрачность, сопровождается пеленой перед глазами.
- Катаракта.
- Частичная или полная потеря зрения.
- Сахарный диабет поражает все сосуды организма, поэтому диабетическая ангиоретинопатия сопровождается общей ангиопатией (поражение всех кровеносных сосудов), а также повышенным риском инсультов, инфарктов и тромбозов.
Приглашаем посмотреть видео, где подробно рассказано о возможных последствиях и осложнениях болезни:
Классификация заболевания
Диабетическая ретинопатия классифицируется по стадиям развития. В зависимости от тяжести или этапа поражения сосудов сетчатки различают три основных фазы заболевания.
Фазы ретинопатии при сахарном диабете:
- Непролиферативная диабетическая ретинопатия 1-й стадии – характеризуется повреждениями микрососудов сетчатки, аневризмами, точечными кровоизлиями, небольшими экссудативными очагами. Симптоматика диабетической ретинопатии отсутствует, диагностировать процесс возможно только с помощью обследования глазного дна.
- Препролиферативная диабетическая ретинопатия 2-й стадии – увеличивается число поврежденных сосудов, а также общая тяжесть процесса. Сосудистая сеть становится более извилистой, с наличием закупорок, петель, двоений или аномалий, объемы кровоизлияний и отеков увеличиваются. Клиническая картина на этом этапе может полностью отсутствовать или же проявлятся периодически, приступообразно, одновременно со скачками уровня сахара в крови.
- Пролиферативная (необратимая) диабетическая ретинопатия 3-й стадии – полное поражение сосудов сетчатки. Вследствие их неспособности обеспечивать нормальный обмен веществ происходит интенсивное прорастание (пролиферация) новыми сосудами тех структур глаза, где в норме сосудов быть не должно. Резко выраженная клиническая картина, интенсивная, прогрессирующая потеря зрения.
Диабетическая ангиоретинопатия только на 3-й стадии начинает себя клинически проявлять. К всеобщему сожалению, на этом этапе уже вылечить ничего невозможно. Процесс можно только остановить или замедлить, сохранив при этом тот уровень зрения, на котором диагностировалась проблема.
Нагляднее о заболевании и его формах смотрите в видео:
Причины развития патологии
Основной и единственной причиной развития диабетической ретинопатии является хроническое повышение уровня сахара в крови. Такое состояние наблюдается при сахарном диабете, когда организмом недостаточно вырабатывается инсулин.
Поражаются все сосуды (ангиопатия), а на этом фоне развивается местная ретинопатия (поражение сосудов сетчатки) при сахарном диабете. Помимо сахарного диабета, существуют другие факторы риска, которые предрасполагают к развитию диабетической ретинопатии.
Отягощающие причины для развития диабетической ретинопатии:
- Нарушение обмена веществ, ожирение.
- Заболевание почек.
- Гипертоническая болезнь.
- Гормональные сбои, перестройки при беременности, половом созревании или эндокринных заболеваниях.
- Генетическая предрасположенность или наличие заболевания у ближайших родственников.
- Вредные привычки.
- Риск заболевания увеличивается с возрастом пациента.
Симптомы
Основное коварство диабетической ретинопатии связано с отсутствием симптоматики до стадии необратимых изменений. Поэтому все диабетики должны обследоваться у врача-офтальмолога не реже двух трех раз в год. Обычный осмотр глазного дна позволит доктору оценить качество и состояние здоровья сосудов глазного дна.
Диабетическая ретинопатия – основные симптомы и признаки у диабетиков:
- Мушки, точки, звездочки перед глазами, снижение четкости, остроты зрения.
- Периодическое резкое затуманивание зрения, появляются плавающие помутнения. В дальнейшем больные связывают этот симптом с моментом повышения уровня сахара.
- Размытие пятна, нарушение прозрачности некоторых областей поля зрения.
- Появление фиксированных черных пятен в поле зрения.
- Гемофтальм, разрыв сосуда с кровоизлиянием в стекловидное тело, проявляется резким снижением зрения, а также красным цветом белковой части глаза.
Диагностика
Очень важный этап в лечении, предупреждении осложнений и благоприятном разрешении диабетической ретинопатии. Так как самостоятельно выявить патологию на ранних стадиях невозможно, диагностический осмотр поможет подтвердить или опровергнуть наличие ретинопатии при диабете, а также поставить точный диагноз.
Методы диагностики диабетической ретинопатии:
- Опрос пациента, сбор анамнеза жизни и заболевания, выявление основных жалоб, сопутствующих патологий.
- Визуальный осмотр.
- Определение остроты зрения.
- Офтальмоскопия – осмотр глазного дна.
- Биомикроскопия глаз.
- Периметрия.
- УЗИ и КТ глазных яблок.
- Измерение внутриглазного давления.
- Дополнительные лабораторные обследования, консультация смежных специалистов, если это необходимо.
Лучше всего, если диагностику и лечение диабетической ретинопатии будут совместно проводить как минимум два специалиста: врач-офтальмолог и эндокринолог.
Смотрите видео о диагностике:
Лечение
Полностью вылечить ретинопатию при диабете невозможно, диагноз ставится пожизненно, так как ретинопатия – осложнение сахарного диабета. Поэтому важна своевременная профилактика и диагностика как сахарного диабета, так и начинающихся проблем со зрением.
Диагноз «сахарный диабет» и «диабетическая ретинопатия» – не приговор. Соблюдая все правила питания, медикаментозное лечение, ведя здоровый образ жизни, можно сохранить зрение, избежать операций и слепоты. Но это требует большого желания, а также самодисциплины, так что все в ваших руках.
Диабетическая ретинопатия имеет четыре направления лечения: снижение уровня сахара, нормализация артериального давления, восстановление обмена веществ, борьба и профилактика осложнений. Для достижения поставленных целей используют консервативный подход – это диета, медикаментозное лечение, народные средства, хирургические методы.
Диетотерапия
Диета и правильное питание – это половина успеха лечения сахарного диабета или его осложнений. Основная цель лечебного питания – обеспечение стабильности, равномерности в поступлении углеводов и их соответствие выполняемой физической нагрузке. При диабетической ретинопатии питание должно быть полностью сбалансированным.
Не советуем использовать чужие диеты и придумывать что-либо самостоятельно. Правильное питание должен назначить вам врач, исходя из вашего возраста, пола, веса, вида физической активности и типа сахарного диабета.
Продукты, которые строго противопоказаны:
- быстрые, легкоусвояемые углеводы (сахар, кондитерские изделия, мед, фрукты, соки);
- алкоголь;
- продукты с высоким содержанием жиров (майонез, масло, сало, сливки);
- копченое;
- жареное;
- соленое;
- острое.
Медикаментозная терапия
При лечении диабетической ретинопатии из-за глубокого анатомического расположения сетчатки капли в глаза практически неэффективны. Чаще используется таблетированная форма препаратов, инъекции, которые вводятся возле глаза или в само глазное яблоко, внутримышечные, внутривенные уколы или капельницы.
Основные лекарственные средства, используемые при лечении диабетической ретинопатии:
- Ангиопротекторы – препараты, улучшающие состояние сосудов сетчатки («Пентоксифиллин», «Доксиум», «Ангинин», «Пармидин»).
- Антикоагулянты – снижают образование тромбов («Этамзилат», «Дицинон», «Фраксипарин», «Гепарин», «Флексал»).
- Ноотропные препараты для улучшения состояния нервных клеток («Церебролизин», «Пирацетам», «Трентал»).
- Противовоспалительные препараты («Ибупрофен», «Дексаметазон», «Преднизолон»).
- Блокатор фактора VEGF – это один из принципиальных препаратов при запущенной стадии диабетической ретинопатии, с пролиферацией неполноценными сосудами. Это препарат способствует устранению образования новых сосудов и исчезновению уже сформировавшихся. Единственным недостатком является его высокая стоимость. Не все пациенты имеют возможность его приобрести, а вводить его необходимо периодически, но постоянно. «Пегаптаниб» или «Макуген» (стоимость 50 000 рублей), «Ранибизумаб» или «Луцентис» (стоимость 47 000 рублей).
- Витамины группы В, С, Е, Р.
- Препараты, улучшающие обмен веществ в сетчатке: «Фосфаден», «Эмоксипин», «Тауфон».
- Если необходимо – антибактериальная терапия.
Смотрите видео о лечении диабетической ретинопатии без операции:
Народные, домашние методы
Предупреждаем, лечение народными средствами диабетической ретинопатии должно быть согласовано с вашим врачом-офтальмологом и не в ущерб основной медикаментозной терапии. Самолечение может только усугубить или осложнить заболевание.
Популярна в народной медицине обычная крапива. Ее употребляют в пищу сырой, с салатами, делают из нее сок или отвары, настаивают со сборами. На втором месте липовый чай, очень эффективно снижает уровень сахара в крови.
В аптеке можно приобрести сосудистые или диабетические сборы, настойки, основанные на травах, без добавления синтетических средств. Полезна настойка календулы, ягоды черники, брусничный сок, листья алоэ, хурма, клюква.
Хирургическое лечение
К хирургическим методам относится лазерная коагуляция сетчатки. Вид операции зависит от зоны сетчатки, которая подвергается коагуляции и типу проводимой операции, а именно бывает:
- фокальная;
- панретинальная;
- по типу решетки.
Какую из видов коагуляции и в какой области ее провести, решает ретинальный хирург, который будет делать операцию.
Суть операции в локальном воздействии лазера на определенные места сетчатки с целью формирования посткоагуляционного рубца и прекращения кровотечения, уменьшения отека. Также лазерная коагуляция используется в профилактике отслойки сетчатки.
Операция используется на последней стадии заболевания, очень редко она бывает единственной, так как количество поврежденных сосудов постоянно растет.
Осложнением этой операции является отрицательный эффект в виде уничтожения зрительных клеток в местах воздействия лазера, они просто выжигаются, формируя слепые пятна на сетчатке. Так что операция не панацея, и разумнее не доводить ситуацию до оперативного вмешательства.
Смотрите видео о лечении заболевания при помощи лазера:
Профилактика заболевания
Для здоровых людей профилактика должна начинаться с периодического планового обследования крови на сахар. Если уровень не превышает норму в 3,3–5,5 ммоль/л, то все в порядке. Когда ваш уровень сахара натощак выше нормы, стоит обратиться за консультацией к эндокринологу, возможно, это первые признаки сахарного диабета.
Чем раньше выявляется ретинопатия при диабете, тем легче с ним бороться. Если у вас есть сахарный диабет, не стоит пренебрегать профилактическими осмотрами у окулиста. Вы должны четко понимать, что проблема рано или поздно вас настигнет, а своевременное выявление и лечение способно сохранить вам зрение.
Сохраните статью в закладках и поделитесь ею в социальных сетях. Напишите свои методы лечения в х и будьте здоровы.
Как определить и лечить диабетическую ретинопатию глаз – опасное осложнение диабета Ссылка на основную публикацию
Источник: https://ozrenieglaz.ru/bolezni/drugie/diabeticheskaya-retinopatiya
Диабетическая ретинопатия
Диабетическая ретинопатия – специфическая ангиопатия, поражающая сосуды сетчатой оболочки глаза и развивающаяся на фоне длительного течения сахарного диабета. Диабетическая ретинопатия имеет прогрессирующее течение: в начальных стадиях отмечается размытость зрения, пелена и плавающие пятна перед глазами; в поздних – резкое снижение или потеря зрения. Диагностика включает проведение консультаций офтальмолога и диабетолога, офтальмоскопии, биомикроскопии, визометрии и периметрии, ангиографии сосудов сетчатки, биохимического исследования крови. Лечение диабетической ретинопатии требует системного ведения диабета, коррекции метаболических нарушений; при осложнениях – интравитреального введения препаратов, проведения лазеркоагуляции сетчатки или витрэктомии.
Диабетическая ретинопатия является высокоспецифическим поздним осложнением сахарного диабета, как инсулинозависимого, так и инсулиннезависимого типа.
В офтальмологии диабетическая ретинопатия выступает причиной инвалидности по зрению у пациентов с сахарным диабетом в 80-90% случаев. У лиц, страдающих диабетом, слепота развивается в 25 раз чаще, чем у других представителей общей популяции.
Наряду с диабетической ретинопатией, люди, страдающие сахарным диабетом, имеют повышенный риск возникновения ИБС, диабетической нефропатии и полинейропатии, катаракты, глаукомы, окклюзии ЦАС и ЦВС, диабетической стопы и гангрены конечностей.
Поэтому вопросы лечения сахарного диабета требуют мультидисциплинарного подхода, включающего участие специалистов эндокринологов (диабетологов), офтальмологов, кардиологов, подологов.
Диабетическая ретинопатия
Механизм развития диабетической ретинопатии связан с повреждением ретинальных сосудов (кровеносных сосудов сетчатки): их повышенной проницаемостью, окклюзией капилляров, появлением новообразованных сосудов и развитием пролиферативной (рубцовой) ткани.
Большинство пациентов с длительным течением сахарного диабета имеют те или иные признаки поражения глазного дна. При длительности течения диабета до 2-х лет диабетическая ретинопатия в той или иной степени выявляется у 15% пациентов; до 5 лет – у 28% больных; до 10-15 лет – у 44-50%; около 20-30 лет – у 90-100%.
К основным факторам риска, влияющим на частоту и скорость прогрессирования диабетической ретинопатии, относят длительность течения сахарного диабета, уровень гипергликемии, артериальную гипертензию, хроническую почечную недостаточность, дислипидемию, метаболический синдром, ожирение. Развитию и прогрессированию ретинопатии могут способствовать пубертатный возраст, беременность, наследственная предрасположенность, курение.
С учетом изменений, развивающихся на глазном дне, различают непролиферативную, препролиферативную и пролиферативную диабетическую ретинопатию.
Повышенный, плохо контролируемый уровень сахара крови приводит к повреждению сосудов различных органов, в т. ч. сетчатки.
В непролиферативной стадии диабетической ретинопатии стенки ретинальных сосудов становятся проницаемыми и хрупкими, что приводит к точечным кровоизлияниям, образованию микроаневризм — локальному мешотчатому расширению артерий.
Через полупроницаемые стенки из сосудов в сетчатку просачивается жидкая фракция крови, приводя к ретинальному отеку. В случае вовлечения в процесс центральной зоны сетчатки развивается макулярный отек, что может привести к снижению зрения.
В препролиферативной стадии развивается прогрессирующая ишемия сетчатки, обусловленная окклюзией артериол, геморрагические инфаркты, венозные нарушения.
Препролиферативная диабетическая ретинопатия предшествует следующей, пролиферативной стадии, которая диагностируется у 5-10% пациентов с сахарным диабетом.
К способствующим факторам развития пролиферативной диабетической ретинопатии относят близорукость высокой степени, окклюзию сонных артерий, заднюю отслойку стекловидного тела, атрофию зрительного нерва.
В этой стадии вследствие кислородной недостаточности, испытываемой сетчаткой, в ней для поддержки адекватного уровня кислорода начинают образовываться новые сосуды. Процесс неоваскуляризации сетчатки приводит к повторяющимся преретинальным и ретровитреальным кровоизлияниям.
В большинстве случаев незначительные кровоизлияния в слои сетчатки и стекловидное тело рассасываются самостоятельно.
Однако при массивных кровоизлияниях в полость глаза (гемофтальме) возникает необратимая фиброзная пролиферация в стекловидном теле, характеризующаяся фиброваскулярными сращениями и рубцеванием, что в итоге приводит к тракционной отслойке сетчатки. При блокировании путей оттока ВГЖ развивается вторичная неоваскулярная глаукома.
Заболевание развивается и прогрессирует безболезненно и малосимптомно – в этом заключается ее главное коварство. В непролиферативной стадии снижение зрения субъективно не ощущается. Макулярный отек может вызывать ощущение размытости видимых предметов, затруднение чтения или выполнения работы на близком расстоянии.
В пролиферативной стадии диабетической ретинопатии, при возникновении внутриглазных кровоизлияний перед глазами появляются плавающие темные пятна и пелена, которые через некоторое время исчезают самостоятельно. При массивных кровоизлияниях в стекловидное тело резко наступает снижение или полная потеря зрения.
Пациентам с сахарным диабетом необходим регулярный осмотр офтальмолога с целью выявления начальных изменений сетчатки и профилактики пролиферирующей диабетической ретинопатии.
С целью скрининга диабетической ретинопатии пациентам проводится визометрия, периметрия, биомикроскопия переднего отрезка глаза, биомикроскопия глаза с линзой Гольдмана, диафаноскопия структур глаза, тонометрия по Маклакову, офтальмоскопия под мидриазом.
Наибольшее значение для определения стадии диабетической ретинопатии имеет офтальмоскопическая картина. В непролиферативной стадии офтальмоскопически обнаруживаются микроаневризмы, «мягкие» и «твердые» экссудаты, кровоизлияния.
В пролиферативной стадии картина глазного дна характеризуется интраретинальными микрососудистыми аномалиями (артериальными шунтами, расширением и извитостью вен), преретинальными и эндовитеральными кровоизлияниями, неоваскуляризацией сетчатки и ДЗН, фиброзной пролиферацией.
Для документирования изменений на сетчатке выполняется серия фотографий глазного дна с помощью фундус-камеры.
При помутнениях хрусталика и стекловидного тела вместо офтальмоскопии прибегают к проведению УЗИ глаза. С целью оценки сохранности или нарушения функций сетчатки и зрительного нерва проводятся электрофизиологические исследования (электроретинография, определение КЧСМ, электроокулография и др.). Для выявления неоваскулярной глаукомы выполняется гониоскопия.
Важнейшим методом визуализации сосудов сетчатки выступает флюоресцентная ангиография, позволяющая регистрировать кровоток в хореоретинальных сосудах. Альтернативой ангиографии может служить оптическая когерентная и лазерная сканирующая томография сетчатки.
Для определения факторов риска прогрессирования диабетической ретинопатии проводится исследование уровня глюкозы крови и мочи, инсулина, гликозилированного гемоглобина, липидного профиля и др. показателей; УЗДГ почечных сосудов, ЭхоКГ, ЭКГ, суточное мониторирование АД.
В процессе скрининга и диагностики необходимо ранее выявление изменений, указывающих на прогрессирование ретинопатии и необходимость проведения лечения с целью предупреждения снижения или потери зрения.
Наряду с общими принципами лечения ретинопатий терапия включает коррекцию метаболических нарушений, оптимизацию контроля за уровнем гликемии, АД, липидного обмена. Поэтому на данном этапе основная терапия назначается эндокринологом-диабетологом и кардиологом.
Осуществляется тщательный контроль уровня гликемии и глюкозурии, подбор адекватной инсулинотерапии сахарного диабета; производится назначение ангиопротекторов, гипотензивных средств, антиагрегантов и др. С целью лечения макулярного отека выполняются интравитреальные инъекции стероидов.
Пациентам с прогрессирующей диабетической ретинопатией показано проведение лазерной коагуляции сетчатки. Лазеркоагуляция позволяет подавить процесс неоваскуляризации, добиться облитерации сосудов с повышенной ломкостью и проницаемостью, предотвратить риск отслойки сетчатки.
В лазерной хирургии сетчатки при диабетической ретинопатии используются несколько основных методов. Барьерная лазеркоагуляция сетчатки предполагает нанесение парамакулярных коагулятов по типу «решетки», в несколько рядов и показана при непролиферативной форме ретинопатии с макулярным отеком.
Фокальная лазерная коагуляция применяется для прижигания микроаневризм, экссудатов, мелких геморрагий, выявленных в ходе ангиографии.
В процессе панретинальной лазерной коагуляции коагуляты наносятся по всей зоне сетчатки, за исключением макулярной области; этот метод в основном применяется на препролиферативной стадии для предупреждения ее дальнейшего прогрессирования.
При помутнении оптических сред глаза альтернативой лазеркоагуляции служит транссклеральная криоретинопексия, основанная на холодовой деструкции патологических участков сетчатки.
В случае тяжелой пролиферативная диабетической ретинопатии, осложненной гемофтальмом, тракцией макулы или отслойкой сетчатки, прибегают к выполнению витрэктомии, в ходе которой удаляется кровь, само стекловидное тело, рассекаются соединительнотканные тяжи, прижигаются кровоточащие сосуды.
Тяжелыми осложнениями диабетической ретинопатии могут стать вторичная глаукома, катаракта, отслойка сетчатки, гемофтальм, значительное снижение зрения, полная слепота. Все это требует постоянного наблюдения пациентов с сахарным диабетом эндокринологом и офтальмологом.
Большую роль в предотвращении прогрессирования диабетической ретинопатии играет правильно организованный контроль уровня сахара крови и артериального давления, своевременный прием сахароснижающих и гипотензивных препаратов. Своевременное проведение профилактической лазеркоагуляции сетчатки способствует приостановке и регрессу изменений на глазном дне.
Источник: https://www.KrasotaiMedicina.ru/diseases/ophthalmology/diabetic-retinopathy

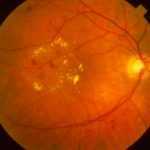 Препролиферативная стадия
Препролиферативная стадия 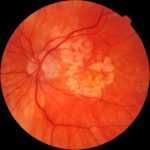 Пролиферативная стадия
Пролиферативная стадия