Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным.
Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев.
Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Сахарный диабет 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная.
При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета.
Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга.
Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов.
Для компенсации потери воды усиливается чувство жажды (полидипсия).
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание.
Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость.
Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией.
Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке.
При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги.
При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям.
Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе.
При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении.
Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности.
Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом.
На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии.
Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК.
Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы.
Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин.
Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни.
В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения.
Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_endocrinology/diabetes-mellitus-1
Сахарный диабет — общая информация
Сахарный диабет – является хроническим заболеванием, которое характеризуется повышенным уровнем глюкозы в крови натощак и после еды. Помимо гипергликемии – повышенного уровня сахара, неотъемлемым признаком некомпенсированного сахарного диабета является гликозурия – выделение глюкозы с мочой.
Сахарный диабет в переводе с греческого языка означает «проходить насквозь», то есть вода совсем не задерживается в организме, а вся выходит.
Сахарный диабет не является болезнью современности, как считают многие, а уходит своими корнями глубоко в историю.
Впервые сахарный диабет упоминается в Древнеримских документах, датированных еще третьим тысячелетием до нашей эры.
И на протяжении многих сотен лет ученые и врачи пытались выяснить причины развития сахарного диабета, чтобы предотвратить развитие этой болезни у последующих поколений и найти лекарство, чтобы помочь уже болеющим, а пока что все заболевшие были обречены.
В самом начале 20 века ученым Паулем Лангергансом были обнаружены особые клетки поджелудочной железы – бета-клетки, отвечающие за синтез инсулина. Эти клетки расположены группами, которые получили название по фамилии открывшего их ученого, их назвали островки Лангерганса.
После открытия этих клеток последовал ряд экспериментов, которые в 1921 году позволили выделить из бета-клеток вещество, получившее название – инсулин (название образовано от слова «островок»).
- Открытие инсулина положило начало новой эры в эндокринологии и больные сахарным диабетом получили шанс жить более полной жизнью, чем это было до открытия инсулина.
- Впоследствии ученые смогли предоставить пациентам широкий спектр разных по действию (короткий или продленный) и происхождению (говяжьи, свиные, человеческие) инсулинов.
- Задача современной эндокринологии подобрать подходящий пациенту вид инсулина и дать ему возможность жить полной жизнью.
Что происходит при сахарном диабете в организме
При сахарном диабете нарушаются углеводный и липидный обмен в организме, то есть нарушается компенсация при усвоении углеводов и жиров. Для компенсации сахарного диабета бОльшее значение имеет усвоение углеводов.
Углеводы, жиры и белки, содержащиеся в продуктах, попадая в организм, усваиваются под воздействием пищеварительных ферментов.
Углеводы, превращаясь в молекулы глюкозы, являются основным источником энергии, которая необходима для всех процессов, идущих в клетках.
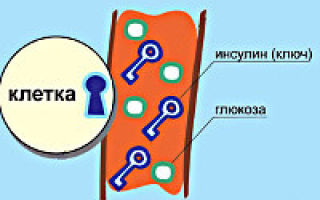
Глюкоза скапливается в крови, чтобы она была использована клетками, необходимо, чтобы она попала в саму клетку. Именно для этого и нужен инсулин, он выполняет роль, так называемого, ключа, который открывает молекулам глюкозы дверь внутрь клетки.
Также инсулин необходим для создания энергетического запаса, который формируется следующим образом – часть молекул глюкозы не используется сразу, а перерабатывается в гликоген, который хранится в печени и используется организмом по мере необходимости (при голодании, при гипогликемии).
Здоровый организм тут же реагирует на поступление в него углеводов, выработкой такого количества инсулина, которое необходимо на усвоение поступившего количества углеводов.
А вот при сахарном диабете происходит нарушение синтеза инсулина (вырабатывается в недостаточном количестве или совсем не вырабатывается, или его действие нарушено).
В этом случае глюкоза не может пройти в клетки, она скапливается в крови, за счет чего происходит повышение содержания глюкозы в крови выше нормы, тогда как клетки и в целом весь организм испытывает недостаток энергии.
Для нормального функционирования организма необходимо дать возможность молекулам глюкозы проходить в клетки и усваиваться там, а это возможно при введении инъекций инсулина (при первом типе диабета) или приеме препаратов, нормализующих воздействие или структуру инсулина (при втором типе диабета).
Как ставится диагноз сахарный диабет
Измеряется глюкоза в нескольких единицах – в моль/л и в мг/дл.
Нормальным уровнем сахара в цельной крови натощак считается 3,3 – 5,5 ммоль/л (59,4-99 мг/дл).
Через 1,5-2 часа после еды сахар должен быть не выше 7,8ммоль/л. Более подробные данные приведены в таблице.
В моче не должно быть следов сахара.
- Если же значения глюкозы выше нормы, то можно говорить о нарушении толерантности к глюкозе.
- Для постановки диагноза «сахарный диабет» необходимо сдать еще ряд анализов крови, таких как:
- И уже, основываясь на результатах этих анализов можно говорить о наличии или отсутствии сахарном диабете.
- В настоящее время много разных лабораторий проводят эти анализы, а техника их выполнения может отличаться, поэтому при получении результата необходимо, чтобы рядом с результатом стояла норма, чтобы можно было сравнить, превышают ли ваши результаты установленную норму.
Если результат анализа крови на глюкозу выше нормы, то врач назначает дальнейшее обследование, в том числе и «сахарную кривую» или «тест с нагрузкой».
При этом виде обследования кровь на сахар сдается натощак, затем пациент выпивает 75г глюкозы и снова сдает кровь через некоторое время.
У здорового человека сахар не повысится выше 7-8ммоль/л, а при повышении сахара до 11ммоль/л и выше говорят о сахарном диабете.
Когда сахар в крови превышает 7-9ммоль/л, он начинает выделяться с мочой. Поэтому при обследовании назначают сдавать анализ мочи на сахар. Чем выше сахар в крови, тем, соответственно, его больше в моче.
Появление сахара в моче может быть признаком впервые выявленном сахарного диабета или декомпенсированного сахарного диабета при плохо подобранной схеме лечения.
Признаки сахарного диабета
Основными признаками сахарного диабета являются сильная жажда, постоянным чувством голода, частое мочеиспускание, выделение сахар с мочой, запах ацетона.
Часто развитие диабета сопровождается сильной сухостью и шелушением кожи, зудом кожных покровов и слизистых У женщин диабет может быть выявлен после посещения гинеколога с жалобами на зуд во влагалище, не проходящей молочницей. Так как декомпенсированный или еще пока не установленный сахарный диабет дают благодатную почву для развития грибковых инфекций.
- Больной также может испытывать сильную слабость, судороги и боль в икроножных мышцах, сильное похудение (при сахарном диабете первого типа) и повышение массы тела (при диабете второго типа).
- Повышенный сахар может вызвать тошноту и рвоту, плохую заживляемость ран и царапин.
- При обнаружении у себя некоторых признаков, которые могут предполагать развитие диабета, лучше сразу обратиться к врачу и пройти необходимое обследование.
Типы сахарного диабета
Различают несколько типов сахарного диабета: диабет первого типа и диабет второго типа. Также выделяют гестационный диабет или сахарный диабет беременных.
Сахарный диабет первого типа характеризуется тем, что клетки поджелудочной железы перестают вырабатывать инсулин.
Сначала инсулин может вырабатываться, но в недостаточном количестве. Со временем, бета-клетки отмирают, и инсулин перестает вырабатываться совсем.
При этом типе требуется введение инсулина извне.
Диабет первого типа еще называют, хоть и не совсем верно, диабетом молодых, так как чаще всего он развивается у детей, подростков и людей до 30-35 лет. Но исключения везде бывают, поэтому он может быть выявлен и у людей более старшего возраста.
Этот тип не так распространен, как диабет второго типа.
Сахарный диабет первого типа неизлечим! Ни таблетки, ни какие другие средства не помогут восстановить отмершие бета-клетки, которые вырабатывают инсулин.
Но главное помнить, что при правильно подобранной терапии люди с сахарным диабетом живут долгой полноценной жизнью, не отказывая себе ни в чем.
Только придется потратить некоторые силы и время на то, чтобы достичь компенсации.
Сахарный диабет второго типа более распространен, чем диабет первого типа. Еще, его называют диабетом тучных, так как он развивается у людей, страдающих избыточной массой тела, и диабетом пожилых. Хотя последнее не совсем верно, хотя в основном им страдают люди после 40 лет и старше, но в последнее время его диагностируют и у детей и молодых людей.
При сахарном диабете второго типа инсулин вырабатывается в достаточном, а иногда и в избыточном количестве. Но происходит нарушение его структуры или механизм его воздействия на клетки. То есть инсулин вырабатывается, но глюкозу в клетки провести он не может, поэтому молекулы глюкозы скапливаются в крови, чем и объясняется повышенное содержание сахара в крови.
Диабет второго типа характеризуется постепенным развитием. Часто человек узнает, что он болен диабетом, лишь после того, как проходит обследование по совсем другой причине.
Диабет второго типа требует лекарственного лечения (специальными сахаропонижающими препаратами), возможно лечение инсулинотерапией (по показаниям анализов, при невозможности достижения нормогликемии посредством диеты и сахаропонижающих препаратов).
В некоторых случаях возможно поддерживать нормальный уровень сахара, соблюдая строгую диету и выполняя физическую нагрузку.
Так как диета и спорт способствуют снижению массы тела, а достижение нормальной массы тела снижает инсулинорезистентность тканей, что приводить к нормальному воздействию инсулина на клетки и возвращению нормального уровня сахар крови.
Неправильно называть диабет первого типа «инсулинозависимым», а второго типа «инсулинонезависимым».
Так как инсулинозависимым может быть не только диабет первого типа, но и второго; так же как диабет второго типа может быть не только инсулинонезависимым, но инсулинозависимым.
Еще одна форма сахарного диабета – гестационный сахарный диабет, или, как его еще называют, диабет беременных.
Он возникает у некоторых женщин на разных сроках беременности. Проявления его те же – повышенный уровень сахара в крови.
Часто для достижения нормальной компенсации при гестационном диабете требуется соблюдение диеты, исключение быстрых углеводов.
Но иногда этого недостаточно, тогда на время беременности подключают инсулинотерапию. Возможно применение только продленного инсулина или же сочетание короткого с продленным.
Этот диабет может полностью уйти после родов и больше не напоминать о себе. Но часто он через некоторое время (иногда через несколько лет) переходит в диабет второго типа, несколько реже он проявляется в виде диабета первого типа.
Причины развития сахарного диабета
На сегодняшний день ученые и врачи не могут выявить причины, которые способствуют развитию диабета.
Существует несколько теорий. Одна из которых гласит, что человек уже рождается с предрасположенностью к сахарному диабету, а внешние условия только способствуют его развитию.
В качестве условий, которые провоцируют развитие сахарного диабета, выступают:
- стрессовые ситуации
- тяжелые инфекции
- прием некоторых лекарственных препаратов
- тяжелые травмы
- операционные вмешательства
- беременность
Группы риска
Хотя причины возникновения сахарного диабета точно не известны, но врачи выделяют несколько групп риска, в которых сахарный диабет может развиться с наибольшей вероятностью.
В группы риска по развитию сахарного диабета входят люди, которые могут отметить у себя следующие моменты:
- избыточная масса тела и ожирение (характерно для диабета второго типа);
- наличие родственников с сахарным диабетом;
- перенесенные тяжелые инфекции;
- перенесенные хирургические вмешательства;
- возраст старше 40 лет
Источник: https://diabet-life.ru/saxarnyj-diabet-obshhaya-informaciya/
Сахарный диабет 1 типа — это… Что такое Сахарный диабет 1 типа?
Сахарный диабет — синдром, основным диагностическим признаком которого является хроническая гипергликемия. Сахарный диабет возникает при различных заболеваниях, ведущих к недостаточной секреции инсулина или нарушению его биологического действия.
Сахарный диабет 1 типа — эндокринное заболевание, характеризующееся абсолютной недостаточностью инсулина, вызванной разрушением бета-клеток поджелудочной железы.
Диабет 1 типа может развиться в любом возрасте, однако наиболее часто он поражает людей молодого возраста (детей, подростков, взрослых людей моложе 40 лет.
В клинической картине преобладают классические симптомы: жажда, полиурия, потеря веса, кетоацидотические состояния[1].
Этиология и патогенез
В основе патогенетического механизма развития диабета 1 типа лежит недостаточность выработки инсулина эндокринными клетками поджелудочной железы (β-клетки поджелудочной железы), вызванное их разрушением под влиянием тех или иных патогенных факторов (вирусная инфекция, стресс, аутоиммунные заболевания и др.). Диабет 1 типа составляет 10-15 % от всех случаев диабета, и, в большинстве случаев, развивается в детском или подростковом возрасте. Для этого типа диабета характерно появление основных симптомов, которые быстро прогрессируют с течением времени. Основным методом лечения являются инъекции инсулина, нормализующие обмен веществ организма больного. В отсутствии лечения диабет 1 типа быстро прогрессирует и приводит к возникновению тяжёлых осложнений, таких как кетоацидоз и диабетическая кома, заканчивающиеся смертью больного[2].
Классификация
- По тяжести течения:
- легкое течение
- средней степени тяжести
- тяжелое течение
- По степени компенсации углеводного обмена:
- фаза компенсации
- фаза субкомпенсации
- фаза декомпенсации
- По осложнениям:
- Диабетическая микро- и макроангиопатия
- Диабетическая полинейропатия
- Диабетическая артропатия
- Диабетическая офтальмопатия, ретинопатия
- Диабетическая нефропатия
- Диабетическая энцефалопатия
Патогенез и патогистология
Дефицит инсулина в организме развивается вследствие недостаточной его секреции β-клетками островков Лангерганса поджелудочной железы.
Вследствие инсулиновой недостаточности, инсулинзависимые ткани (печёночная,жировая и мышечная) теряют способность утилизировать глюкозу крови и, как следствие, повышается уровень глюкозы в крови (гипергликемия) — кардинальный диагностический признак сахарного диабета.
Вследствие инсулиновой недостаточности в жировой ткани стимулируется распад жиров, что приводит к повышению их уровня в крови, а в мышечной ткани — стимулируется распад белков, что приводит к повышенному поступлению аминокислот в кровь.
Субстраты катаболизма жиров и белков трансформируются печенью в кетоновые тела, которые используются инсулиннезависимыми тканями (главным образом мозгом) для поддержания энергетического баланса на фоне инсулиновой недостаточности.
Глюкозурия является адаптационным механизмом выведения повышенного содержания глюкозы из крови, когда уровень глюкозы превышает пороговое для почек значение (около 10 ммоль/л).
Глюкоза является осмоактивным веществом и повышение ее концентрации в моче стимулирует повышенное выведение и воды (полиурия), что в конечном счете может привести к дегидратации организма, если потеря воды не компенсируется адекватным повышенным потреблением жидкости (полидипсия).
Вместе с повышенной потерей воды с мочой теряются и минеральные соли — развивается дефицит катионов натрия, калия, кальция и магния, анионов хлора, фосфата и гидрокарбоната[3].
Выделяют 6 стадий развития СД1. 1)Генетическая предрасположенность к СД1, ассоциированная с системой HLA. 2)Гипотетический пусковой момент. Повреждение β — клеток различными диабетогенными факторами и триггирование иммунных процессов.
У больных уже определяются выше перечисленные антитела в небольшом титре, но секреция инсулина еще не страдает. 3)Активный аутоиммунный инсулинит. Титр антител высок, уменьшается количество β-клеток, снижается секреция инсулина. 4)Снижение стимулированной глюкозой секреции И.
В стрессовых ситуациях у больного можно выявить преходящее НТГ (нарушение толерантности к глюкозе) и НГПН (нарушение содержания глюкозы плазмы натощак). 5)Клиническая манифестация СД, в том числе с возможным эпизодом «медового месяца».
Секреция инсулина резко снижена, так как погибло более 90 % β-клеток. 6)Полная деструкция β-клеток, полное прекращение секреции инсулина.
Клиника
- гипергликемия. Симптомы, обусловленные повышением уровня сахара в крови: полиурия, полидипсия, похудание при сниженном аппетите, сухость во рту, слабость
- микроангиопатии (диабетическая ретинопатия, нейропатия, нефропатия),
- макроангиопатии (атеросклероз коронарных артерий, аорты, сосудов ГМ, нижних конечностей), синдром диабетической стопы
- сопутствующая патология (фурункулез, кольпиты, вагиниты, инфекция мочеполовых путей)
Легкий СД — компенсирован диетой, осложнений нет (только при СД 2) Средней тяжести СД — компенсируется ПССП или инсулином, выявляются диабетические сосудистые осложнения 1-2 степени тяжести. Тяжелый СД — лабильное течение, осложнения 3ей степени тяжести (нефропатия, ретинопатия, нейропатия).
Диагностика
В клинической практике достаточными критериями диагностики сахарного диабета 1 типа являются наличие типичных симптомов гипергликемии (полиурия и полидипсия) и лабораторно подтвержденная гипергликемия — гликемия в капиллярной крови натощак более 7,0 ммоль/л и/или в любое время суток более 11,1 ммоль/л;
При установлении диагноза врач действует по следующему алгоритму.
- Исключают заболевания, которые проявляются сходными симптомами (жажда, полиурия, потеря веса): несахарный диабет, психогенная полидипсия, гиперпаратиреоз, хроническая почечная недостаточность и др. Этот этап заканчивается лабораторной констатацией синдрома гипергликемии.
- Уточняется нозологическая форма СД. В первую очередь исключают заболевания, которые входят в группу «Другие специфические типы диабета». И только затем решается вопрос СД1 или СД 2 страдает больной. Проводиться определение уровня С-пептида натощак и после нагрузки. Так же оценивается уровень концентрации в крови GAD-антител.
Осложнения
- Кетоацидоз, гиперосмолярная кома
- Гипогликемическая кома (в случае передозировки инсулина)
- Диабетическая микро- и макроангиопатия — нарушение проницаемости сосудов, повышение их ломкости, повышение склонности к тромбозам, к развитию атеросклероза сосудов;
- Диабетическая артропатия — боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение её вязкости;
Лечение
Основные цели лечения:
- Устранение всех клинических симптомов СД
- Достижение оптимального метаболического контроля в течение длительного времени.
- Профилактика острых и хронических осложнений СД
- Обеспечение высокого качества жизни больных.
Для достижения поставленных целей применяют:
- диету
- дозированные индивидуальные физические нагрузки (ДИФН)
- обучение больных самоконтролю и простейшим методам лечения (управление своим заболеванием)
- постоянный самоконтроль
Инсулинотерапия
Инсулинотерапия основана на имитации физиологической секреции инсулина, которая включает:
- базальную секрецию (БС) инсулина
- стимулированную (пищевую) секрецию инсулина
Базальная секреция обеспечивает оптимальный уровень гликемии в межпищеварительный период и во время сна, способствует утилизации глюкозы, поступающей в организм вне приемов пищи (глюконеогенез, гликолиз). Скорость ее составляет 0,5-1 ед/час или 0,16-0,2-0,45 ед на кг фактической массы тела, то есть 12-24 ед в сутки. При физнагрузке и голоде БС уменьшается до 0,5 ед./час.
Секреция стимулированного — пищевого инсулина соответствует уровню постпрандиальной гликемии. Уровень СС зависит от уровня съеденных углеводов. На 1 хлебную единицу (ХЕ) вырабатывается примерно 1-1,5 ед. инсулина. Секреция инсулина подвержена суточным колебаниям. В ранние утренние часы (4-5 часов) она самая высокая.
В зависимости от времени суток на 1 ХЕ секретируется:
- на завтрак — 1,5-2,5 ед. инсулина
- на обед 1,0-1,2 ед. инсулина
- на ужин 1,1-1,3 ед. инсулина
1 единица инсулина снижает сахар крови на 2,0 ммоль/ед, а 1 ХЕ повышает его на 2,2 ммоль/л. Из среднесуточной дозы(ССД) инсулина величина пищевого инсулина составляет примерно 50-60 % (20-30 ед.), а на долю базального инсулина приходится 40-50 %..
Принципы инсулинотерапии (ИТ):
- среднесуточная доза (ССД) инсулина должна быть близка к физиологической секреции
- при распределении инсулина в течение суток 2/3 ССД должно вводиться утром, днем и ранним вечером и 1/3 — поздним вечером и на ночь
- использование комбинации инсулина короткого действия (ИКД) и инсулина пролонгированного действия. Только это позволяет приблизительно имитировать суточную секрецию И.
В течение суток ИКД распределяют следующим образом: перед завтраком — 35 %, перед обедом — 25 %, перед ужином — 30 %, на ночь — 10 % от ССД инсулина. При необходимости в 5-6 часов утра 4-6 ед. ИКД. Не следует в одной инъекции вводить > 14-16 ед. В случае, если необходимо ввести большую дозу, лучше увеличить количество инъекций, сократив интервалы введения.
Коррекция доз инсулина по уровню гликемии Для коррекции доз вводимого ИКД Форш рекомендовал на каждые 0,28 ммоль/л сахара крови, превышающего 8,25 ммоль/л, дополнительно вводить 1 ед. И. Следовательно, на каждый «лишний» 1 ммоль/л глюкозы требуется дополнительно ввести 2-3 ед. И
Коррекция доз инсулина по глюкозурии Больной должен уметь его проводить. За сутки в промежутках между инъекциями инсулина собирать 4 порции мочи: 1 порция — между завтраком и обедом (предварительно, до завтрака, больной должен опорожнить мочевой пузырь), 2 — между обедом и ужином, 2 — между ужином и 22 часами, 4 — от 22 часов и до завтрака.
В каждой порции учитывают диурез, определяют % содержания глюкозы и рассчитывают количество глюкозы в граммах. При выявлении глюкозурии для ее устранения на каждые 4-5 г глюкозы дополнительно вводят 1 ед. инсулина. На следующий день после сбора мочи доза вводимого инсулина увеличивается.
После достижения компенсации или приближения к ней больной должен быть переведен на комбинацию ИКД и ИСД.
Традиционная инсулинотерапия (ИТ). Позволяет уменьшить количество инъекций инсулина до 1-2 раз в сутки. При ТИТ одновременно вводятся ИСД и ИКД 1 или 2 раза в сутки. При этом на долю ИСД приходится 2/3 ССД, а ИКД — 1/3 ССД. Преимущества:
- простота введения
- легкость понимания сути лечения больными, их родственниками, медицинским персоналом
- отсутствие необходимости частого контроля гликемии. Достаточно контролировать гликемию 2-3 раза в неделю, а при невозможности самоконтроля — 1 раз в неделю
- лечение можно проводить под контролем глюкозурического профиля
Недостатки
- необходимость жесткого соблюдения диеты в соответствии с подобранной дозой И
- необходимость жесткого соблюдения распорядка режима дня, сна, отдыха, физических нагрузок
- обязательный 5-6разовый прием пищи, в строго определенное время привязанный к введению И
- невозможность поддержания гликемии в пределах физиологических колебаний
- постоянная гиперинсулинемия, сопровождающая ТИТ, повышает риск развития гипокалиемий, артериальной гипертонии, атеросклероза.
ТИТ показана
- пожилым людям, если они не могут усвоить требования ИИТ
- лицам с психическими расстройствами, низким образовательным уровнем
- больным, нуждающимся в постороннем уходе
- недисциплинированным больным
Расчет доз инсулина при ТИТ 1. Предварительно определяют ССД инсулина 2. Распределяют ССД инсулина по времени суток: 2/3 перед завтраком и 1/3 перед ужином. Из них на долю ИКД должно приходиться 30-40 %, ИСД — 60-70 % от ССД.
ИИТ(интенсивная ИТ) Основные принципы ИИТ:
- потребность в базальном инсулине обеспечивается 2 инъекциями ИСД, который вводят утром и вечером (используют те же препараты, что и при ТИТ). Суммарная доза ИСД составляет не > 40-50 % от ССД, 2/3 от суммарной дозы ИСД вводится перед завтраком, 1/3 — перед ужином.
- пищевая — болюсная секреция инсулина имитируется введением ИКД. Необходимые дозы ИКД рассчитываются с учетом планируемого для приема на завтрак, обед и ужин количества ХЕ и уровня гликемии перед приемом пищи ИИТ предусматривает обязательный контроль гликемии перед каждым приемом пищи, через 2 часа после приема пищи и на ночь. То есть больной должен проводить контроль гликемии 7 раз в день.
Преимущества
- имитация физиологической секреции И (базальной стимулированной)
- возможность более свободного режима жизни и распорядка дня у больного
- больной может использовать «либерализованную» диету изменяя время приемов пищи, набор продуктов по своему желанию
- более высокое качество жизни больного
- эффективный контроль метаболических расстройств, обеспечивающий предупреждение развития поздних осложнений
- необходимость обучения больных по проблеме СД, вопросам его компенсации, подсчету ХЕ, умению подбора доз И вырабатывает мотивацию, понимание необходимости хорошей компенсации, профилактики осложнений СД.
Недостатки
- необходимость постоянного самоконтроля гликемии, до 7 раз в сутки
- необходимость обучения больных в школах больных СД, изменения ими образа жизни.
- дополнительные затраты на обучение и средства самоконтроля
- склонность к гипогликемиям, особенно в первые месяцы ИИТ
Обязательными условиями возможности применения ИИТ являются:
- достаточный интеллект больного
- способность обучиться и реализовать приобретенные навыки на практике
- возможность приобретения средств самоконтроля
ИИТ показана:
- при СД1 желательна практически всем больным, а при впервые выявленном СД обязательна
- при беременности — перевод на ИИТ на весь период беременности, если до беременности больная велась на ТИТ
- при гестационном СД, в случае неэффективности диеты и ДИФН
Схема ведения больного при применении ИИТ
- Расчет суточного калоража
- Расчет планируемого для употребления на день количества углеводов в ХЕ, белков и жиров — в граммах. Хотя больной находится на «либерализованной» диете, он не должен съедать за сутки углеводов больше расчетной дозы в ХЕ. Не рекомендуется на 1 прием более 8 ХЕ
- Вычисление ССД И
— расчет суммарной дозы базального И проводится любым из вышеуказанных способов — расчет суммарного пищевого (стимулированного) И проводится исходя из количества ХЕ, которое больной планирует для употребления в течение дня
- Распределение доз вводимого И в течение суток.
- Самоконтроль гликемии, коррекция доз пищевого И.
Более простые модифицированные методики ИИТ:
- 25 % ССД И вводят перед ужином или в 22 часа в виде ИДД. ИКД (составляет 75 % ССД) распределяют следующим образом: 40 % перед завтраком, 30 % перед обедом и 30 % перед ужином
- 30 % ССД И вводят в виде ИДД. Из них: 2/3 дозы перед завтраком, 1/3 перед ужином. 70 % ССД вводят в виде ИКД. Из них: 40 % дозы перед завтраком, 30 % перед обедом, 30 % перед ужином или на ночь.
В дальнейшем — коррекция доз И.
Примечания
- ↑ Остапова В. В. Сахарный диабет М., 1994
- ↑ Диабет 1 типа
- ↑ Алмазов В. А. Клиническая патофизиология : Учеб.пособие для студентов вузов, М.: ВУНМЦ, 1999
- ↑ Балаболкин М. И. Сахарный диабет М.: Медицина, 1994
Ссылки
Wikimedia Foundation. 2010.
Источник: https://dic.academic.ru/dic.nsf/ruwiki/1139435
Раздел 1. Сахарный диабет 1-го типа
Раздел 1. Сахарный диабет 1-го типа
СД1 у половины возникает в детстве или в возрасте до 10 лет и по частоте у детей он занимает второе место после астмы. Но в небольшом проценте случаев (5 %) СД1 может возникать и в любом старшем возрасте.
2.2. Симптомы и диагностические тесты
- При сахарном диабете 1-го типа инсулин не вырабатывается вообще или в очень небольших количествах, что приводит к развитию очень выраженных симптомов диабета, которые могут угрожать жизни:
- • Частое мочеиспускание, так как организм пытается с мочой вывести излишки глюкозы, накапливающейся в крови.
- • Сильная жажда из-за большой потери жидкости с мочой (дегидратация).
- • Выраженная слабость, так как инсулин не запасает энергосубстраты и не хватает энергии для нормальной жизнедеятельности организма.
- • Временное снижение остроты зрения за счет дегидратации и высокого уровня глюкозы крови.
- • Потеря веса, несмотря на повышенный аппетит.
- • Тошнота и рвота.
Если доктор подозревает СД1, то для диагностики чаще всего исследуется уровень глюкозы крови, как только предоставляется такая возможность, что соответствует тесту «взятие крови на глюкозу в произвольное время суток».
Так как симптомы при диабете 1-го типа выражены, то обнаружение уровня глюкозы плазмы, равного 11,1 ммоль/л или выше, однозначно указывает на диагноз «диабет».
Если взята кровь натощак и в ней уровень глюкозы плазмы равен 7,0 ммоль/л или выше, то этого тоже достаточно для установления диагноза «диабет».
Обстоятельное объяснение вашему лечащему врачу всех проявлений вашей болезни, ее симптомов, скорости их появления и интенсивности нужно для того, чтобы врач мог определить тип диабета, например, первый.
Врачу также может понадобиться исследование мочи на кетоновые тела. Они – побочный продукт распада жира, который происходит в организме при дефиците энергии. А такой дефицит и возникает при недостатке инсулина.
Отсюда кетоновые тела могут быть в моче повышены и это очень характерно именно для диабета 1-го типа.
Но следует иметь в виду, что и при диабете 2-го типа могут обнаруживаться кетоновые тела в моче, что является признаком резкого возрастания потребности организма в инсулине – при стрессе или каком-то остром заболевании (инфаркт, инсульт, воспаление легких и т. п.).
После установления диагноза «сахарный диабет» врач может также взять кровь на аутоантитела к бета-клеткам, вырабатывающим инсулин, так как их обнаружение типично для диабета 1-го типа. Но следует заметить, что эти аутоантитела выявляются не у всех с диабетом 1-го типа.
Кроме указанных исследований, в некоторых случаях определяют в крови «С-пептид», который отражает продукцию инсулина в организме: чем ниже уровень С-пептида, тем меньше вырабатывается в организме инсулина. Так как при диабете 1-го типа продукция инсулина снижена или отсутствует, то и уровень С-пептида будет низким или близким к нулю.
Такой результат позволяет подтвердить диагноз диабета именно 1-го типа. Вместе с тем для назначения адекватного лечения диабета исследования антител и С-пептида не нужно.
То есть если ваш врач не назначил этих исследований, то это никак не скажется на качестве лечения диабета, и они обычно проводятся при научных исследованиях и не нужны в обычной клинической практике.
1.2. Причины и факторы риска
До сих пор точная первопричина сахарного диабета 1-го типа науке неизвестна. Высказывается предположение, что возникает диабет 1-го типа из-за неблагоприятного стечения факторов окружающей человека среды и его наследственной предрасположенности к диабету.
Аутоантитела
На сегодня точно известно, что при диабете 1-го типа иммунная система, которая должна защищать организм от чужеродных факторов (микробы, вирусы и т. п.), вдруг начинает по ошибке разрушать свои «родные» бета-клетки поджелудочной железы, производящие инсулин.
То есть иммунная система при диабете 1-го типа почему-то воспринимает свои бета-клетки как чужеродные. Это и называется аутоиммунным патологическим процессом. Причина развития аутоиммунных болезней неизвестна.
Хотя при сахарном диабете обнаружено несколько пусковых механизмов, которые позволяют объяснить причину начала аутоиммунного процесса.
Аутоиммунное разрушение бета-клеток происходит в течение нескольких месяцев или даже лет. К сожалению методов блокирования этого аутоиммунного разрушения пока не предложено и, по сути, при диабете 1-го типа инсулиновая недостаточность устраняется назначением препарата инсулина, но не причина, которая вызвала эту недостаточность.
Следует заметить, что существуют и другие, кроме диабета 1-го типа, аутоиммунные болезни – щитовидной железы (тиреоидит), надпочечников и др. Вероятность развития сахарного диабета 1-го типа при других аутоиммунных болезнях повышается.
Непосредственными разрушителями бета-клеток являются антитела, которые вырабатывает иммунная система. Так как они направлены не против чужеродных микробов, а своих структур организма, то называются аутоантителами. При диабете 1-го типа в крови определяются следующие типы аутоантител:
- • к островкам Лангерганса;
- • к инсулину;
- • к декарбоксилазе глютаминовой кислоты;
- • тирозинфосфатазе.
Гены и семейная наследственность
Давно подозревалось учеными, что гены и семейная наследственность могут играть определенную роль в развитии диабета 1-го типа. Например, если один из родителей болен диабетом, то вероятность развития диабета у их детей выше, чем у детей от родителей, не болеющих диабетом.
Процесс, посредством которого сахарный диабет передается генетически, очень сложен, и только в последние годы наметилось некоторое понимание этого механизма. Наиболее выдающимся достижением было открытие группы генов, которые обозначаются HLA и связаны с иммунными реакциями в организме.
На основе этих знаний были разработаны специальные тесты, с помощью которых можно определить, имеется ли у человека предрасположенность к развитию диабета 1-го типа.
Вирусы
Многие ученые полагают, что причиной диабета 1-го типа могут быть вирусы. Замечено, что в некоторых случаях диабет 1-го типа развивался после недавно перенесенной вирусной инфекции.
Также известно, что частота возникновения диабета возрастает после вирусных эпидемий. К вирусам, которые способны вызвать диабет 1-го типа, относят вирус паротита, кори и полиомиелита.
Вместе с тем специфического вируса, который бы вызывал только диабет 1-го типа не обнаружено.
Химические вещества и лекарства
В редких случаях диабет 1-го типа могут вызывать некоторые химические вещества. Например, пириминил – крысиный яд. Также лекарства пентамидин (лечение пневмонии) и L-аспарагиназа (лечение рака) тоже могут вызывать диабет 1-го типа.
1.3. Развитие диабета
Развитие СД1 можно упрощенно представить следующим образом. У лиц с генетической предрасположенностью к диабету вирусная инфекция (кори, свинки или гриппа) или другие факторы активизирует образование антител против бета-клеток, вырабатывающих инсулин.
Эти антитела и разрушают бета-клетки, но признаки сахарного диабета (мучительная жажда, частое мочеиспускание, потеря веса и усталость) появляются лишь при исчезновении более 80 % бета-клеток.
В связи с этим между началом аутоиммунного диабета, которое определяется началом образованием антител и появлением заметных признаков диабета, могут пройти недели, месяцы и даже годы.
В конечном счете, при СД1 образование в организме инсулина снижается, что называется абсолютной инсулиновой недостаточностью, и поэтому устранить признаки диабета можно лишь назначив препарат инсулина.
Вместе с тем быстрая и полная нормализация нарушенного обмена веществ препаратом инсулина нередко приводит к восстановлению, до некоторой степени, остаточной секреции инсулина, что проявляется снижением потребности в препарате инсулина, вплоть до полной его отмены.
И в течение нескольких недель или месяцев нормальный уровень глюкозы крови может поддерживаться даже без инсулинотерапии и на фоне свободного режима питания.
Такое состояние называется ремиссией сахарного диабета 1-го типа или «медовым месяцем» диабета.
Но поскольку процесс разрушения бета-клеток антителами прогрессирует, то вскоре симптомы диабета появляются вновь, что требует повышения дозы или назначения вновь инсулина.
Лучше инсулин не отменять во время «медового месяца», вводя минимальную его дозу, так как такое лечение позволяет продлить этот период и вовремя возобновить необходимое лечение, когда этот период заканчивается.
В семьях, где один из родителей болен диабетом, частота развития СД1 у детей составляет 3–5%. Когда оба родителя больны диабетом, частота возрастает до 10–25 %. Среди братьев и сестер, больных диабетом, частота возникновения диабета составляет около 10 %.
1.4. Предотвращение и излечение
Методов по профилактике или излечению диабета
1-го типа пока не разработано, однако в этом направлении работы ведутся, так как потенциально это вполне возможно.
Они, в первую очередь, связаны с воздействием на иммунную систему, на выработку аутоантител, причем до того, как разрушатся бета-клетки, производящие инсулин, и разовьется диабет 1-го типа.
Но все эти методы являются экспериментальными и не используются в обычной клинической практике.
1.5. Ведение и лечение
Общие цели лечения при диабете
Как управлять своим диабетом, зависит от ваших целей и предпочтений. Нет двух одинаковых людей, болеющих диабетом, следовательно, каждый из них должен иметь свой, индивидуальный план лечения. Вместе с тем есть и ряд общих целей лечения для любого типа диабета:
- • Оперативные краткосрочные цели, которые заключаются в предотвращении очень низкого и высокого уровня глюкозы крови.
- • Профилактика поздних, отсроченных осложнений сахарного диабета, таких как болезни сердца и сосудов (атеросклероз), нервов (диабетическая нейропатия), глаз (диабетическая ретинопатия) и почек (диабетическая нефропатия).
- • Придерживаться здорового образа жизни и заниматься в удовольствие такими видами активности, как физические упражнения, работа и социальная деятельность.
- В планировании жизни с диабетом и его лечении должны вам оказать помощь лечащие врачи и другой медицинский персонал, специализирующийся в диабетологии. Более подробно об этом пойдет речь в следующих главах, а сейчас обсудим некоторые базисные вопросы лечения диабета 1-го типа:
• При диабете 1-го типа обязательно лечение инсулином. В связи с этим инъекции инсулина в значительной степени определяют план лечения вашего диабета. Доза инсулина зависит от того, какой уровень глюкозы крови до еды, сколько планируется и чего съесть, а также, какой ожидается уровень глюкозы крови после еды.
• Как правило, физические нагрузки снижают уровень глюкозы крови, что требует соответствующего снижения и дозы инсулина. Таким образом, вам следует учитывать в плане лечения диабета и свою физическую активность.
Инсулин
Обычно инсулин вводят инсулиновыми ручками или инсулиновыми шприцами. Основной принцип лечения инсулином заключается в имитации продукции инсулина поджелудочной железой настолько точно, насколько это возможно.
У здорового человека поджелудочная железа большую часть суток (между приемами пищи и ночью) продуцирует мало инсулина. Эти периоды низкой продукции инсулина называются фоновым или базальным. После приема пищи происходит резкий выброс инсулина из поджелудочной железы («болюс»), который быстро устраняет повышение глюкозы крови в ответ на прием пищи.
Для имитации этой нормальной работы поджелудочной железы вы должны вводить два типа инсулина – длительного действия (действует 12–24 часа), который имитирует базальную продукцию инсулина («базис»), и короткий инсулин (действует 4–6 часов) для имитации «болюса». Подробнее об этом в главе VI.
Более точно, чем инъекциями инсулина, можно имитировать нормальную продукцию инсулина специальным устройством, так называемой инсулиновой помпой, которая заряжается инсулином, и инсулин помпой подается подкожно непрерывно.
Скорость подачи инсулина программируется – отдельно базальный режим и болюс. Такая помпа обычно закрепляется на поясе или другом удобном для ношения месте. Разрабатываются и имплантируемые (размещаемые подкожно) помпы.
Идеальным является устройство, которое само, в зависимости от уровня глюкозы крови, подает нужную дозу инсулина, то есть полностью имитирует работу поджелудочной железы. Оно называется «инсулиновая система с замкнутой обратной связью».
Такие устройства проходят пока испытания и, возможно, будут доступны для клинической практики в ближайшее десятилетие. Подробнее в главе VI.
Ваш режим лечения инсулином зависит от поставленной вами с вашим врачом цели. Это может быть поддержание уровня глюкозы крови на «не очень высоких цифрах» после еды и «не очень низких значениях» между приемами пищи. А может быть поставлена и такая цель как «максимальное приближение уровня глюкозы крови к нормальным значениям в течение всего дня».
На лечение инсулином существенно влияет и характер питания, которого вы придерживаетесь, а также физическая активность. Безусловно, здоровое питание и регулярные физические упражнения являются обычным планом здорового образа жизни. Но в вашем случае, при диабете
1-го типа, вы должны точно знать, как принимаемая вами здоровая пища и физические упражнения, которыми вы занимаетесь, влияют на уровень глюкозы крови.
Итак, для того, что определить необходимую дозу инсулина вы должны знать:
• Уровень глюкозы крови перед введением болюса. Он определяется вами самостоятельно глюкометром.
• План питания, в котором учтено количество углеводов, получаемых с каждым приемом пищи. Это позволит вам прогнозировать степень повышениюя глюкозы крови после еды.
• План физической активности на день.
Подробнее об этом написано в последующих главах.
Пересадка поджелудочной железы
На сегодня единственный метод лечения диабета 1-го типа – введение инсулина, причем обычно в виде инъекций. В этом разделе обсудим другие существенно более редкие способы обеспечения организма инсулином, кроме его инъекций.
Некоторым больным диабетом 1-го типа пересаживают (трансплантируют) или часть или всю поджелудочную железу, которую берут от донора органов.
При этом своя поджелудочная железа не удаляется – она продолжает выделять нужные человеку пищеварительные ферменты.
Трансплантацию поджелудочной железы могут совмещать с пересадкой почки, когда диабету сопутствует хроническая почечная недостаточность, которая обычно является осложнением диабета ( диабетическая нефропатия).
Когда запланирована пересадка почки, то одновременная пересадка и поджелудочной железы уже мало влияет на риск операции.
Вместе с тем трансплантация органов – это весьма рискованное на сегодня лечение, и должны быть тщательно взвешены все «за» и «против» в каждом случае.
- Преимущества трансплантации поджелудочной железы:
- • Нормальный уровень глюкозы крови может поддерживаться без инъекций инсулина.
- • Прогрессирование многих осложнений сахарного диабета замедляется или предотвращается.
- • Характерное для диабета поражение нервной системы (диабетическая нейропатия) не прогрессирует и даже в ряде случаев регрессирует.
- К недостаткам трансплантации относятся:
- • Пересаженную поджелудочную железу организм воспринимает как чужеродный орган и возникает так называемая «иммунная реакция отторжения».
• Для подавления иммунной реакции отторжения назначаются очень токсичные для организма лекарственные препараты. Кроме того, подавляя иммунитет, они снижают сопротивляемость организма к бактериальным, вирусным и грибковым инфекциям, а также к раку.
Трансплантация островков
Инсулин вырабатывается, как было указано выше, бета-клетками, которые, в свою очередь, располагаются в островках Лангерганса поджелудочной железы. Разработана методика пересадки островков Лангерганса, и содержащиеся в них бета-клетки должны вырабатывать инсулин, причем в зависимости от уровня глюкозы крови.
Островки обычно берутся из поджелудочной железы умершего человека и, очень редко, от животных. Но следует заметить, что методика пока не отработана в такой степени, чтобы ее использовать в обычной клинической практике. Все эти работы носят пока экспериментальный характер как у нас в России, так и за рубежом.
Следующая глава
Источник: https://info.wikireading.ru/80439