Воспаление поджелудочной железы практически всегда сопровождается выраженным болевым синдромом.
Для его устранения используют разные группы лекарственных препаратов: спазмолитики, анальгетики и противовоспалительные. Их комбинируют или применяют самостоятельно.
Каждый случай панкреатита и его симптомы индивидуальны, поэтому используют целый арсенал лекарственных средств для помощи пациенту.
Для лечения панкреатита используются различные медикаменты, отличающиеся по действию на организм и способу введения
Общие принципы лечения панкреатита
Терапия пациентов с острым и хроническим панкреатитом направлена на подавление воспалительного процесса в железе и устранение мучительных симптомов и синдромов.
Для начала пациенту предписывают постельный режим, а также холод на область железы для подавления ее секреции и 2 — 3 дня голода. Параллельно с этим назначают лекарственные препараты, призванные уменьшить проявления симптомов. При легких болях при панкреатите используют:
- Спазмолитики (Но-шпа, Папаверин и др.).
- Анальгетики (Анальгин, Баралгин и др.).
- Нестероидные противовоспалительные средства (Аспирин, Парацетамол и др.).
При неэффективности этой терапии в ход идет тяжелая артиллерия: наркотические анальгетики. Кроме этого, в схеме лечения используют антигистаминные, мочегонные, ферментные и другие группы лекарственных средств.
Группа противовоспалительных средств
Нестероидные противовоспалительные препараты (НПВС) — это группа медикаментозных средств, которая широко применяется для лечения различных болезней и состояний. Хотя бы один из этих препаратов всегда можно найти в домашней аптечке практически у каждого человека.
НПВС могут иметь в своем составе разные действующие вещества и выпускаться под разными наименованиями
Широкая распространенность НПВС объясняется их уникальными свойствами: они снимают воспаление, облегчают боль и снижают температуру.
За последние годы количество лекарств в этой группе существенно возросло. НПВС подразделяют по степени выраженности их противовоспалительных свойств и химическому строению. Выделяют:
- препараты с выраженной противовоспалительной активностью;
- препараты с низкой противовоспалительной активностью — ненаркотические анальгетики.
Механизм их действия обусловлен тем, что они угнетают образование фермента, который запускает реакцию воспаления. Кроме этого, эти препараты снижают порог болевой чувствительности и вызывают местное расширение сосудов и приток лейкоцитов к очагам воспаления при панкреатите.
Эффекты, оказываемые противовоспалительными препаратами
- Устранение воспаления. Самыми мощными лекарствами с этим эффектом являются Диклофенак и Индометацин.
Помимо таблетированной формы, Индометацин выпускается в виде раствора для в/м введения, мази, ректальных суппозиториев - Обезболивание. Большинство этих лекарств хорошо справляются с болями легкой и средней силы. При интенсивном болевом синдроме они могут оказаться малоэффективными и уступают по силе наркотическим анальгетикам. Наиболее высокая обезболивающая активность у Диклофенака и Кеторолака.
- Снижение температуры. Особенностью этой группы является то, что они работают только при повышенной температуре и не влияют на нормальную, поэтому их можно спокойно принимать пациентам с обычной температурой тела.
- Антиагрегационное действие. Препятствуют тормбообразованию. Самым известным и эффективным лекарством этой группы является Аспирин.
- Иммуносупрессия. При длительном использовании проявляют слабый противоаллергический эффект.
Несмотря на несомненные достоинства этой группы, применение ее при панкреатите может быть ограничено следующими факторами:
- Не используют у больных с гастропатиями и другими патологиями пищеварительного тракта. Основным побочным действием этих средств является их способность повреждать слизистую оболочку ЖКТ.
НПВС запрещены к приему при гастрите и язвенных поражениях пищеварительного тракта - Не применяют у пациентов с бронхиальной астмой и аллергическими реакциями к любому из представителей этой группы лекарств.
- С осторожностью назначают пожилым людям и пациентам с болезнями почек и печени.
Учитывая эти данные, НПВС используют при панкреатите, но под прикрытием лекарств, защищающих слизистую оболочку пищеварительного тракта. Кроме этого, их назначают короткими курсами и при болях легкой и средней степени тяжести.
Основные противовоспалительные препараты
Существует более 30 различных наименований НПВС, но при панкреатите предпочитают пользоваться всего несколькими проверенными средствами. Дозировку и конкретный препарат выбирает лечащий врач, с учетом характера воспаления и наличия других сопутствующих болезней.
Аспирин
Это средство обладает противовоспалительной активностью, подавляет агрегацию тромбоцитов и снимает умеренный болевой синдром.
Всем знакомый Аспирин принимают не только от головной боли, но и по некоторым другим показаниям
Препарат хорошо всасывается в ЖКТ. Ускорение его всасываемости происходит при измельчении таблетки и запивании ее теплой водой. Существуют растворимые формы (шипучие таблетки), которые разбавляют водой.
Противопоказанием для использования Аспирина является аллергия и склонность пациента к развитию кровотечений.
С осторожностью средство назначают при хронических болезнях желудка и 12-перстной кишки, а также у людей с бронхиальной астмой и нарушением функции почек. Не используют во время беременности и у детей до 12 лет.
Среди побочных эффектов чаще всего наблюдаются диспепсические расстройства, боли в животе и аллергические реакции. При передозировке развивается головокружение, проблемы со слухом и зрением, а также шум в голове.
Обычный и шипучий Аспирин используют при легких и средних болях любой локализации. Кроме этого, они обладают жаропонижающим эффектом.
Растворимые таблетки Аспирина часто используются для облегчения симптомов ОРВИ
Парацетамол
Один из самых безопасных представителей этой группы. Оказывает преимущественно обезболивающее действие, а также снижает высокую температуру тела. Обладает слабой противовоспалительной активностью.
Хорошо всасывается при приеме внутрь и работает в течение 3 — 4 часов. Считается относительно безопасным лекарством, которое не обладает гастротоксичностью и не влияет на агрегацию тромбоцитов.
Аллергия при употреблении этого средства встречается редко.
Лекарство считается эффективным анальгетиком для пациентов с проблемами желудочно-кишечного тракта, а также широко используется у детей и беременных женщин.
С осторожностью назначают пациентам с болезнями печени и почек. Проблемы и побочные реакции от приема Парацетамола могут наблюдаться у лиц, которые длительно принимают алкоголь. Этот факт нужно учитывать при панкреатите алкогольной этиологии.
Диклофенак
Препараты на основе Диклофенака применяются чаще остальных. Лекарство хорошо всасывается в пищеварительном тракте и оказывает сильный противовоспалительный эффект. Используют у детей и взрослых. Противопоказания для применения такие же, как и для других НПВС (гастропатии, склонность к кровотечениям и др.).
Диклофенак может выпускаться под различными торговыми наименованиями
В целом переносится пациентами хорошо, но не исключено развитие желудочно-кишечных расстройств и негативное влияние на печень. При длительном применении хорошо снимает воспаление и оказывает обезболивающее действие. При сильном болевом синдроме его предпочитают назначать и вводить внутримышечно.
Кеторолак
По силе обезболивающего действия это лекарство превосходит большинство представителей своей группы. Его эффект сравнивают с наркотическими анальгетиками. Кроме этого, Кеторолак обладает свойством снижать температуру и препятствует склеиванию тромбоцитов.
При приеме таблетки активное вещество стремительно всасывается слизистой и проявляет свое действие уже спустя 30 минут. Инъекционные формы срабатывают быстрее. При применении с опиоидными анальгетиками усиливает их обезболивающее действие. Это дает возможность применять их в более низких дозах.
Курс лечения не должен превышать недели. У пожилых пациентов и людей, имеющих проблемы с алкоголем, назначают с осторожностью.
Для достижения скорейшего эффекта используется парентеральное введение лекарства
Кеторолак обладает выраженным негативным влиянием на пищеварительный тракт.
Меры предосторожности при лечении НПВС
Выбор противовоспалительных средств при панкреатите осложняется их специфическими побочными действиями на желудочно-кишечный тракт. Решить эту проблему можно принимая препараты короткими курсами и под прикрытием защищающих ЖКТ лекарств. Дополнительно при панкреатите применяют спазмолитики (Метеоспазмил и др.), а при сильных болях доктор назначает опиоидные препараты.
Терапия при панкреатите должна быть комбинированной и сочетать требования по питанию и режиму с правильно подобранной медикаментозной терапией. Только в этом случае есть шанс сохранить здоровье и избавиться от проблемы.
В видео рассказывается о том, что следует знать пациентам, которым назначили нестероидные противовоспалительные средства:
Источник: http://peptic.ru/pankreatit/preparaty/dejstvie-protivovospalitelnyx-preparatov-pri-pankreatite.html
Противовоспалительные препараты для поджелудочной – как быстро вылечить панкреатит
Специально разработанные фармакологические противовоспалительные препараты при панкреатите позволяют предотвратить или существенно замедлить переваривание поджелудочной железы собственными ферментами, а также снизить общую интоксикацию организма, страдающего от воспаления.
Противовоспалительные лекарства
Назначают больному дозу и конкретные противовоспалительные от поджелудочной назначают исходя из характера заболевания — хронического или острого.
Такие лекарства, кроме снижения воспаления, выполняют следующие функции:
- повышают порог болевой чувствительности;
- воздействуют антиагрегационно — препятствуют тромбообразованию;
- расширяют прилегающее к очагу поражения кровеносные сосуды, тем самым увеличивая доступ лейкоцитов для естественной борьбы с воспалением;
- при долгом введении обеспечивают иммуносупрессию — небольшой антиаллергический эффект.
Противовоспалительные средства для поджелудочной железы при ее воспалении назначают комплексно с другими медикаментами:
- спазмолитики (Но-шпа, Бускопан и т.д.);
- антибиотики (пенициллины, цефалоспорины);
- ингибиторы протеолиза (Гордокс);
- обезболивающие (Дексалгин, Баралгин и прочие).
В клинической терапии чаще всего при панкреатите применяют НПВС — нестероидные противовоспалительные средства.
Нестероидные противовоспалительные средства при панкреатите довольно удобны и универсальны, попадая в организм, воздействуют сразу по трем направлениям:
- полностью купируют (или уменьшают) болевой синдром, при сильной его выраженности помогут лишь анальгетики наркотические;
- уменьшают воспалительные реакции;
- купируют лихорадку; при этом совершенно безопасны для применения при нормальной температуре.
Все НПВС действуют по единому механизму, подавляя синтез простагландинов и других воспалительных медиаторов.
Они группируются по:
- химическому составу;
- способности справляться с различным воспалительным процессом.
Рекомендуем ознакомиться:
Конкретные лекарства от воспаления поджелудочной
Представлено около тридцати веществ, используемых для борьбы с воспалительными процессами, однако при панкреатите их применение сводится лишь к нескольким основным.
При умеренном болевом синдроме часто назначают:
- аспирин;
- парацетамол;
- кеторолак.
Выраженным обезболивающим действием обладают:
- диклофенак;
- индометацин (в разных фармакологических формах: таблетках, в виде мазей, ректальных суппозиториев и инъекционных внутримышечных растворов).
Нимесил при панкреатите
Нимесил относится к неселективным НПВП и содержит в своем составе активный компонент – нимесулид. Препарат оказывает умеренное обезболивающее, противовоспалительное и жаропонижающее действие. Выпускает в виде суспензии для приготовления раствора, которая заключена в пакетики (по 100 мг).
При панкреатитах используется в качестве симптоматической терапии, для уменьшения воспаления и болевого синдрома. Лекарство запрещено пациентам с непереносимостью к нимесулиду, болезнью Крона в фазе обострения, язвой в анамнезе; при тяжелой сердечной, печеночной или почечной недостаточности.
Диклофенак при панкреатите
Диклофенак имеет одноименное действующее вещество и выпускается в виде таблеток, растворов для инъекций. Средство наиболее эффективно при воспалительных болях, которые имеются и при панкреатитах.
Препарат не рекомендован для длительного применения и противопоказан при эрозивно-язвенных заболеваниях ЖКТ, тяжелой сердечной патологии, гемофилии, органных недостаточностях и детям до 15 лет.
Как принимать противовоспалительные средства
Если назначенные врачом противовоспалительные препараты при панкреатите имеют форму таблеток, они запиваются водой до приема пищи.
При выраженном болевом синдроме НПВП используются в виде растворов для внутривенного или внутримышечного введения. Таким образом большое количество вещества попадает в кровоток, следовательно, ожидаемый эффект наступает гораздо раньше, чем при употреблении таблеток.
Для лучшего воздействия на больной орган пациенту показан функциональный покой (то есть на пару дней воздержание от приема пищи во время обострения) и охлаждение воспаленной области (посредством наложения холодной грелки).
В целях снижения риска неблагоприятного воздействия противовоспалительных лекарств, их назначают короткими курсами с одновременным приемом антацидов, которые защищают слизистую оболочку желудка от агрессивного влияния НПВП (омез, ранитидин).
Побочные последствия и передозировка
Внимание! Все противовоспалительные для поджелудочной следует принимать при строгом врачебном контроле во избежание тяжелых последствий для здоровья, вплоть до летального исхода.
На некоторые лекарственные средства возможны аллергические реакции (часто на аспирин).
В основном специфические побочные действия при такой терапии (при отсутствии противопоказаний к применению) выражаются:
- диспепсическими расстройствами;
- болями в области живота;
- аллергией.
Передозировка препаратами проваляется:
- головокружениями и «тяжестью» в области головы;
- ухудшением зрения и слуха.
Советуем также ознакомиться:
- Креон при панкреатите;
- Опасность паренхиматозного панкреатита;
Когда прием противовоспалительных препаратов нежелателен
- Вещества, причисленные к группе НПВС, довольно активно, даже агрессивно, воздействуют на слизистую желудка.
- Таблетированные НПВС лучше не принимать лицам:
- с заболеваниями желудка, 12-перстной кишки и толстого кишечника;
- с патологиями печени и почек;
- пожилым людям.
Источник: https://lechigastrit.ru/podzheludochnaya-zheleza/lekarstvennoe-lechenie/protivovospalitelnye-preparaty-pri-pankreatite.html
Медикаментозное лечение панкреатита
Лечение панкреатита всегда комплексное, включающее в себя диетотерапию, соблюдение постельного режима и обязательный прием медикаментов. Лекарственные средства включают в себя препараты, снимающие воспаление в органе и болевой синдром.
Назначение препаратов
Для начала терапии патологии врачом после соответствующего обследования назначается схема медикаментозного лечения, которая зависит от тяжести протекания болезни и общего самочувствия больного. Общей схемы лечения не существует, каждому пациенту курс лечения подбирается индивидуально.
Для начала, в острый период панкреатита, надо обязательно соблюдать постельный режим, в связи с этим при отягощенной форме острого течения терапия проходит только в стационаре. При несоблюдении данного обязательного правила можно довести заболевание до нарушения жизненно важных функций.
В течение первых трех дней острого периода рекомендуется отказаться от приема пищи и употреблять только жидкость, для недопущения обезвоживания организма и для скорейшего вывода токсических веществ из организма.
Для облегчения общего состояния пациента при сильных болях назначается терапия медикаментами. Комплексное лечение включает прием нескольких видов медикаментов для избавления от различной симптоматики заболевания и восстановления функциональности поджелудочной железы.
Из препаратов для терапии острого панкреатита можно выделить антибиотики, антиферментные средства, обезболивающие препараты и лекарства, снимающие спазмы.
При хроническом панкреатите в схему лечения обычно входят ферментные препараты, лекарства для снятия спазмов, противовоспалительные препараты. Кроме этого, обязательно употребляют средства, оказывающие желчегонный, обволакивающий эффект, и проводится витаминная терапия.
Врач-диетолог определит режим питания и назначит диету, которая должна обязательно соблюдаться в домашних условиях.
Для терапии патологии принимаются такие группы препаратов:
- препараты от спазмов и оказывающие анальгезирующее воздействие;
- ферментные и антиферментные средства;
- антациды;
- препараты седативного воздействия;
- H2-блокаторы гистаминовых рецепторов.
Когда в патологию вовлекаются железы, которые отвечают за синтез инсулина, в курс лечения еще включают инсулиновые средства.
Следует обязательно следовать рекомендациям врача, если неправильно лечить острое течение панкреатита, он способен перейти в хроническое течение.
Препараты для борьбы с болью
Панкреатит сопровождается острыми и сильными болевыми ощущениями. Для их купирования принимают спазмолитики, которые устраняют болевые ощущения и спазмы. При опоясывающих и интенсивных болях врач может назначить наркотические анальгетики, которые приобретаются только по рецепту.
К спазмолитическим препаратам относятся:
- «Папаверин» — трижды в день по 1 таблетке. Противопоказания – печеночная недостаточность, аллергия, глаукома, пожилой возраст;
- «Мебеверин» («Меверин», «Тримедат» «Апрофен», «Ниаспам», «Дюспаталин»). Их принимают дважды в день по 200 мг до еды за 20 минут. Прием этих препаратов разрешен с 12 лет. К противопоказаниям относят — аллергическую реакцию на действующее вещество, беременность;
- «Но-шпа» («Спазмол», «Дротаверина гидрохлорид», «Дротаверин») – трижды в день (с промежутком в 8 часов) по 1-2 таблетки. Противопоказания — гиперчувствительность, печеночная и почечная недостаточность;
- «Спазмомен» («Риабал») – трижды в день за 20 минут до приема пищи по 1 таблетке. Противопоказание – гиперчувствительность.
Спазмолитики не рекомендуется принимать без рекомендаций врача больше 2 дней. Данные препараты могут способствовать возникновению побочных эффектов, таких, как головокружение, понижение артериального давления, тошнота, рвота.
Когда идет процесс воспаления железы, у пациента ощущается сильная боль с левого бока под ребрами в верхней части живота. Болевой синдром может затрагивать поясницу, спину, между лопатками. Данные зоны говорят о том, какая область органа поражена.
Для избавления от болевого синдрома принимаются следующие лекарства:
- сильные анальгетики – «Анальгин», «Баралгин»;
- нестероидные препараты – «Ибупрофен», «Парацетамол».
Для снятия непереносимой боли назначают наркотические анальгетики, введение которых производится внутримышечно:
- «Бупренорфин»;
- «Трамадол».
Лекарственные средства для нормализации функции пищеварения
Медикаментозное лечение патологии включает обязательный прием ферментов. Они необходимы для устранения диспепсических расстройств, успокаивают поджелудочную железу, помогают правильному перевариванию пищи, восстанавливают всасывание полезных веществ.
Панкреатин – это главный фермент, нужный при панкреатите.
Содержится в следующих таблетированных препаратах:
- «Панцитрат»;
- «Креон»;
- «Фестал»;
- «Мезим»;
- «Панкренорм»;
- «Энзистал».
В составе лекарственных препаратов также имеются: амилаза, липаза, протеаза. Данный состав препаратов:
- помогает нормальному всасыванию органических веществ;
- борется с расстройствами диспепсического характера;
- способствует нормализации переваривания пищи;
- помогает работе поджелудочной.
Их принимают за 15-20 минут до еды трижды в день по 1-2 таблетки. Противопоказания – кишечная непроходимость, индивидуальная непереносимость, острый гепатит.
Не рекомендуется пить ферменты больше 10 дней. Длительное употребление панкреатина способно вызвать гиперурикозурию. Важно привязать прием ферментных лекарств к приему пищи или сразу после еды.
При достаточном поступлении панкреатина в организм происходит возмещение нехватки поджелудочной железы. Все элементы, поступающие с продуктами питания в организм, имеют хорошую усвояемость, и пациенту не грозит проблема истощения и авитаминоза.
При приеме антиферментных средств:
- уменьшается интоксикация организма;
- снижается болевой синдром;
- улучшается самочувствие пациента;
- уменьшается риск летального исхода;
- блокируется развитие отека и некроз тканей.
Выделяют такие препараты:
- «Трасилол»;
- «Трасколан»;
- «Гордокс»;
- «Ингитрил»;
- «Контрикал».
В стационаре антиферментные препараты вводятся в вену или внутримышечно в первые сутки после приступа панкреатита. Эти медикаменты нужны, чтобы приостановить еще большее воспаление тканей из-за выброса панкреатического секрета.
Препараты для снижения уровня соляной кислоты при панкреатите с повышенной кислотностью
Терапия панкреатита Н2-блокаторами нужна для уменьшения синтеза соляной кислоты. Данное лечение разгружает поджелудочную и предупреждает синтез ею ферментов. При обострении панкреатита, нужно провести временное торможение синтеза желудочного сока. Данная процедура временная, потом надо будет проводить стимуляцию для адекватной работы пищеварительной системы.
Прием Н2-блокаторами может сопровождаться такими побочными явлениями:
- аллергией;
- тошнотой;
- выпадением волос;
- к запорам;
- сбоем в работе сердца;
- нарушением менструального цикла у женщин, снижением сексуального влечения.
К антисекреторным медикаментам относят:
- «Омепразол» («Омез», «Нофлюкс», «Зероцид», «Ультоп», «Барол», «Омитокс»). Их принимают дважды в день натощак по 1 капсуле через одинаковый интервал времени. Данные препараты не разрешены к применению при гиперчувствительности к активному веществу, детям до 5 лет, в период грудного вскармливания;
- «Ранитидин» («Гистак», «Гастросидин», «Фамотидин», «Ацилок», «Циметидин»). Прием осуществляется дважды в сутки за полчаса до приема пищи по 1 таблетке. Противопоказаниями являются — беременность, индивидуальная непереносимость, период грудного вскармливания. Курс – около 2 недель. Возможные побочные эффекты: понос, головная боль, метеоризм, тошнота, выпадение волос, высыпания на коже.
Противовоспалительные препараты
Группа противовоспалительных препаратов нужна при остром воспалении. Но принимать такие лекарственные средства при панкреатите нежелательно, из-за возможности упущения подлинной динамики болезни.
Кроме этого, данные средства имеют побочные эффекты и не могут назначаться на срок больше, чем 10 дней:
- «Ибупрофен»;
- «Диклофенак»;
- «Нимесулид»;
- «Найз».
Лекарственные средства против воспаления в поджелудочной
Антибиотики эффективно борются с воспалением органа, окружающих его органов и тканей, они могут предотвратить вероятные осложнения (абсцессы, перитонит, панкреонекроз, сепсисы). Применяются антибиотики широкого спектра действия:
- макролиды;
- цефалоспорины нового поколения;
- фторхинолоны.
Цефалоспорины — «Цефтриаксон», «Цефотаксим», «Цефоперазон», «Цефтазидим», «Клафоран» выпускаются в форме порошка или лиофилизата для изготовления раствора. Они принимаются в виде инъекций внутримышечно или внутривенно (в стационарах).
Раствор разводят так: берут воду для инъекций — 1 ампулу (2 мл) и лидокаин — 1 ампулу (2 мл). Эту смесь вбирают в 5 мл шприц и вводят во флакон с порошком, встряхивают. После растворения порошка раствор можно использовать для введения.
Курс таких препаратов – 7-10 дней, дважды в день по 1 уколу (для взрослых дозировка цефалоспоринов 1 г во флаконе).
К макролидам относят: «Азитромицин», «Рокситромицин», «Эритромицин», «Джозамицин», «Фромилид», «Кларитромицин», которые выпускаются в форме таблеток или капсул для приема внутрь. Они относятся к самым безопасным препаратам группы антибиотиков.
Для маленьких детей эти препараты производятся в виде порошка для суспензий. Они просты в применении и дают эффект. Принимаются не дольше 5 дней единожды в день за 1 час до приема пищи или после — через 2 часа после еды.
Взрослая дозировка — 500 мг. У данных препаратов есть один недостаток – использование их запрещено в период беременности и грудного вскармливания.
Кроме этого, нельзя осуществлять прием средств совместно с антацидными препаратами и употреблять алкоголь.
К фторхинолонам относят — «Левофлоксацин», «Норфлоксацин», «Ципрофлоксацин», «Моксифлоксацин». Они могут производиться в форме таблеток и растворов для инфузий. Дозировка – дважды в сутки по 500 мг через равный временной интервал в течение 7-10 дней. Эти препараты очень эффективны, но токсичны.
К противопоказаниям относят — аллергические реакции, беременность, колит, грудное вскармливание, также возраст до 18 лет. С осторожностью могут назначаться людям с эпилепсией, патологиями кроветворной системы, печеночной и почечной недостаточностью, с заболеваниями мозга.
Противопоказан прием в сочетании с препаратами, разжижающими кровь.
Лекарства для защиты клеток
В целях восстановления клеток печени принимают таблетки: «Эссенциале Форте». Средство употребляется вместе с назначением лекарств-антибиотиков.
Этот препарат принимают трижды в день по 1 капсуле во время еды. Фосфолипиды, присутствующие в составе, восстанавливают и защищают клетки. «Эссенциале Форте» хорошо сказывается на метаболизме, имеет немного побочных эффектов, передозировка не угрожает здоровью.
Имеются следующие аналоги:
- «Эссливер Форте»;
- «Резалют про».
Прочие препараты при панкреатите
Для абсорбции и вывода из организма вредоносных элементов, для борьбы с болезнетворной микрофлорой прописывают препарат с широким спектром действия — «Полифепан». Это средство — на натуральной основе, аналогом его считается «Энтеросгель».
Лекарство принимают вместе с другими средствами при лечении патологии, которые связаны с интоксикацией.
При дисбактериозе, поражении кишечника, аллергическом проявлении помогает «Аципол», который нормализует работу кишечника.
Для улучшения пищеварения принимают «Иберогаст». Данный препарат оказывает тонизирующее и желчегонное действие.
Лекарство на растительной основе, которое лечит желчевыводящие пути, – «Фламин». Оно относится к холекинетическим препаратам, избавляет от спазмов и воспаления, способствует повышению синтеза необходимого объема желчи. Из подобных препаратов можно отметить:
Правила приема медикаментов при панкреатите
Панкреатит считают серьезным заболеванием, которое приводит к нарушениям функций поджелудочной железы. Во избежание развития тяжелых осложнений, которые способны привести к летальному исходу, следует тотчас обращаться за помощью к врачу и начинать терапию.
Медикаментозное лечение панкреатита длится около месяца. Бесконтрольный прием медикаментов может привести к формированию побочных эффектов и нежелательных последствий.
Для большей эффективности терапии пациенту необходимо следовать строгой диете, которая предполагает отказ от жареных, жирных, острых блюд.
Источник: https://MoyJivot.com/preparaty/lechenie-pankreatita-medikamentami
Эффективные противовоспалительные препараты при панкреатите
Противовоспалительные при панкреатите применяются для предотвращения прогрессирования патологических процессов и снижения болевых ощущений в поджелудочной железе. Препараты этой группы выпускаются в нескольких медикаментозных формах и могут вводиться в организм пациента пероральным (через рот) или парентеральным (минуя пищеварительный тракт) путем.
Противовоспалительные при панкреатите применяются для предотвращения прогрессирования патологических процессов и снижения болевых ощущений в поджелудочной железе.
Показания и противопоказания к приему
Противовоспалительные препараты используются в комплексном лечении острых и хронических рецидивирующих панкреатитов, протекающих на фоне умеренно выраженного болевого синдрома. Ограничения к приему большинства таких средств распространяются на:
- непереносимость их активных или вспомогательных компонентов;
- выраженные нарушения функции печени;
- тяжелую почечную недостаточность;
- обострение язвенной болезни 12-типерстной кишки и желудка;
- тяжелые сердечные патологии;
- беременность;
- лактацию;
- возраст больного до 12 лет.
Лицам пожилого возраста и пациентам, страдающим сахарным диабетом, бронхиальной астмой, умеренными нарушениями в работе почек и печени, необходимо соблюдать осторожность при включении противовоспалительных средств в схему лечения болезни.
Виды средств
В терапии панкреатита гастроэнтерологи нередко используют Индометацин, который можно приобрести в виде таблеток, капсул, ректальных свечей и раствора для инъекций.
Этот препарат является нестероидным противовоспалительным средством (НПВС), обладающим способностью подавлять синтез простагландинов — веществ, ответственных за возникновение отечности и болевого синдрома в месте воспаления.
При панкреатите медикамент применяется в качестве обезболивающего, противовоспалительного и жаропонижающего лекарства.
Противовоспалительное действие на поджелудочную железу оказывает Преднизолон — препарат, являющийся синтетическим аналогом гормонов кортизона и гидрокортизона, продуцируемых корой надпочечников.
Средство способствует заживлению воспаленных участков проблемного органа, помогая тем самым купировать болезненные ощущения в нем. При остром течении панкреатита врачи применяют Преднизолон в виде раствора для внутривенного и внутримышечного введения.
После купирования острого состояния лечение заболевания продолжают с помощью таблетированной формы препарата.
В комплексном лечении панкреатита применяется Вобэнзим — противовоспалительное, противоотечное и иммуномодулирующее средство на основе растительных и животных ферментов.
В комплексном лечении панкреатита применяется Вобэнзим — противовоспалительное, противоотечное и иммуномодулирующее средство.
Медикамент выпускается в виде таблеток, содержащих протеолитические энзимы из папайи, ананаса и поджелудочной железы животных. Его прием ускоряет заживление воспаленного органа и оказывает общеукрепляющее воздействие на весь организм.
Для подавления воспалительного процесса при инфекционном панкреатите врачи назначают больным Фуразолидон — антибиотик группы нитрофуранов, выпускаемый в виде таблеток. Благодаря противомикробной активности это средство быстро уничтожает бактерии, поддерживающие воспаление в поджелудочной железе, и предотвращает распространение патологического процесса на другие органы ЖКТ.
Кроме Фуразолидона противовоспалительную активность при панкреатите инфекционного генеза проявляет Трихопол.
Препарат производится в таблетированной форме. Его действующим компонентом является противомикробное вещество метронидазол. Прием Трихопола помогает ликвидировать патогенные микроорганизмы, обитающие на слизистой оболочке больного органа, и добиться быстрого восстановления поврежденных патологией тканей.
Чтобы ускорить процесс заживления воспаленной поджелудочной железы можно использовать капли Иберогаст.
Чтобы ускорить процесс заживления воспаленной поджелудочной железы, гастроэнтерологи используют капли Иберогаст.
Основу этого средства составляют натуральные экстракты ромашки, мелиссы, мяты, чистотела, корней солодки и других лекарственных растений.
Действие компонентов препарата направлено на снижение концентрации соляной кислоты в желудочном соке, вызывающей раздражение стенок поджелудочной железы, и нормализацию пищеварения.
Производимый эффект
Использование при панкреатите медикаментозных средств с противовоспалительным эффектом помогает избавиться от очагов воспаления в поджелудочной железе и снять ее отечность, полностью купировать или сделать менее интенсивными болевые ощущения в ней и нормализовать температуру тела, которая при наличии воспалительного процесса в организме нередко повышается. Также применение этих препаратов способствует предотвращению развития сахарного диабета, абсцесса брюшной полости, сепсиса и других тяжелых осложнений панкреатита.
Особенности приема противовоспалительных при панкреатите
Противовоспалительные при заболевании поджелудочной железы следует принимать по составленной гастроэнтерологом схеме, строго соблюдая рекомендованные им дозировки.
Препараты, предназначенные для перорального приема, нужно запивать только водой без газа (ни в коем случае не молоком, чаем или соком). Противовоспалительные, относящиеся в группе НПВС, следует принимать, когда возникает необходимость в купировании острой боли.
Ферментные средства рекомендуется употреблять во время еды, а препараты с противомикробным действием — сразу после ее завершения.
Источник: https://pankreatit.guru/lechenie/preparaty/protivovospalitelnye
Как лечить панкреатит поджелудочной железы таблетками?
Панкреатит – это одно из наиболее распространённых заболеваний пищеварительной системы человека.
Основой возникновения комплекса характерных симптомов (опоясывающая боль, понос, подъем температуры тела) является нарушение экскреторной функции с избытком собственных ферментов.
Часто такая картина возникает после громкого застолья с употреблением большого количества алкоголя. Поскольку иногда трудно отказать себе в мирских потехах, то стоит знать, как же правильно лечить воспаление поджелудочной железы.
Базовые принципы
Во-первых, надо понимать, что болезнь может протекать в острой и хронической форме, а, значит, лечение может отличаться. Первая характеризуется высокой активностью процесса и требует немедленной госпитализации.
Часто атака панкреатита может стать причиной оперативного вмешательства.
Затяжное повреждение поджелудочной железы протекает значительно легче с периодами обострения и ремиссии, которые лечатся обычными медикаментозными препаратами.
Во-вторых, существуют базовые понятия в терапии недуга, которые одинаковы в обоих случаях и включают такие аспекты:
- снятие болевого синдрома;
- ликвидация диспепсических расстройств;
- борьба с воспалительным процессом;
- предотвращение развития осложнений;
- реабилитация;
- улучшение качества жизни.
В зависимости от того, как протекает болезнь, комплекс целебных мероприятий может отличаться.
Лечение острого панкреатита
Как уже упоминалось выше, картина внезапного воспаления поджелудочной железы наиболее часто возникает после употребления большого количества жирной пищи и алкоголя. В таком случае обязательно надо вызвать скорую помощь и госпитализировать пациента. Для эффективного лечения на первом этапе используют:
- Холод на живот в проекции повреждённого органа. Это способствует сужению сосудов и снижению воспалительного процесса;
- Функциональный покой поджелудочной железы. По-простому – нужно минимум 24-48 часов поголодать. Из-за гиперсекреции пищеварительных ферментов прогрессирует болезнь, поэтому нужно на начальных этапах максимально ограничить усугубляющие факторы, в данном случае – употребление пищи;
- Приём спазмолитических лекарств. Эффективными во время острой атаки воспаления поджелудочной железы являются Но-шпа по 2 таблетки (0,08 г), Папаверин 2-3 таблетки (0,08-0,12 г) или Платифиллин 3 штуки (15 мг) однократно. При отсутствии обезболивающего действия не рекомендуется повторный приём препаратов из-за возможности развития побочных реакций;
Последующее лечение должно проводиться под присмотром врача в стационаре и осуществляется по аналогичной схеме, что и для затяжного воспаления поджелудочной железы.
Медикаментозное лечение хронического панкреатита
Сразу стоит отметить, что курс терапии при подобной проблеме всегда должен быть индивидуальным и комплексным. Не бывает одинаково протекающих заболеваний так же, как и не бывает идентичных людей. Подход к исцелению каждого больного обязан учитывать все аспекты и особенности конкретного организма. Тем не менее, существует ряд базовых лекарств, которые используются практически всегда.
Первый шаг – снятие боли
Для купирования болевого синдрома применяют:
- Спазмолитики. Вышеуказанные Но-шпа, Папаверин и другие представители данной группы препаратов прекрасно подходят для снятия слабых и средних болевых ощущений. Дозировка: по 1 таблетке 3-4 раза в сутки перед приёмом пищи;
- Нестероидные противовоспалительные средства. Лучшим выбором в лечении недуга будет Парацетамол, Анальгин или Баральгин. Легко запомнить способ применения, поскольку для всех препаратов он одинаковый – по 2 таблетки 3 раза на день после еды. Они также владеют противовоспалительным свойством, что очень уместно в случае панкреатита;
- При обострениях хронического процесса с выраженной болью в животе можно использовать Промедол по 25-50 мг (1-2 таб.) с максимальной суточной дозой в 200 мг или Трамадол по 1 таблетке 50 мг одноразово для снятия приступа. Такие препараты необходимо принимать с особой осторожностью и обязательно уведомить лечащего врача про их использование.
Второй шаг — нормализация
Следующим шагом в лечении воспаления поджелудочной железы является нормализация экскреторной функции. Для этого используют:
- Ферментативные лекарства. Эта группа препаратов призвана помочь повреждённому органу адекватно переваривать продукты, которые поступают извне. Большую популярность среди врачей-гастроэнтерологов имеют:
- Креон 25 000. Выпускается в капсулах по 300 мг. Принимать нужно по 1 штуке во время каждого приёма пищи 3 раза на день;
- Панкреатин 25 000. В форме драже надо выпивать по 2 пилюли с едой трижды в сутки;
- Панцитрат 10 000 или 25 000. Суточная доза составляет 75 000 единиц действия (ЕД). Употреблять необходимо по 1 (25 тис. ЕД) или 2-3 (10 тис. ЕД) капсулы с каждым приёмом еды.
Пациенты, которые лечатся от хронического панкреатита, должны быть готовы к длительному применению данной группы медикаментов, поскольку у них развивается недостаточность экскреторной функции поджелудочной железы.
- Антиферментные препараты. Их используют только при резких обострениях с выбросом большого количества активных энзимов, а лечение проводят в стационаре под капельницей. Чтобы предотвратить разрушающий эффект протеолитических веществ внутривенно вводятся Контрикал по 200 000 ЕД и Гордокс 500 000 ЕД медленно. Суточная доза составляет 400 000 и 1 000 000 ЕД соответственно.
Третий шаг – защита и профилактика
Поскольку поджелудочная железа страдает от неправильного выделения собственного секрета, необходимо защитить пищеварительную систему и предотвратить возникновение осложнений. С этой целью используют:
- Антациды. Эта группа медикаментов снижает кислотность в желудке и предупреждает негативное влияние слишком активных ферментов, которые попадают сюда из-за 12-перстно-желудочного рефлюкса. Кроме того, они способствуют защите слизистой оболочки и не допускают развитие язвенной болезни. Популярными являются Омепразол по 2 капсулы (0,02 г) однократно перед завтраком, Нольпаза по 1 таблетке (0,02 г) утром и вечером до еды и Фосфалюгель по содержимому 1 пакетика 3 раза да день перед приёмами пищи;
- Н2-блокаторы. Это средства, которые объединяют обезболивающий и противокислотный эффекты. Используются относительно редко, поскольку имеют ряд побочных реакций. Не рекомендуется приписывать их молодым мужчинам из-за высокого риска развития импотенции. Наиболее популярными представителями являются Ранитидин и Фамотидин. Назначаются соответственно по 1 таблетке 2 раза на день до еды (лучше утром и вечером). Блокируя рецепторы гистамина, препараты снижают кислотность и уменьшают болевые ощущения.
Отдельные особенности лечения панкреатита
Медицина располагает огромным арсеналом разнообразных средств, но лечить хронический панкреатит до сих пор трудно. Каждый пациент с такой болезнью обязан понимать, что если он сам не приложит максимум усилий для поддержания собственного здоровья, то никакие таблетки ему не помогут. Помимо приёма медикаментов, необходимо соблюдать ещё несколько условий:
- диета — желательно максимально ограничить жаренную и копчёную еду;
- отказ от алкоголя и курения. Особенно это важно в период обострения заболевания;
- стараться избегать стрессовых ситуаций. Конечно, в современном мире такое практически невозможно, но стоит попытаться;
- дозированные физические упражнения. Лёгкая физкультура укрепляет организм и нормализует физиологические процессы выделения всех жидкостей.
- Лечить панкреатит нужно комплексно с использованием всех доступных средств.
- Похожие записи
Источник: http://GormonOff.com/farmakologiya/kak-lechit-pankreatit-podzheludochnoj-zhelezy-tabletkami

 Помимо таблетированной формы, Индометацин выпускается в виде раствора для в/м введения, мази, ректальных суппозиториев
Помимо таблетированной формы, Индометацин выпускается в виде раствора для в/м введения, мази, ректальных суппозиториев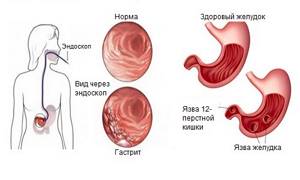 НПВС запрещены к приему при гастрите и язвенных поражениях пищеварительного тракта
НПВС запрещены к приему при гастрите и язвенных поражениях пищеварительного тракта