Это либо осложнения в виде чисто кожных проявлений (первичные), либо приводящие не только к поражению кожи, но и вовлечению в процесс глубоко лежащих структур (вторичные, относимые к последствиям сахарного диабета).
Несмотря на то, что по картинкам из интернета трудно судить о глубине наступивших в организме изменений, сам факт, что они уже «выплеснулись наружу» (на кожу и под неё), свидетельствует об их значительности – и о необходимости принятия новой стратегии — системы мер по обузданию выходящей из-под контроля болезни.
Изменение кожных покровов при сахарном диабете
- Помимо изнурения организма частым мощным мочеиспусканием, сладости мочи на вкус (ввиду наличия в ней сахара), одним из первейших признаков диабета служит обезвоживание, проявляющееся неутолимой жаждой и постоянной сухостью во рту, несмотря на частое обильное питьё.
- Наличие этих симптомов обусловлено серьёзными расстройствами биохимических процессов, в результате которых вода словно бы «протекает насквозь», не задерживаясь в тканях.
- Виновата в этом гипергликемия (избыточное содержание в крови сахара ввиду расстройства углеводного обмена), вследствие которой нарушается обмен веществ в тканях мозга с возникновением его дисфункции.
- Расстройство тонких механизмов настройки мозга ведёт к нарушениям работы нервной и сосудистой систем – в результате возникают проблемы с кровоснабжением и иннервацией тканей, что служит причиной расстройства их трофики.
- Снабжаемые питательными веществами в недостаточных количествах, «затопленные» не удаляемыми вовремя токсичными продуктами обмена веществ, ткани начинают перерождаться, а затем и разрушаться.
Кожные заболевания у диабетиков
Внешний вид покровов вследствие болезни значительно изменяется, производя впечатление неряшливости ввиду:
- грубого утолщения кожи, утратившей свою упругость;
- выраженного шелушения, особенно значительного в волосистой зоне головы;
- появления омозолелостей на ладонях и подошвах;
- растрескивания кожи, приобретающей характерную желтоватую окраску;
- изменения ногтей, их деформации и утолщения пластин по причине подногтевого гиперкератоза;
- тусклости волос;
- появления пятен пигментации.
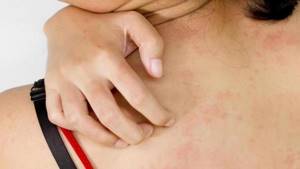
Ввиду сухости верхнего слоя кожи и слизистых, переставших выполнять свою защитную роль, кожного зуда, приводящего к расчёсыванию (обеспечивающему лёгкость инфицирования – попадания возбудителей в недра тканей), диабетики подвержены гнойничковым заболеваниям – у подростков и молодых людей это прыщи, у взрослых больных:
- фолликулиты;
- фурункулы и другие глубокие пиодермии;
- проявления кандидоза.
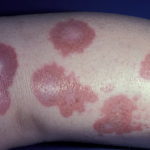
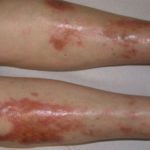
Фото распространенных высыпаний при сахарном диабете:
Фурункулы Кандидоз Фолликулит
- Расстройства трофики кожи области скальпа приводят к дисфункции потовых и сальных желёз (с появлением перхоти и диффузного – равномерного для всей головы – выпадения волос).
- Состояние покрова нижних конечностей страдают особенно сильно – ввиду значительности физической нагрузки на нижние конечности, выраженность сосудистых расстройств здесь сильнее, к тому же ноги почти постоянно одеты и обуты, что ещё более затрудняет кровообращение.
- Все это способствует возникновению гнойничковой сыпи, расчёсы же и мелкие повреждения отличаются трудностью заживления – но зато склонностью к изъязвлению.
- Изменение уровня pH поверхности покровов не только способствует внедрению микробной инфекции, но и потворствует приживанию на ней микозной (грибковой) флоры – кандидозной (дрожжеподобной, являющейся причиной молочницы) и лишайной.
Первичные болезни
Наряду с такими ранними симптомами диабета, как зуд (особенно в зоне гениталий), длительность процесса заживления мелких повреждений (ссадин, ран, потёртостей), кератоз-акантоз с появлением гиперпигментации век, областей гениталий (с вовлечением внутренних поверхностей бёдер) и подмышек становится возможным появление специфической патологии – диабетических:
- дермопатии;
- некробиоза,
- липодистрофии;
- пузырчатки.
Дермопатия
- Выражается она возникновением папул окраски от красноватой до почти коричневой, небольшого диаметра (от 5 до 10-12 мм), симметрично располагающихся на конечностях, чаще всего на передних поверхностях голеней.
- В последующем они трансформируются в атрофические гиперпигментированные пятна с чешуйчатым шелушением, способные как сохраниться, так и исчезнуть самопроизвольно по прошествии 1-2 лет (в связи с наступившим по какой-либо причине улучшением микроциркуляции и уменьшением выраженности специфической микроангиопатии).
- Расстройств самочувствия образования не вызывают, специального лечения не требуют, чаще всего отмечается возникновение у мужчин с большим «стажем» диабета II типа.
Липоидный некробиоз
- Является более частым состоянием у женщин, нежели у мужчин, проявляется у 1-4% инсулинозависимых диабетиков (независимо от возраста, но наиболее часто в рамках 15-40 лет).
- Чёткой параллели с давностью заболевания не прослеживается (патология способна как предшествовать развёрнутой клинике болезни, так и возникнуть одномоментно с ней), то же касается степени тяжести диабета.
- Независимо от мест инъекций инсулина очаги (единичные, с обширной площадью поражения) локализуются на голенях, в начале процесса характеризуясь образованием приподнятых над поверхностью пятен либо узелков-бляшек плоской формы с гладкой поверхностью.
Они имеют иссиня-розовую окраску, очертания округлые либо заданные извилистым контуром чётко очерченной границы, перемещающейся к периферии по мере роста очага. Окончательный облик образований настолько типичен, что не требует дифференциации от подобных ему структур (анулярной гранулемы и аналогичного).
- Это чётко отграниченные от окружающих тканей очаги, имеющие вытянутую по направлению длины конечности форму (овальную или полигональную).
- Приподнятый краевой воспалительный вал кольцевидной конфигурации (синюшно-розового цвета с явлениями шелушения) окружает центральное поле (окраски от жёлтой до желтовато-коричневатой), словно бы западающее, на деле же имеющее одинаковый с окружающей кожей уровень.
- Фото поражений кожи при липоидном некробиозе:
Продолжающиеся атрофические процессы в центре образования приводят к появлению:
- телеангиоэктазий;
- слабо выраженной гиперпигментации;
- изъязвления.
Заметных ощущений изменение структуры кожи не вызывает, болезненность появляется лишь при начавшемся изъязвлении.
К другим изменениям кожи при сахарной болезни следует отнести явления:
- Диабетической липодистрофии – атрофии (вплоть до его полного исчезновения) слоя подкожного жира с наступающим вследствие этого истончением кожи, появлением «сосудистых звёздочек»-телеангиоэктазий, повреждением кожи с последующим образованием язв.
- Ксантоматоза – появления образований-бляшек плоской формы, округлых очертаний, окраски от жёлтой до бледно-коричневой, приподнятых над поверхностью кожи (чаще на ягодицах, спине, реже на лице, ногах).
- Гиперкератоза – избыточного ороговения, ведущего к утолщению кожи ступней (в связи с повреждением периферийных нервов и сосудов по причине расстройств кровообращения и иннервации).
- Грибковой и микробной инфекции (с образованием фурункулов, карбункулов и ещё более глубокого инфицирования кожи).
- Кольцевидной гранулемы– покрывающих стопы и кисти высыпаний, имеющих дугообразные (кольцевидные) очертания.
- Диабетической пузырчатки.
Диабетический пузырь (см. фото) – это отслоение эпидермиса образовавшейся между ним и дермой жидкостью, приводящее к возникновению резервуара, содержащего либо исключительно сыворотку, либо сыворотку с примесью элементов крови – геморрагического содержания. Несмотря на состав жидкости в пузыре, она всегда стерильна.
Невзирая на безболезненность образования (имеющего диаметр в несколько миллиметров либо сантиметров), возникшего на предплечье, лодыжке, пальце ноги или руки внезапно, без предшествующего покраснения, зуда либо иных симптомов, оно всегда впечатляет и встревоживает больного, исчезая тем не менее без последствий и столь же необъяснимо, как и появилось (в течение 2-4 недель).
Вторичные осложнения
К данной категории относятся:
- бактериальные поражения;
- грибковые инфекции.
Бактериальному инфицированию кожного покрова больные диабетом подвержены гораздо чаще, чем пациенты без эндокринной патологии.
Помимо диабетических язв, приводящих при образовании на стопе к необходимости ампутации конечности на высоком уровне и смертельному исходу, существуют ещё различные варианты стрептококковых и стафилококковых пиодермий:
- карбункулов;
- фурункулов;
- флегмон;
- рожистого воспаления;
- панарициев;
- паронихиев.
- Наличие присоединившихся инфекционно-воспалительных процессов ведёт к утяжелению общего состояния пациента, большей продолжительности этапов декомпенсации заболевания, а также к увеличению инсулиновых запросов организма.
- Из грибковых кожных осложнений самым актуальным остаётся кандидоз, как правило, спровоцированный видом Candida albicans.
- Наиболее подвержены ему пациенты возраста пожилого и старческого, больные с избытком массы тела, где излюбленными областями локализации становятся зоны различных кожных складок:
- паховых;
- межпальцевых;
- подъягодичных;
- между животом и тазом.
Не менее «посещаемы» грибком слизистые оболочки гениталий и ротовой полости, кандидозное заражение которых приводит к развитию:
- вульвита и вульвовагинита;
- баланита (баланопостита);
- ангулярного хейлита (с локализацией в углах рта).
- Кандидомикоз, зачастую становящийся индикатором диабета, независимо от локализации выражает себя значительным и назойливым зудом, к которому впоследствии присоединяются характерные проявления заболевания.
- Как видно на фото, мацерация кожи представляет собой готовую «грядку» для «посева» грибка.
- Это эрозированная (образовавшаяся вследствие слущивания рогового слоя) синюшно-багрового цвета поверхность, блестящая и влажная от пропотевания сыворотки из слоёв, расположенных под эпидермисом, к тому же – скрытая в складке тела (доступ воздуха для возбудителя молочницы не слишком потребен, а вот тепло способствует прорастанию спор и развитию данного вида плесени).
- Область эрозий и поверхностных трещин окаймлена зоной «отсевов», представляющих собой очаги с мелкими пузырьками, по вскрытии которых образуются вторичные эрозии, имеющие склонность к слиянию и (одновременно) – к росту с расширением площади очага и его углублением в «почву».
Уход за кожей
- Учитывая существование основного заболевания (диабета), чисто гигиенические мероприятия по уходу за воспалённым и перерождённым кожным покровом пользы не принесут.
- Только их сочетание с применением соответствующих типу заболевания сахароснижающих средств способно дать удовлетворительный результат.
- Но ввиду существования множества нюансов как в общем течении болезни, так и свойственных каждому индивидуальному случаю, а также вследствие необходимости лабораторного контроля уровня сахара, руководить лечебным процессом должен врач.
- Видео об уходе за ногами при диабете:
- Никакие ухищрения с применением методов «народной медицины» не способны заменить квалифицированной медицинской помощи – только после одобрения производящим лечение врачом они могут использоваться (в рекомендованном режиме со строгим соблюдением кратности процедур).
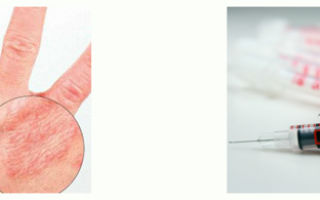
- При чисто кожных расстройствах актуальными остаются хорошо себя зарекомендовавшие средства:
- из группы анилиновых красителей – 2 либо 3%-ный раствор метиленового синего (синьки), 1%-ный бриллиант-грюн (спиртовой раствор «зелёнки»), раствор Фукорцина (состава Кастеллани);
- пасты и мази с содержанием 10%-ной борной кислоты.
В случае микробного, грибкового либо же смешанного инфицирования, составы подбираются в соответствии с результатами лабораторных исследований – микроскопического и с посевом возбудителя на питательную среду, последующей идентификацией культуры возбудителя и установлением его чувствительности к различным группам лекарственных препаратов (антимикробных или противогрибковых).
Поэтому применение исключительно «народных» методов является не более чем одним из способов потерять драгоценное время и ещё более запустить проблему с кожей при сахарной болезни. Заниматься вопросами её врачевания должен специалист-медик.
Рекомендуем другие статьи по теме
Источник: https://DiabetHelp.guru/oslozhneniya/razn/vysypaniya-na-kozhe.html
Сыпь на коже при сахарном диабете
Высыпания на коже при сахарном диабете – явление закономерное. Проблемы с кожей прогрессируют параллельно с развитием заболевания.
Эндокринная патология характеризуется нарушением обмена веществ, сбоем гормонального фона, и стабильно повышенным уровнем глюкозы в крови.
Это негативно сказывается на работе всех органов и систем, развиваются многочисленные осложнения, в том числе дерматологического характера.
Интенсивность симптомов зависит от индивидуальных особенностей течения и стадийности диабета.
Проблемы с эпидермисом (кожей), имеют разные внешние проявления, могут локализоваться на любых участках тела, сопровождаться навязчивым зудом.
При нарушенной регенерации, обусловленной основным заболеванием (диабетом), дефекты кожи долго заживают, часто рецидивируют, переходят в хронические дерматологические заболевания.
Влияние сахарного диабета на здоровье кожи
Дегенеративно-деструктивные изменения эпидермиса вызывают расстройства биохимических процессов в организме, возникающих вследствие прогрессирования сахарного диабета. На развитие кожных патологий оказывают влияние следующие диабетические проявления:
- Нарушение обмена веществ. Как и остальные ткани и клетки организма, кожа не получает достаточного количества питательных веществ нарушается трофика (процесс клеточного питания). Вследствие этого снижается ее естественный иммунитет.
- Нарушение оттока тканевой жидкости. Влияет на восстановление эпидермиса. При замедленной регенерации даже незначительные ссадины и царапины легко подвергаются инфицированию. Размножение патогенных микроорганизмов вызывает нагноение. Гнойные процессы могут затрагивать не только верхние слои дермы, но и проникать в подкожные ткани.
- Снижение иннервации (связи тканей с центральной нервной системой). Ухудшается чувствительность нервных рецепторов. Зудящие прыщики и покраснения кожи, нередко, выступают по ходу нерва.
- Деструкция капилляров и крупных сосудов. Кетоны (ядовитые продукты распада глюкозы) и холестериновые наросты, (как проявление сопутствующего диабету атеросклероза), разрушают эндотелий (внутренний слой сосудистой стенки), ухудшается состояние гладкомышечных и коллагеновых волокон. Сосуды утрачивают эластичность, капилляры закупориваются кристаллами сахара, ломаются, нарушается кровоснабжение, развивается ангиопатия. В первую очередь, эти процессы затрагивают нижние конечности. На ногах появляются незаживающие ранки, со временем трансформирующиеся в трофические язвы.
- Ослабление иммунитета и дисбаланс микрофлоры. Сбой метаболизма негативно отражается на системе пищеварения, у многих диабетиков частым проявлением является дисбиоз. Поскольку в микрофлоре эпидермиса значительную часть занимают условно-патогенные микроорганизмы, при дисбиозе они начинают активно размножаться. Слабая работа иммунной системы не способна противостоять патогенам. Развиваются стафилококковые, стрептококковые инфекции, кандидоз (грибок рода Кандида).
- Дисфункция печени. В субкомпенсированной и декомпенсированной стадии диабета, печень перестает справляться с постоянным расстройством выработки и обмена белков и липидов (жиров), а также с лекарственной нагрузкой. Кишечник и почечный аппарат не в состоянии вывести чрезмерное количество токсинов естественным образом, поэтому часть из них проявляется в форме кожных высыпаний.
- Дистресс Психоэмоциональное состояние диабетиков часто не отличается стабильностью. Хроническое нервно-психологическое напряжение провоцирует зудящие ощущения. При расчесывании участков тела больной способен занести инфекцию или спровоцировать дерматологическое заболевание бактериального характера.
- Гормональный сбой. Разбалансировка гормонального фона вызывает усиление работы сальных желез наружной секреции, по производству себума (кожного сала). Жирная кожа легко воспаляется.
Причиной высыпаний на эпидермисе могут быть случайные дерматологические и инфекционные заболевания, не связанные с гипергликемией (высоким уровнем сахара). К ним относятся:
- аллергическая реакция на продукты питания, лекарства, косметику и парфюмерию;
- воспаления кожи у детей-диабетиков, вызванные корью, краснухой, ветрянкой;
- проявления герпеса на губах, веках (иногда на других частях тела);
- болезнь Верльгофа, иначе тромбоцитопеническая пурпура – характерная красная сыпь, вызванная нарушением состава крови (снижением количества тромбоцитов).
У взрослых кожные дефекты могут быть следствием ИППП (инфекций, передающихся половым путем). При бессимптомном течении сифилиса в первой фазе болезни со временем появляется сыпь на ладонях, внешне напоминающая эритему.
Дополнительно
Изменения кожи могут проявляться, как витилиго – обесцвечивание участков рук, ног, лица и шеи вследствие недостаточного синтеза кожных пигментов. На теле появляются светлые несимметричные пятна, не имеющие четких границ. Из-за постоянной потери влаги, вызванной частым мочеиспусканием и гипергидрозом (повышенной потливостью), кожа становится сухой.
Витилиго — одно из возможных изменений со стороны кожных покровов при сахарном диабете
Развивается гиперкератоз – мозолистое утолщение кожного покрова на ступнях с нарушением десквамации (отшелушивания мертвых чешуек кожи). Важным моментом является проведение дифференциальной диагностики дерматологических болезней. При неясной этиологии пациенту назначается ряд лабораторных анализов крови и гистологическое исследование соскобов с кожных покровов.
Формы кожных высыпаний
Формы сыпи, развивающейся на фоне сахарного диабета, классифицируют по времени возникновения:
- Первичная (исходная). Образуется вследствие диабетических нарушений работы внутренних органов и стабильной гипергликемии.
- Вторичная (пиодермическая). Развивается в результате присоединения бактериальной инфекции, вызванной патогенами, проникшими в эпидермис, или занесенной в расчесанные ранки.
Отдельную группу составляют болезни эпидермиса, спровоцированные длительным или неправильным применением медицинских препаратов. К наиболее распространенным относятся повреждение подкожной клетчатки вследствие регулярных некорректных инъекций инсулина (постинъекционная липодистрофия), крапивная сыпь (крапивница), токсические высыпания.
Внешние изменения сопровождают ощущение зуда и жжения в пораженной области, дисания (нарушение сна), необоснованная раздражительность, перхоть, чрезмерная сухость и ломкость волос (развивается частичная алопеция). При вторичной форме может наблюдаться гипертермия (повышение температуры тела).
Важно! Чтобы не допустить развития тяжелых осложнений, диабетику необходимо внимательно следить за состоянием кожных покровов. При обнаружении любых высыпаний необходимо проконсультироваться с лечащим эндокринологом и врачом-дерматологом (дерматовенерологом).
К основным осложнениям диабета, проявляющимся изменениями кожных покровов, относятся:
Осложнения сахарного диабета
- диабетическая пузырчатка;
- дерматопатия;
- некробиоз липоидный диабетический;
- кольцевидная (анулярная) гранулема;
- себорейный дерматит;
- склеродермия;
- ксантоматоз (иначе ксантома);
- бактериальная и грибковая пиодермия (стрептококковая и стафилококковая инфекция, фурункулез, флегмона и др.).
У женщин грибковые инфекции чаще всего вызваны грибком кандинда и локализуются в области наружных половых органов и промежности. Осложнениями бывают воспаления мочеиспускательного канала (уретрит), стенок мочевого пузыря (цистит), влагалища и вульвы (вульвовагинит).
Для диабетиков 2 типа характерным изменением является потемнение и уплотнение в кожных складках подмышечных впадин, паха, под грудью. Отличительной чертой является симметричность поражений эпидермиса. Заболевание носит название акантокератодермия, или черный акантоз и возникает по причине инсулинорезистентности (устойчивой невосприимчивости инсулина клетками организма).
Фото
Наглядные внешние проявления некоторых кожных патологий представлены на фото.
Некробиоз липоидный диабетический Кольцевидная гранулема Ксантоматоз Пиодермия диабетическая Пузырчатка
Не следует заниматься самодиагностикой. Точно определить заболевание и его причину, а также назначить правильную терапию может только врач.
Краткое описание основных кожных заболеваний
Кожная сыпь при различных заболеваниях может отличаться внешним видом, местом локации, интенсивностью распространения.
Дерматопатия
Высыпания появляются вследствие сосудистых нарушений, сопровождающих сахарный диабет. Областью распространения являются нижние конечности, в частности, голени. Для исходной стадии болезни характерны одиночные пятна (диаметром до 1 см). При прогрессировании процесса они сливаются в одно безболезненное пятно. Дерматопатия имеет свойство перерождаться в липоидный диабетический некробиоз.
Липоидный диабетический некробиоз
Внешним признаком являются красно-фиолетовые пятна обширных размеров на ногах, с четкой границей в виде небольших узелков. В месте поражения кожа истонченная, имеет характерный блеск. Некробиоз относится к хроническим патологиям, тяжело поддается лечению, чаще наблюдается у женщин-диабетиков.
Ксантоматоз высыпной
Локализуется на лице, спине, ягодицах, пальцах рук. Принадлежит к категории обменных дерматологических заболеваний, связанных с нарушением усвоения организмом жиров. Усугубляется при сопутствующем атеросклерозе. Характерный симптом – отложение липидов (холестерола и холестанола) в виде желтоватых бляшек (ксантом) в клетках эпидермиса.
Пузырчатка диабетическая
Заболевание свойственно диабетикам со стажем, чаще в пожилом возрасте. Высыпания представляют собой волдыри, наполненные жидкостью (сывороткой), похожие на ожоговое поражение кожи. Болезненностью и зудом не отличаются, могут проявляться не только на коже, но и слизистых оболочках рта.
Кольцевидная гранулема
Патология носит хронический характер с волнообразным течением. Латентные периоды сменяются рецидивами, вследствие нарушения диеты или нервного потрясения.
Единичные высыпания фиксируются редко, в большинстве случаев, сыпь распространяется по различным участкам тела (плечи, ладони, лицо и др.).
Внешне выглядят, как фиолетово-розовые узелки, сливающиеся в обширные гладкие бляшки в форме колец, размером до 5–6 см.
Склероз кожи диабетический
Возникновение обусловлено нарушением оттока тканевой жидкости. Диабетический склероз более характерен для инсулинозависимых пациентов. Сухая истонченная кожа на ладонях стягивается, препятствуя двигательной активности пальцев. У 1/6 части больных процесс распространяется на предплечья, плечи, грудь.
Дерматит себорейный
Развивается из-за гормонального сбоя и дисфункции подкожных сальных желез. Имеет вид сливающихся узелков, грибкового характера. Узелки трансформируются в плотные чешуйки, покрывающие обширные области кожи головы под волосяным покровом, лица и рук.
Дополнительно
Основная опасность дерматологических заболеваний для диабетиков заключается в развитии серьезных осложнений (трофической язвы, синдрома диабетической стопы, гангренозного поражения). Причинами раннего перерождения кожных высыпаний в тяжелые формы диабетических осложнений являются:
- игнорирование врачебных рекомендаций;
- злоупотребление спиртными напитками;
- пренебрежение правилами диетического питания;
- дистресс;
- ожирение.
Нередко на развитие осложненных форм болезни оказывает влияние неразборчивое использование рецептов народной медицины.
В первую очередь, лечение направлено на максимально возможное удержание стабильной концентрации глюкозы в крови. При возникновении кожных дефектов необходимо пересмотреть рацион, ужесточить диету. Лечащий эндокринолог поможет скорректировать дозу сахароснижающих таблеток диабетикам второго типа и схему введения инсулина пациентам с первым типом заболевания.
Сыпь при сахарном диабете можно устранить, вернув показатели сахара в крови к норме
Врач-дерматолог подберет препараты местного действия и эффективные процедуры физиотерапевтического лечения для уменьшения воспалительных процессов и внешних проявлений сыпи. В зависимости от заболевания применяются несколько групп лекарственных средств:
- антибактериальные и антисептические;
- противомикозные;
- антигистаминные;
- гормоносодержащие;
- обезболивающие;
- противовоспалительные.
Медикаменты для наружного использования могут быть в форме мази, спрея, геля. С разрешения доктора допускается применение средств народной медицины (компрессы из отваров лекарственных трав, заживляющие мази). Большое значение имеет систематический правильный уход за кожным покровом, и своевременное обращение к врачу.
Итоги
Дерматологические проблемы относятся к патологиям, сопутствующим сахарному диабету. Их возникновение обусловлено:
- нарушением обменных процессов и кровотока;
- высокой концентрацией сахар в крови;
- сбоем синтеза и рационального использования гормонов.
Последствия системной дисфункции внутренних органов, негативно сказываются на внешнем облике пациента. Из-за сниженных регенерационных способностей кожи, высыпания имеют затяжной характер течения. Сыпь при диабете может локализоваться на различных участках кожи, сопровождаться зудом и жжением. К распространенным болезням кожи, характерным для диабетиков относятся:
- диабетическая пузырчатка;
- дерматопатия;
- липоидный некробиоз
- анулярная гранулема;
- себорейный дерматит;
- ксантоматоз.
При травмировании поврежденного участка кожи возникает риск развития инфекционно-бактериальных и грибковых заболеваний, тяжело поддающихся устранению. Опасность деструктивного изменения эпидермиса связана с их перерождением в серьезные осложнения (трофические язвы, гангрену).
Причиной прогрессивного характера высыпаний нередко является нездоровое пищевое поведение пациента и пренебрежение рекомендациями по лечению. Любое изменение кожи у больного диабетом является поводом для неотложного визита к эндокринологу и дерматологу.
Источник: https://schsite.ru/diagnostika/syp-kozhe-saharnom-diabete
Классификация кожной сыпи и поражений у диабетиков
Любые изменения на кожных покровах человека свидетельствуют о внутренних проблемах в организме. Дерматологи по внешнему виду эпидермиса часто ставят предварительный диагноз и отправляют пациента к конкретному специалисту.
Сахарный диабет тоже имеет своего рода внешние проявления, которые должны стать сигналом для обращения к терапевту или кожному врачу.
Какая сыпь при сахарном диабете появляется на теле человека задолго до диагностики болезни или может быть сопутствующим фактором этого недуга должен знать каждый образованный человек.
Классификация кожных проблем, указывающих на диабет
Сахарный диабет — это серьезное заболевание, которое оказывает влияние не на отдельный орган, а на весь процесс жизнедеятельности.
Исходя из того, что излишки сахара оседают в крови сосуды, вены и капилляры подвержены изменениям в первую очередь.
Нарушается процесс углеводного обмена, что приводит к сбоям в поступлении питания к клеткам эпидермиса. Кожа теряет эластичность, становится сухой, шелушащийся.
Такие изменения могут происходить не в разные периоды развития сахарного диабета, потому что нет единой формы этого заболевания. Иногда человек даже не знает о проблеме с усвоением глюкозы, а сыпь на коже подает сигнал.
Все патологии с кожным покровом, указывающими на диабет, можно разделить на несколько групп:
- Предвестники болезни — зуд кожных покровов на разных частях тела, уплотнение эпидермиса на стопе, появление трещин, пожелтение, изменения ногтевой пластины на пальцах. Многие люди списывают такие проблемы на проявление грибка и не торопятся начинать лечение или занимаются самолечением. Дерматолог же может заподозрить сахарный диабет 2 типа, особенно если у пациента есть показатели ожирения. Грибковое заболевание — это обычно вторичный признак диабета, развивающийся по причине плохой регенерации кожного слоя.
- Осложнения, вызванные тяжелым течением сахарного диабета 1 и 2 типа, когда терапия не выполняется должным образом. Их называют первичными, потому что они возникли по причине диабетических изменений кровеносных сосудов и нарушения метаболизма в организме.
- Аллергические высыпания — сыпь или покраснения являются реакцией на проводимую терапию. Многие препараты, снижающие уровень глюкозы, имеют такой побочный эффект. Неправильно подобранная дозировка инсулина может также вызвать аллергию.
Чтобы устранить проявления сахарного диабета на коже, нужно обратиться к дерматологу или врачу, который наблюдает диабетика с момента диагностирования болезни.
Характеристика основных видов поражений кожи при диабете
Проблемы с кожей при сахарном диабете встречаются у большинства пациентов и проявляются разными формами. Какие-то случаи считаются редкостными, но есть проблемы, характерные как для 1 типа диабета, так и для 2 типа.
Сухая кожа
В первую очередь избыток сахара в кровеносной системе ударяет по почкам и водному балансу. У диабетиков наблюдается учащенное мочеиспускание, организм пытается удалить излишки глюкозы, если она не была усвоена клетками.
Обильный отток мочи снижает уровень воды. Обезвоживание провоцирует сухость кожи, работа сальных и потовых желез нарушается. Из-за сухости возникает зуд, что может привести к травмированию эпидермиса. Грязь с поверхности кожи легко попадает внутрь, где микробы начинают процесс своей жизнедеятельности.
Особое внимание нужно уделять гигиене верхних и нижних конечностей, чтобы не дать возможности инфекции проникнуть под кожу.
Уменьшить сухость кожи при диабете можно за счет увеличения количества влаги. Нужно постоянно пить чистую воду и контролировать уровень глюкозы с помощью диеты или препаратов.
Мозолистость стопы
Такую проблему дерматологи называют «гиперкератозом». На стопе появляется большое количество мозолей, которые со временем могут превратиться в открытые язвы и также способствовать инфицированию конечностей.
Развитию мозолей способствует ношение неудобной, тесной обуви. Мозоль давит на эпидермис и вызывает кровоизлияние. В дальнейшем развиваются язвы, кожа начинает мокнуть или появляется сильное уплотнение.
На пятках образуются трещины, которые трудно затягиваются. А любая трещина — это место для развития бактерий, воспаления, нагноения.
Проблема мозолей доставляет неудобства в передвижении, потому что наступить на ногу бывает болезненно даже в мягких носках.
Для предотвращения образования мозолей диабетикам рекомендуется носить свободную обувь без высокого каблука. Положительный эффект оказывает ортопедическая обувь.
Диабетические язвы на ногах — это результат неправильного ухода за ногами. Для диабетиков может грозить развитием сепсиса, гангрены и ампутацией конечностей.
Дерматопатия
Относится к первичным кожным проявлениям сахарного диабета. На передней поверхности голеней больного появляются симметричные красновато-коричневые папулы, достигающие в объеме от 5 до 12 миллиметров.
Могут переходить в стадию пигментированных атрофических пятен. В основном наблюдается у мужчин диабетиков со стажем. Появление пятен обусловлено повреждением кровеносных сосудов по диабетическому типу.
Зудящий дерматоз
Зуд может появиться неожиданно и приводить к образованию покраснений. Сильное раздражение возникает в паховой зоне, в складках живота, между ягодицами, в области локтевого сгиба, у женщин в складках под грудью.
Может быть первым признаком начала сахарного диабета, о котором человек даже не подозревает. Тяжесть болезни не сказывается на интенсивности зуда.
Отмечается, что сильное желание почесать указанные места возникает при легкой или скрытой форме диабета. При диагностировании недуга и начале терапии зуд и покраснения на коже могут исчезнуть самопроизвольно.
Грибковые и инфекционные поражения
Первичные проблемы с кожей у диабетиков влекут за собой появление вторичных высыпаний. Возникают они из-за небрежного отношения больного к самому себе. Несоблюдение гигиены при зуде кожи или образовании уплотнений, трещин, сухости провоцирует размножение грибков или проникновение вирусов на пораженные участки.
У людей с ожирением часто возникает кандидоз — грибковое поражение эпидермиса в складках тела. Сначала человек начинает сильно чесаться. На поврежденную поверхность поселяется бактерия, образуются поверхностные трещины и эрозии. Поражения имеют повышенную увлажненность, синюшно-красный цвет и белый ободок.
Постепенно от основного очага появляются отсевы в виде пузырьков и пустул. Процесс может быть бесконечным, потому что пузырьки при вскрытии образуют новые эрозии. Заболевание требует немедленной диагностики и терапии.
Сахарный диабет первого и второго типа: каковы различия?Опасны для диабетиков инфекционные поражения стрептококками и стафилококками. Язвы, фурункулез, пиодермия и другие воспалительные процессы у диабетиков проходят в осложненной форме и требуют длительной декомпенсации диабета.
У инсулинозависимой группы людей увеличивается потребность организма в инъекциях гормона.
Аллергическая сыпь
Людям, страдающим сахарным диабетом 1 и 2 типа на протяжении всей жизни приходится принимать специальные препараты, чтобы компенсировать сахара. Но каждый организм реагирует на инсулин или другие лекарства неоднозначно. Может появиться аллергическая сыпь на разных участках кожи.
Такая проблема решается проще, чем предыдущие. Достаточно скорректировать дозировку или подобрать другое лекарство, чтобы устранить кожные высыпания при сахарном диабете.
Профилактика поражений эпидермиса при диабете
Кожные изменения при сахарном диабете — это естественная реакция организма на нестабильную работу обменных процессов. Высыпания могут быть как у детей, так и взрослых.
Любые пятна или покраснения должны быть обследованы дерматологом, чтобы терапия была эффективной.
- Диабетикам необходимо тщательно следить за гигиеной кожного покрова, особенно верхних, нижних конечностей и мест образования складок. Предусмотрены специальные средства по уходу за кожей, имеющие нейтральный pH показатель.
- В аптечной сети можно купить специальные лосьоны, крема, косметическое молочко для ухода за сухой кожей лица, рук и ног. Хороший эффект дают крема на основе мочевины. Процедуры гигиены и увлажнения должны быть ежедневными.
- Стопы диабетиков — это особая зона повышенного внимания. Обязательно посещение ортопеда для выявления начальной стадии деформации нижних конечностей и подбора правильной ортопедической обуви или стелек. Поражение сосудов и вен сильно сказывается на поступлении питания к ногам. С возрастом проблемы с кровоснабжением ног возникают даже у здоровых людей. Диабетики подвержены таким проблемам чаще. Врачи всегда предупреждают пациентов о развитии синдрома диабетической стопы.
- Инфекционные и грибковые поражения кожи требуют наблюдения у дерматолога. После клинического и визуального осмотра врач назначит мази и таблетки, потребуется корректировка доз инсулина. Могут быть назначены антибиотики.
- Повышение потливости и нарушение терморегуляции часто присущи людям с сахарным диабетом. В складках кожи могут появиться опрелости и проникнуть бактерии. Облегчить ситуацию помогает тальк или специальный крем, содержащий окись цинка.
Больше рекомендаций по профилактике сыпи и других повреждений кожи при сахарном диабете может дать эндокринолог или дерматолог.
Обязательным условием предотвращения любых осложнений на фоне избыточного содержания глюкозы в крови является работа по снижению этого показателя с помощью диеты, медикаментозной терапии и внимательное отношение к себе.
В заключение
Появление сухости, сыпи, других изменений на коже при сахарном диабете является нормой и может принести человеку больше проблем. Не стоит относиться к покраснениям или зуду как к временному явлению, которое пройдет само по себе.
Даже здоровый человек должен прислушиваться к сигналам организма, которые могут намекать на серьезные внутренние изменения, например, начальную стадию диабета 2 степени.
Источник: https://PriDiabete.ru/diagnostika/syp-pri-saharnom-diabete.html
Сыпь при сахарном диабете: разновидности, причины и лечение
Симптоматика сахарного диабета у взрослых и детей отличается своим разнообразием. Первыми признаками становятся учащенное мочеиспускание, патологическая жажда, снижение или, наоборот, увеличение массы тела, повышение аппетита.
Помимо специфической клиники, сахарный диабет проявляется кожными патологиями. Они сопровождаются возникновением зуда, изменением цвета кожи и появлением высыпаний. Подобные проблемы характерны для 30% пациентов, имеющих 1 и 2 тип патологии.
Сыпь при диабете может появляться на любом участке тела больного:
- на лице;
- в подмышечных впадинах;
- в паху;
- на ногах;
- в зоне ягодиц;
- в области половых органов.
Кожные дефекты приносят массу неудобств, могут приводить к развитию серьезных воспалительных реакций. Кроме того, из-за нарушения процессов метаболизма в организме диабетика изменения на коже длительно не заживают, хотя болезненных ощущений могут и не вызывать (из-за поражения периферической нервной системы).
Какие патологии кожи характерны для диабетиков?
При сахарном диабете изменяется состояние кожи. Она становится грубой и сухой, что можно легко определить при пальпации. Наблюдается снижение эластичности и тургора, при осмотре можно увидеть появление прыщей, угрей и пятен.
Важно! Помимо состояния кожи, нарушается функциональное состояние и ее производных (волос, ногтей).
Также основное заболевание провоцирует частое появление грибка кожных покровов и присоединение бактериальных инфекций. Существует несколько типов диабетических изменений на коже:
Зуд при диабете и как от него избавиться
- Патологии кожных покровов, которые возникли от самого сахарного диабета. Такие процессы наблюдаются в результате поражения периферического отдела нервной системы, сосудов, а также изменений метаболизма. К группе относят диабетическую нейропатию, пузырчатку, развитие ксентоматоза, некробиоза липоидного, а также различные виды сыпи.
- Кожные патологии, которые возникают из-за присоединения бактериальной и грибковой инфекции на фоне «сладкой болезни».
- Появление лекарственных дерматозов, вызванных медикаментозным лечением во время терапии основной болезни. Сюда относят развитие крапивницы, токсидермии.
Проявления сыпи при сахарном диабете и ее характер можно оценить по фото.
Локализация и внешний вид высыпаний на коже у диабетиков
Причины появления сыпи
Патологическое состояние развивается по ряду причин. Первая – поражение сосудов микро- и макроскопического характера. На фоне хронической гипергликемии появляются склеротические изменения капилляров и артериол организма пациента.
Кожа и подкожная клетчатка, как и остальные области организма, перестают получать достаточное питание, изменяется процесс кровоснабжения. Сначала кожа становится сухой, возникает зуд и шелушение, а дальше появляются пятна и высыпания.
Вторая причина – микробная инфекция. Защитные силы организма диабетика резко ослаблены, что провоцирует быстрое и массивное заселение кожных покровов патологическими микроорганизмами. Бактерии и грибки способны вырабатывать токсические вещества, которые действуют на местном уровне и вызывают прогрессирование кожных изменений.
Третья причина – нарушение работы внутренних органов. Параллельно с сердцем, сосудами, почками и головным мозгом страдает печень. Это орган, который занимается дезинтоксикацией организма. При нарушении ее функций появляются высыпания и участки гиперпигментации на теле.
Диабетический липоидный некробиоз
Это одно из осложнений сахарного диабета, от которого чаще страдают женщины (примерно в 3 раза). Как правило, патология начинает развиваться на четвертом десятке лет. Характеризуется тем, что на ногах, руках, туловище, половых органах появляются участки сильного покраснения. Они могут иметь маленькие размеры (в виде сыпи) или большие (напоминать трофические раны, язвы).
Очаги некробиоза могут иметь различные размеры
Позже кожа в области патологии становится жесткой, меняет свой оттенок. Центральная часть пораженной зоны становится желтой, а вокруг – красные участки. Если подобное состояние длительно игнорируется, отсутствует адекватное лечение, может произойти присоединение бактериальной инфекции. После заживления остаются темные пятна, шрамы.
Важно! Лечение диабетического липоидного некробиоза заключается в использовании гормональных кремов или инъекций, приеме низких доз ацетилсалициловой кислоты.
Фурункулез
Фурункулами называют участки воспаления волосяных луковиц и сальных желез, появление которых вызвано стафилококками. Фурункулы имеют следующие характеристики:
- конусообразная форма;
- внутри содержится гнойный стержень;
- окружены участками гиперемии и отечности;
- через 4-8 дней вскрываются, выделяя патологическое содержимое наружу;
- заживают, оставляя небольшой рубчик;
- могут располагаться одиночно или группами.
При сахарном диабете возникают на фоне сочетания ослабленности иммунитета и попадания патологической микрофлоры через мелкие царапины, ссадины, трещины. Из-за нарушения процессов метаболизма организм диабетика не в состоянии вырабатывать достаточное количество белковых веществ, которые принимали бы участие в синтезе антител. Это объясняет состояние иммунодефицита.
Диабетическая пузырчатка
Пузырчатка при сахарном диабете, как правило, возникает на фоне 1 типа заболевания. Это связано с аутоиммунной природой патологического состояния. Существует несколько видов пузырчатки, особенности которых рассмотрены далее.
Истинная
Самая опасная форма, которая требует длительного, иногда даже пожизненного лечения. Терапия проводится большими дозами гормональных препаратов, возможно, потребуется использование иммунодепрессантов, а также препаратов для поддержки работы печени.
Состояние характеризуется тем, что на коже и слизистых оболочках диабетиков появляются маленькие пузырьки с содержимым, которое может быть прозрачного цвета или иметь примеси крови. Через время пузырьки вскрываются, водянистое содержимое выходит наружу. На месте разрывов появляются корочки.
Одновременно наблюдаются несколько этапов развития пузырьков на коже (от только появившихся до уже заживающих)
Помимо местных симптомов, могут возникать и общие:
- •гипертермия;
- резкая слабость;
- снижение работоспособности;
- появление боли в горле.
В некоторых случаях происходит присоединение вторичной бактериальной инфекции, а значит, появляется необходимость использования антибиотиков.
Себорейная
Характеризуется появлением пузырьков маленьких размеров. Сверху они покрыты корочками желтого или коричневого цвета, которые напоминают чешуйки. Чаще возникают на коже лица, волосистой части головы, на груди, спине и плечах. После того как корочки отторгаются, появляется оголенная эрозивная поверхность.
Важно! Этот тип патологии хорошо поддается лечению. Можно достичь длительной ремиссии при подборе адекватной терапии.
Вегетирующая
Высыпания появляются на слизистой оболочке полости рта, далее переходят в области подмышечных впадин, зоны за ушами, под грудью. Их возникновение сопровождается болезненными ощущениями, симптомами интоксикации.
Листовидная
Редкая форма пузырчатки, которая характеризуется пузырьками продолговатой и плоской формы. После того как эти пузырьки вскрываются, остается вид чешуек, наложенных одна на одну.
Последние сливаются между собой, образуя большие поверхностные раны.
Лечение всех типов пузырчатки при сахарном диабете требует не только применения медикаментозных средств, но и проведения гемосорбции, плазмафереза, иногда даже переливания крови.
Принципы лечения сыпи при сахарном диабете
В первую очередь необходимо обратить внимание на показатели сахара у пациента, поскольку только при его снижении можно добиться компенсации основного заболевания и предотвратить прогрессирование осложнений болезни. Для этого используют:
- диетотерапию;
- адекватную физическую активность;
- медикаментозное лечение (инъекции инсулина, прием таблетированных сахароснижающих препаратов).
Необходимое лечение поможет подобрать врач-эндокринолог
Сыпь при сахарном диабете требует проведения терапии на местном уровне. Используют мази с антибиотиками для борьбы с присоединением инфекции, противовоспалительные средства, местные анестетики (обезболивающие гели). Врачи назначают также препараты от аллергии с целью устранения зуда, жжения и отечности, которыми могут сопровождаться кожные патологии.
Своевременное лечение и соблюдение рекомендаций специалистов позволят остановить прогрессирование патологического состояния и ускорить процессы заживления сыпи и ран.
Последнее обновление: Октябрь 2, 2019
Источник: https://sosudy.info/syp-diabete
Не такая простая сыпь при диабете: причины и лечение
Возникает сыпь при диабете по причине недостаточного контроля сахара в крови, может быть и первым проявлением заболевания. Нередко у больных обнаруживают и микробы, присутствующие на коже в 3 раза чаще, чем у здорового человека. При этом избыток сахара только способствует их размножению. Читайте подробнее в нашей статье о сыпи при диабете.
Причины сыпи при диабете у взрослых
Поражение кожи у диабетика может быть как первым проявлением болезни, так и осложнением на фоне длительного течения сахарного диабета. В появлении высыпаний участвует ряд факторов – обменные (высокий уровень глюкозы, устойчивость к инсулину), сосудистые (снижение проницаемости крупных и мелких артерий, капилляров), иммунные (снижение защиты кожи).
На теле
Недостаточный контроль сахарного диабета приводит к тому, что на коже пациентов обнаруживают почти в 3 раза больше микробов, чем у здорового человека.
Избыток сахара в крови создает хорошую питательную среду для их развития, а защитные свойства кожи при диабете резко снижены.
На этом фоне часто появляются высыпания, вызванные стафилококковой, стрептококковой инфекцией, различной смешанной микрофлорой.
Проявлениями бывают:
- гнойничковая сыпь;
- фолликулит (воспаление волосяных луковиц);
- фурункулез.
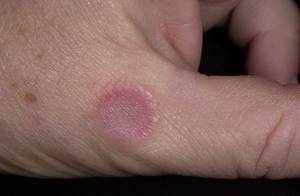
фолликулит
Кожные складки являются местом развития грибковых болезней, чаще всего кандидоза. Он охватывает паховую, подмышечную область, а у женщин – складку под грудными железами, при ожирении вовлекается в процесс и область под нависающим животом.
Одно из специфических поражений кожи – кольцевидная гранулема. Она может быть первым признаком не выявленного диабета 2 типа. Вначале на теле появляются один или несколько узелков, постепенно увеличивающихся в размере.
Их окраска бывает как светло-розовой, так и красной или с фиолетовым оттенком. В центре постепенно кожа становится обычной, тогда как кольцо увеличивается и достигает 2-5 см в диаметре.
Симптомы отсутствуют или есть небольшое покалывание, зуд.
Рекомендуем прочитать статью о подозрении на сахарный диабет. Из нее вы узнаете о том, что вызывает подозрение на сахарный диабет, что делать взрослому и ребенку при подозрении на диабет, а также о диете при подозрении на диабет.
А здесь подробнее о меланостимулирующем гормоне.
На ногах
Нижние конечности при диабете являются наиболее подверженными любым заболеваниям, в том числе и кожным. Это объясняется тем, что к обменным нарушениям присоединяются сосудистые и неврологические (ангиопатия и нейропатия).
На ягодицах и передней поверхности ног можно обнаружить эруптивные ксантомы. Это узелки желтоватого или красноватого оттенка до 4 мм в диаметре. Они выглядят, как мелкие зернышки, но потом сливаются. Связаны с нарушением жирового обмена, в них преобладают триглицериды и холестерин.
Липоидный некробиоз кожи
У взрослых пациентов на передней поверхности голеней может появиться липоидный некробиоз. Он вначале имеет вид мелкого желтовато-коричневого пятна, узелка или точки, выступающих над уровнем кожи. Затем по центру возникают очаги углубления и расширенные мелкие сосуды, которые придают блеск коже. Чувствительность в месте расположения таких элементов снижена.
При длительном течении заболевания формируются диабетические пузыри. Их размер варьирует от 2 мм до 1-2 см. Могут быть как внутри кожи, так и на ее поверхности. Чаще всего их локализация – это стопа и голень. Через 0,5-1 месяц пузырьки исчезают самостоятельно. В их развитии участвуют предположительно очаговые нарушения кровообращения.
Преимущественно у мужчин на передней части голени возникают очаги рубцовой ткани. Их можно встретить при длительном течении сахарного диабета. Высыпания имеют розовый или коричневатый цвет, их размер не превышает 1 см. После исчезновения остаются очаги с различной пигментацией, придающие коже пятнистый рисунок.
Такие изменения называются диабетической дермопатией. Течение ее не сопровождается болезненностью или зудом, а элементы самопроизвольно исчезают через 1-1,5 года.
На лице
Обманчивое впечатление здоровья у ребенка бывает при появлении на лице типичного диабетического румянца – рубеоза. Он вызван избыточным расширением мелких сосудов и чаще всего появляется у детей и подростков с 1 типом болезни. На этом фоне могут быть мелкоточечные очаги, похожие на сыпь, поредение бровей.
После 40 лет на щеках возникают красные пятнышки разной формы и размера. Они остаются на коже не более 3 дней, затем самостоятельно исчезают. Помимо лица и шеи бывают на предплечьях и кистях. Их появление может быть незаметным или ощущается в виде небольшого покалывания.
На лице также возможно появление очагов обесцвеченной кожи – витилиго. Они преимущественно находятся вокруг рта, глаз и носа. Развитие их происходит из-за разрушения клеток, вырабатывающих пигмент.
Почему появилась сыпь и зуд
Чаще всего зуд кожи сопутствует скрытым формам диабета. Он возникает за 0,5-5 лет до типичной клинической картины: жажда, повышенный аппетит, усиленное мочевыделение.
Чаще всего ощущения зуда появляются в складках – паховой, живота, локтевой. При присоединении нейродермита в этих зонах возникают возвышающиеся узелки, сопровождающиеся упорным зудом.
Такая симптоматика характерна и для кандидоза.
Одной их причин постоянных расчесов кожи бывает ее чрезмерная сухость. Это особенно типично для нижней трети голени и стоп.
Микротравмы в этой области нередко становятся входными воротами для инфекции. Слабое кровообращение и нарушение иннервации могут способствовать образованию язвенного дефекта в месте повреждения.
Поэтому рекомендуется регулярное использование питательных и увлажняющих кремов для ухода за кожей.
Сыпь при сахарном диабете у ребенка
Кожные покровы у детей отличаются:
- повышенной ранимостью;
- склонностью к размножению микробов;
- легкому отделению эпидермиса (внешнего слоя);
- шелушению и сухости.
При сахарном диабете чаще всего встречается липоидный некробиоз у ребенка, расположенный на предплечьях, груди и животе, коже голеней. Характерным осложнением диабета 1 типа бывает гнойничковая сыпь и фурункулез. Из грибковых поражений наиболее распространен кандидоз, в том числе и в виде трещинок в углах рта (ангулярный стоматит).
От диабетических поражений кожи нужно отличать высыпания, которые могут быть проявлениями:
- детских болезней (корь, краснуха, ветрянка, скарлатина);
- аллергических реакций, диатеза, пищевой, лекарственной непереносимости;
- укусов насекомых;
- воспалительного процесса в оболочках головного мозга (менингита);
- патологий свертывания крови.
Так как дети с сахарным диабетом склонны к тяжелому течению болезней, то для того, чтобы не возникли осложнения, при появлении сыпи нужно срочно обратиться к педиатру, эндокринологу.
Лечение высыпаний при диабете
При специфических заболеваниях кожи (дермопатия, кольцевидная гранулема, липоидный некробиоз, диабетический пузырь, ксантоматоз) лечение проводится путем нормализации содержания сахара в крови. Для этого пересматривают питание, ограничивая в нем поступление углеводов, животных жиров.
При инсулинотерапии увеличивают дозу гормона или кратность инъекций. При декомпенсированном течении диабета 2 типа на фоне обширного поражения кожи, особенно инфекционного характера, к таблеткам может быть добавлен инсулин.
Гнойничковая сыпь, фурункулез требуют назначения антибиотика с учетом результатов посева. При грибковых заболеваниях необходимо применение препаратов внутрь и нанесение на кожу (Ламизил, Низорал, Флуконазол).
При липоидном некробиозе используют сосудистые средства (Ксантинола никотинат, Трентал), а также улучшающие жировой обмен (Эссенциале, Атокор). Наружно могут быть назначены мази с гормонами, Троксевазин, аппликации с раствором димексида.
Рекомендуем прочитать статью о сахарном диабете у женщин. Из нее вы узнаете о первых признаках сахарного диабета у женщин, симптомах патологии, нормах сахара в крови и отклонениях, а также о последствиях диабета и лечении заболевания у женщин.
А здесь подробнее о синдроме Рабсона.
Сыпь при сахарном диабете может быть вызвана как самим заболеванием (некробиоз, дермопатия, пузырьки), так и повышенной склонностью диабетиков к инфекциям.
Кожный зуд нередко сопутствует высыпаниям, он характерен и для нейродермита, кандидоза. У ребенка важно отличить диабетические поражения кожи от симптомов серьезных патологий.
Для лечения необходима компенсация диабета и применение медикаментов наружно и внутрь.
Источник: https://endokrinolog.online/syp-pri-diabete/

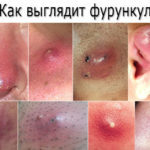 Фурункулы
Фурункулы 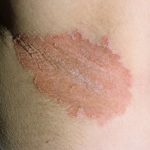 Кандидоз
Кандидоз 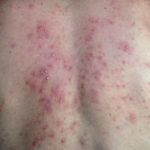 Фолликулит
Фолликулит 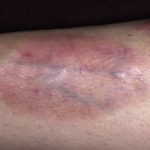
 Кольцевидная гранулема
Кольцевидная гранулема 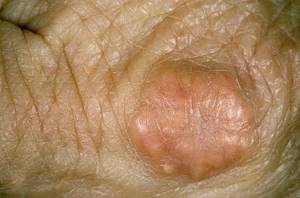 Ксантоматоз
Ксантоматоз 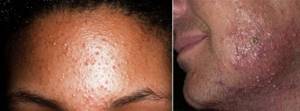 Пиодермия диабетическая
Пиодермия диабетическая 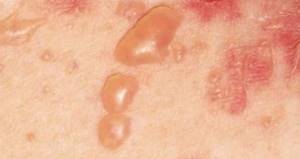 Пузырчатка
Пузырчатка