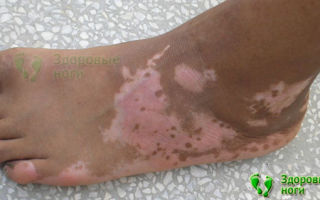
Пятна на ногах при сахарном диабете встречается у 60% пациентов-диабетиков. Нередко именно покраснение кожи является первым тревожным звоночком о проблемах эндокринной системы.
Локализация пятен в области стоп практически со стопроцентной вероятностью указывает на начало заболевания диабетическая стопа.
Почему при сахарном диабете болят ноги, возникают пятна в районе конечностей и, как их лечить? Расскажем в данной статье.
Где возникает сыпь на ногах при диабете?
Современная медицина насчитывает около 35 различных осложнений сахарного диабета, которые проявляются в виде дерматозов. Врачи классифицируют эти проявления на:
- Первичные. Появившиеся непосредственно после повышения уровня сахара в кровотоке.
- Вторичные. Возникшие по причине инфицирования кожных покровов.
- Третичные. Периодически появляющиеся вследствие приема лекарственных препаратов и при наличии других провоцирующих факторов.
Сыпь на ногах может иметь различную локализацию и иметь следующие особенности:
- поражение может распространяться на голень и верхнюю часть бедра, а может ограничиться только стопой;
- сыпь может поразить одну или обе ноги;
- пятна могут сопровождаться отмиранием тканей (шелушением) и другими симптомами;
- интенсивность пятен зависит от возраста пациента: у пожилых людей сыпь возникает значительно чаще;
- кожные проблемы часто возникают при отсутствии механических повреждений.
Важно! Любые кожные высыпания на ногах, изменение цвета и структуры кожных покровов представляют собой первые признаки диабетической стопы. При наличии этих симптомов необходимо немедленно обратиться к специалистам.
Почему появляются пятна на ногах при сахарном диабете?
Врачи-дерматологи и подиатры отмечают, что самыми распространенными типами поражения кожи являются:
1. Акантокератодермия
Заболевание, характеризующиеся ороговением и потемнение участков кожи в районе ступней. Сахарный диабет, темные пятна на ногах появляются после покраснения, в данном случае является провоцирующим признаком.
Предотвратить развитие акантокератодермии очень просто, достаточно использовать увлажняющие средства, которые надежно удерживают влагу внутри клеток эпидермиса, эффективно увлажняя кожу. Такие средства содержат натуральный увлажнитель — мочевину.
Например, серия кремов «ДиаДерм» разработана специально для диабетиков, чтобы предотвратить появление сухости и ороговения кожи.
Кликните по картинке ниже, чтобы узнать подробнее о кремах для ног при диабете и заказать их с доставкой на дом или по почте.
2. Дерматопадия
Поражение кожных покровов в области голени и лодыжки. Заболевание проявляется как коричневые и красные пятна на голени ног при диабете, которые, как правило, не доставляют болезненных ощущений пациенту.
В данном случае важно следить, чтобы дерматопадия не переросла в более серьезное заболевание. Профилактикой развития болезни является использование защитного крема с антибактериальным эффектом для предотвращения инфицирования. Для этого отлично подойдет крем Защитный.
3. Ксантомоз
Проявляется в виде бляшек желтовато-белого цвета на поверхности ног. Обычно появлению бляшек предшествуют язвы на ногах при диабете, которые окружены темным ободком. Через некоторое время на месте язв образуются бляшки. Причина их появления — нарушение липидного обмена на фоне общих эндокринных нарушений. Лечение и профилактика ксантомоза заключается в нормализации метаболизма и жирового обмена в тканях.
4. Липоидный некробиоз
При этом заболевании происходит отмирание верхних слоев эпидермиса. Ярко выраженных болей при этом нет, и пациента больше беспокоит неприглядный внешний вид пораженного участка стопы. Причиной развития некробиоза считается недостаточное снабжение тканей кислородом. В качестве лечения применяют физиопроцедуры, нормализующие кровоток. При этом типе поражения кожи ног больной должен регулярно посещать специалиста для своевременной диагностики гангрены и злокачественного перерождения некрозных участков.
5. Диабетические пузыри (волдыри)
Одно из дерматологических осложнений диабета, проявляющегося в виде пузырчатых образований в области стоп. Болезнь начинается с того, что у пациента покраснели пальцы на ногах при диабете и появился легким зуд в ночное время. Через некоторое время на месте покраснения образуются желтовато-прозрачные волдыри. Ни в коем случае нельзя протыкать пузыри и пытаться выдавить из них жидкость! Это может привести к инфицированию и воспалению. Лечение назначается врачом-дерматологом и заключается в применение антисептических мазей.
6. Витилиго
Это заболевание встречается чаще, чем другие. Болезнь проявляется в виде белых обширных пятен вследствие утраты пигмента, который перестает вырабатываться при метаболических нарушениях. Витилиго не лечиться, т.е. вернуть коже утраченный пигмент невозможно. Лечение сводится к нормализации метаболизма, чтобы не допустить распространения белых пятен.
7. Грибковые инфекции
Чаще всего диабетики сталкиваются с грибком типа Candida Albicans, вызывающих кандидоз. Инфекция проявляется как красные точки на ногах при сахарном диабете, нестерпимо зудящие. Развитию инфекции способствует грязная и мокрая обувь, недостаток естественного защитного слоя эпидермиса. Лечение грибка проводится местно с использованием противогрибковых спреев и мазей.
Для защиты от инфицирования рекомендуется соблюдать правила гигиены и использовать «Защитный» крем, образующий на коже пленку и предохраняющий от заражения.
8. Кожный зуд
Встречается в ответ на какие-либо раздражители или является ранним симптомом многих дерматологических заболеваний. В лечение зуда помогают простые правила ухода за ногами при сахарном диабете, которые рекомендуют ежедневный уход, правильное питание и подбор специальной обуви. Если зуд настолько сильный, что приводит к расчесам или ухудшает качество жизни (не дает спать по ночам и пр.), то необходимо обратиться к дерматологу для установки причины появления зуда и его лечения.
9. Подкожные гематомы
Представляют собой темные коричнево-лиловые пятна диаметром не более 5 см. Гематомы появляются при повреждении сосудов, что случается довольно часто, т.к. сосуды диабетиков испытывают повышенную нагрузку.
Частое появление гематом является тревожным сигналом, свидетельствующим о проблемах кровотока в конечностях.
Лечение необходимо проводить под наблюдением врача-флеболога, который назначит лекарственные препараты и физиопроцедуры нормализующие кровообращение.
10. Черный акантоз
Темные пятна на ногах при диабете встречаются редко. Их наличие говорит о появлении злокачественных образований на поверхности кожи или в мышечном слое. Это грозное заболевание обычно развивается на месте многолетних инсулиновых уколов.
Лечение зависит от типа и локализации новообразования. Профилактика акантоза заключается в правильной обработке мест инъекций.
Каждое из вышеописанных заболеваний при отсутствии своевременного лечения может привести к развитию гангрены, поэтому любое покраснение на ноге при сахарном диабете — повод обратиться к врачу.
Сыпь и красные пятна на ногах при диабете: лечение и первые признаки
Лечение дерматологических поражений стопы при диабете всегда начинается с нормализации уровня сахара в кровотоке. На начальном стадии заболевания и при должном уходе этих мер оказывается достаточно, и симптомы исчезают.
Если красные пятна на ногах при сахарном диабете сопровождаются болью, то в качестве болеутоляющих средств используют обезболивающие таблетки (анальгетики) и мази, содержащие лидокаин или новокаин.
При наличии инфекции или грибка проводится соответствующая терапия с использованием антибиотиков и противогрибковых препаратов. Раны и язвы обрабатывают перекисью водорода и фурацилиновой мазью.
В процессе лечения очень важно использовать средства для разгрузки стопы. Такими средствами являются стельки «Разгрузочные», которые распределяют и уменьшают нагрузку на ноги.
Кликните по картинке ниже, чтобы узнать подробнее о стельках для ног при диабете и заказать их с доставкой на дом или по почте.
Безусловно, не каждое покраснение пальцев ног при диабете свидетельствует о развитии кожных заболеваний. Иногда пальцы и ноги краснеют вследствие перегрева или аллергии.
При появлении покраснения рекомендуется использовать специальный «Регенерирующий» крем, способствующий устранению раздражений. Если через 2-3 покраснение станет более темным, появится зуд или другие симптомы, то нужно срочно обращаться к дерматологу.
Также прочитайте статью, про лечение диабетической стопы народными средствами.
Как предотвратить появление пятен на ногах при сахарном диабете?
Предотвратить появление пятен на ногах можно, соблюдая следующие рекомендации:
- Носить только хлопчатобумажную одежду и носки.
- Ежедневно мыть ноги, обрабатывать их подходящим кремом, менять носки.
- Не использовать агрессивные моющие средства с ароматизаторами.
- Не допускать хождения в мокрых носках или обуви.
- Избегать перегрева и переохлаждения ступней.
- Носить качественную «дышащую» обувь и компрессионные чулки.
- Использовать стельки для диабетиков.
- Компенсировать диабет и лечить сопутствующие заболевания.
При правильном уходе за стопами при диабете можно избежать развития синдрома диабетической стопы. Для этого рекомендуется использовать специальные средства, которые были разработаны для диабетиков.
Всё для диабетической стопы и ухода за ногами можно найти на нашем сайте.
В нашем интернет-магазине собраны самые эффективные и современные средства для ног при диабете. Мы осуществляем доставку по всей России курьером на дом, в пункты выдачи заказов и почтой. Кликните на картинку ниже и узнайте подробнее.
Источник: http://ZdorovyeNogi.ru/blog/diabeticheskaja-stopa/krasnye-pjatna-na-nogah-pri-saharnom-diabete-prichiny-lechenie/
Лечение и уход, которые позволят остаться в строю, если у вас диабетическая стопа
- Синдром диабетической стопы являет собой расстройство иннервации, а также нарушение кровоснабжения тканей нижних конечностей.
- Развиваясь в следствие сахарного диабета, подобное осложнение возникает из-за повышения нагрузки на ногу и неизменно приводит к травматизации ее мягких тканей дальнейшим их разрушением.
- Лечение этого недуга совершенствуется и влечет за собой неплохие результаты.
Причины
Сахарный диабет имеет своей отличительной особенностью повешенную концентрацию глюкозы в крови (гипергликемию). Такое состояние провоцирует энергетическую голодовку инсулинозависимых клеток и дисфункцию обменных процессов. Результатом является патологическое поражение различных органов и тканей.
Синдром диабетической стопы (СДС) провоцируют следующие факторы:
Диабетическая микроангиопатия, которая представлена разрушением тончайших сосудов кровеносного русла (артериол, капилляров, венул). Как следствие- недостаток питания в тканях;
Диабетическая макроангиопатия представлена поражением крупнокалиберных сосудов (артерий).
Органами-мишенями в таком случае являются сосуды головного мозга и нижних кончностей, сердце.
Диабетическая остеоартропатия — это разрушение костной ткани в области увеличенного давление, травматическая деформация суставов, развитие патологических переломов.
Диабетическая нейропатия представляет собой гибель нервных окончаний из-за поражения сосудов, кровоснабжающих их. В конечном итоге, это приводит к утрате чувствительности и атрофии мягких тканей нижних конечностей, что способствует возникновению трофических язв.
Симптомы
Симптомы и признаки СДС различаются по особенностям, характерным для трех форм заболевания:
- При ишемической форме наблюдается сохранение чувствительности в нижних конечностях при сравнительно слабой пульсации. Кожа ног при этом холодная и бледная, а возникшие язвы имеют неровные границы, долго заживают и вызывают сильную болезненность;
- При нейропатической форме отмечается снижение чувствительности, онемение ступней. В следствие изменения свода ступни, возникают уплотнение эпидермиса и мозоли. Для трофических язв характерны ровные границы;
- Смешанная форма отличается наличием признаков двух форм заболевания.
Медикаментозное лечение
Важным этапом при консервативной терапии диабетической стопы является коррекция причины ее появления, то есть, компенсация сахарного диабета. Для этого эндокринологом должен быть назначен инсулин определенного действия с индивидуальным подбором единиц.
Объем необходимой терапии полностью зависит от стадии развития синдрома и назначается только специалистом!
Для лечения диабетической стопы и нормализации общего состояния рационально назначить препараты комплексного действия:
- Ломопоран;
- Сулодексид;
- Алпростадил;
- Проставазин;
- Трентал 400;
- Делаксин;
- Вульностимулин;
- Фузикутан;
- Берлитион;
- Тиолепта;
- Тиокацид.
Антибактериальное лечение и антибиотики
Важную роль при терапии синдрома диабетической стопы играет антибактериальная терапия, которая необходима при возникновении инфицированной язвы или повышенном риске ее инфицирования.
Исходя из данных о возбудителях инфекции и их возможной чувствительности к ряду антибиотиков, а также локализации инфицирования, лечащий врач подбирает оптимальное средство или их комбинации:
- При инфицировании раны стафилококком— Клиндамицин, Рифампицин, Гентамицин и Флуклоксациллин;
- Если возбудителем выступает стрептококк— Эритромицин, Амоксициллин, Флуклоксациллин и Клиндамицин;
- Для купирования энтерококковой инфекции— Амоксициллин;
- Инфицирование раны анаэробами— Метронидазол и Клиндамицин;
- Колиформные бактерии— Тазобактам, Триметоприм, Мероленем или Цефадроксил;
- Псевдомонады— Меропенем, Ципрофлоксацин, Гентамицин, Цефтазидим или Клавуланат.
Использование кремов и мазей при лечении
Начальная стадия лечения диабетической стопы предполагает уход за стопой и трофической язвой.
Перед тем, как нанести мазь или крем для стоп раневую поверхность следует обработать антисептическим раствором, например, Фурацилином, Мирамистином или перекисью водорода 3%.
После этого следует обработать рану, используя заживляющие мази. В таких случаях применяются Ируксол и Солкосерил.
Материалом для перевязки послужат полупроницаемая пленка, пенистая губка. На подсушенные некротические раны накладывают гидрогель, который стимулирует скорейшее заживление.
Производить смену повязок следует 1 раз в сутки, а при наличии большого объема экссудата- каждые 8-10 часов.
Диабетическая стопа, на фото начальная стадия:
Хирургическое лечение
Оперативное хирургическое вмешательство зависит от формы и стадии СДС.
Применяются:
- Вскрытие флегмон, абсцесса;
- Стентирование сосудов нижних конечностей- установка протеза внутри сосуда, восстанавливающего просвет;
- Ангиопластика — нормализация кровоснабжения методом пластики артерий;
- Шунтирование— создание нового направления кровотока;
- Эндартерэктомия— удаление разрушенных сосудов и перенаправление кровотока по соседним сосудам;
- Ампутация конечности или ее части — крайний метод борьбы за жизнь пациента.
Лечение народными средствами
Наряду с медикаментами широко используются народные методы нетрадиционной медицины в качестве примочек:
- Отвар черники, эвкалипта, корней и листьев лопуха;
- Гвоздичное, облепиховое масла;
- Простокваша;
- Липовый мед.
Народное лечение СДС может выступать только как дополнительный способ лечения и должен быть согласован с Вашим лечащим доктором.
Гирудотерапия
- Лечение пиявками допускается на начальных этапах лечения синдрома диабетической стопы, когда отсутствуют язвы.
- В стопе нормализуется кровообращение, что замедляет патологический процесс.
- Длительность сеанса обычно составляет от 30 минут до одного часа, за которые пиявка высасывает почти 5 мл крови.
- Курс состоит из 10-12 процедур.
Как вылечить ноги дома?
Для уменьшения риска развития гангрены допускается комплексная терапия в домашних условиях. Для этого потребуется ношение ортопедической обуви, корректировка рациона питания, исключение вредной пищи.
В уходе первое место занимает аккуратное отношение к своему здоровью, чтобы исключить возникновение кровоподтеков и ссадин на поверхности кожного покрова стоп, а также полное соблюдение рекомендаций доктора.
Главным принципом терапии СДС является поддержание уровня глюкозы крови в пределах нормы и ношение ортопедической обуви, а также стелек для осуществления щадящего режима поврежденных конечностей. Такой подход позволит исключить риск развития осложнений и прочих негативных последствий.
О том, как лечить диабет первого или второго типа, читайте в наших статьях.
Источник: https://diabet.guru/oslozhneniya-saharnogo-diabeta/diabeticheskaya-stopa-lechenie.html
Покраснение на ноге при сахарном диабете ниже колен
Осложнения сахарного диабета нередко проявляются сосудистыми и неврологическими нарушениями, которые затрагивают нижние конечности. Поэтому всем больным диабетом рекомендуется ежедневно осматривать ступни и голени, чтобы не пропустить начальные проявления диабетической нейропатии.
- Любые симптомы в виде покраснения, нарушения чувствительности или мелкие травмы могут быть сигналом о развитии такого тяжелого заболевания, как диабетическая стопа.
- Она по данным статистики возникает у 15% диабетиков после 5-6 лет болезни.
- При плохой компенсации диабета к полинейропатии присоединяется гнойная инфекция, а также может развиться гангрена, вызывающая необходимость ампутации.
- В мире 70% проведенных ампутаций связаны с диабетической нейропатией.
Причины нейропатии при диабете
Повреждения сосудов ног при сахарном диабете связаны с избытком глюкозы в крови, которая не может попасть в клетки из-за инсулиновой недостаточности. Ток крови по сосудам снижается, проведение нервных импульсов тормозится. В условиях слабой иннервации и пониженного питания страдает чувствительность тканей, замедляется заживление ран.
Мелкие кожные повреждения в виде трещин, порезов или ссадин превращаются в открытые язвенные дефекты, а под слоем ороговевшего эпителия образуются скрытые язвы. Все это может не замечаться больными, так как не доставляет дискомфорта при низкой чувствительности. Чаще всего язвы образуются в местах повышенной нагрузки, возникающей при ходьбе.
Такие повреждения могут усиливаться при ношении тесной обуви, повышенной сухости кожи и утолщении рогового слоя, при травмировании во время педикюра или хождения босиком.
Закупорка кровеносного сосуда связана с отложением холестерина и кальция, формирующих атеросклеротическую бляшку. Такие изменения при сахарном диабете имеют несколько клинических особенностей:
- Поражение возникает в нижних частях нижних конечностей – в стопе и голени.
- Страдают обе ноги и в нескольких участках.
- Начало в более раннем возрасте, чем у больных без диабета.
- Сопровождается отмиранием тканей
- Язвы могут возникнуть без травм и механических воздействий.
Признаки поражения ног при сахарном диабете
Кожные покровы у больных сахарным диабетом отличаются сухостью и истонченностью, они часто травмируются, особенно в области пальцев. Пусковым механизмом развития неврологических и сосудистых поражений могут быть грибковые инфекции, проведение грубого педикюра или хирургическое удаление вросшего ногтя.
Так как формирование диабетической стопы имеет очень тяжелые последствия в виде ампутации ноги или смерти от сепсиса, который развился вследствие гнойного осложнения, то выявление первых признаков диабетического поражения ног может спаси больному жизнь.
Самым первым признаком является понижение вибрационной чувствительности, затем температурной, болевая и тактильная нарушаются позже. Настораживающим симптомом может быть отечность на ноге ниже икры, в области стоп. Если ноги становятся горячими или холодными, то это значит, что нарушено кровообращение или присоединилась инфекция.
Причиной обратиться к хирургу или подиатру могут быть такие изменения:
- Утомляемость при ходьбе повышена.
- Возникает боль в голенях разной интенсивности при ходьбе или ночью.
- В стопах появились покалывания, жжение, повысилась зябкость.
- Цвет кожи на ногах красный или синюшный.
- Снизился волосяной покров на ногах.
- Ногти стали утолщенными, деформированными, пожелтели.
- Под ногтевой пластинкой возник кровоподтек.
- Палец внезапно покраснел или стал отечным.
Больные также могут отмечать, что ранки или мозоли вместо недели заживают в течение месяца или двух. После затягивания ран остается темный след.
На стопах могут возникнуть язвы, иногда довольно глубокие.
Виды диабетической стопы
В зависимости от преобладания нарушений иннервации или снабжения кровью выделяют три формы синдрома диабетической стопы. При недостатке проводимости в нервных клетках развивается нейропатическая форма. Для нее характерным признаком является легкое определение пульсации артерий. На ногах появляются выраженные и стойкие отеки.
Стопы при такой форме теплые, цвет кожи обычный или слегка бледный, язва расположена (как на фото) в зоне повышенной нагрузки – в области плюсневых костей. Болевой синдром слабо выражен. Рана влажная, края утолщенные. Чаще поражает молодых людей с сахарным диабетом 1 типа, предрасполагающим фактором может быть злоупотребление алкоголем.
Покраснение ноги при сахарном диабете на фото может быть признаком ишемической формы полинейропатии, при которой нарушения кровоснабжения определяют симптоматику диабетической стопы.
При таком варианте ноги холодные, пульс определить сложно, стопы могут приобретать синюшный оттенок.
Расположена язва в местах самого плохого кровоснабжения – пятки, внешний край стопы, большой палец. Кожа вокруг раны тонкая. При этом больных беспокоит боль в состоянии покоя, усиливающаяся ночью, при ходьбе они часто вынуждены останавливаться из-за сильной боли.
Смешанная форма чаще всего диагностируется у больных диабетом, в ней комбинируются симптомы ишемии и неврологические нарушения. Факторами риска развития диабетической стопы являются:
- Длительность диабета более 10 лет.
- Декомпенсированный или лабильный сахарный диабет.
- Курение.
- Больные, перенесшие инфаркт или инсульт.
- Злоупотребление алкоголем.
- При склонности к образованию тромбов.
- Выраженное ожирение.
- Варикозная болезнь.
Постановка диагноза и лечение нейропатии при диабете
Для диагностики степени поражения больным проводят полное обследование: анализы крови на содержание глюкозы и биохимический анализ, определение функции почек, рентгенологические и ангиографические исследования. Невропатолог проводит проверку сохранности рефлексов и чувствительности к боли, прикосновениям, вибрации и температуре.
Для определения кровотока проводится допплерометрия, измеряется давление в сосудах ног. При наличии язвы берется посев на микрофлору и чувствительность к антибактериальным препаратам.
Лечение диабетической стопы начинается с приведения уровня глюкозы в крови к целевым показателям. Если больной получал таблетки для снижения сахара, то его полностью переводят на инсулин или комбинируют введение пролонгированного инсулина и антидиабетических препаратов в таблетках.
Снятие болевого синдрома при диабетической полинейропатии проводится такими препаратами:
- Противосудорожные (Финлепсин, Габалепт).
- Обезболивающие (Дексалгин, Нимесулид).
- Антидепрессанты (Венлафаксин, Клофранил).
- Крем с лидокаином.
Лечение препаратами тиоктовой кислоты (Тиогамма, Берлитион), а также инъекциями витаминов группы В (Мильгамма, Нейробион) помогает восстановить чувствительность тканей и ускорить заживление язвенного дефекта. Для улучшения кровообращения применяются препараты Дипиридамол, Актовегин, Пентоксифиллин.
Кроме этого, проводится обработка язв, разгрузка пораженной конечности. При язвах на голени нужно стараться чаще находиться в горизонтальном положении. Используются также специальные ортопедические приспособления для снятия нагрузки на стопу. В борьбе с данным заболеванием физиотерапия при сахарном диабете в комплексном лечении дает положительные результаты.
При присоединении инфекции назначается лечение антибиотиками на длительный срок до заживления язвы.
Также проводится интенсивная терапия для лечения сопутствующих болезней, затрудняющих восстановление больных: анемии, поражений почек, печени.
Профилактика полинейропатии
Для больного сахарным диабетом осмотр ног при ежедневных гигиенических процедурах является важным методом профилактики осложнений нейропатии. Все ранки или порезы нужно обработать Мирамистином или Хлоргексидином, водным раствором фурацилина. Нельзя использовать спиртсодержащие растворы.
Для лечения язв используются гель Солкосерил, Актовегин, Ируксол. При проведении педикюра нельзя пользоваться лезвиями, лучше использовать аппаратные методики. Ноги нужно смазывать детским кремом для предотвращения сухости или специальными мазями для диабетиков: Бальзамед, Альпресан.
При надевании обуви ее нужно осмотреть на целостность стелек, отсутствие камешков, жестких складок или рубцов, которые могут травмировать кожу стопы. Обувь должна быть подобрана точно по размеру и высоте подъема. При этом нельзя использовать узкие носки, сжимающие пальцы. Для домашнего ношения выбираются тапки с закрытой пяткой и носком.
Также рекомендуются такие меры профилактики развития диабетической стопы:
- Полный отказ от курения и алкоголя.
- Нельзя допускать переохлаждения ног.
- При проведении ножных ванночек их температура должна быть около 36 градусов.
- При плохом зрении нельзя самостоятельно обрезать ногти.
- Не рекомендуется ходить босиком даже в домашних условиях.
- Не использовать грелки, батареи и калориферы для согревания ног.
Главным методом профилактики всех осложнений сахарного диабета является контроль за уровнем сахара в крови. Для этого нужно ежедневно использовать прибор для измерения глюкозы в крови а также раз в три месяца определять уровень гликированного гемоглобина и посещать эндокринолога для коррекции лечения. Не реже раза в год рекомендуется консультация педиатра и невропатолога.
В видео в этой статье подробно рассказано о диабетической нейропатии.
Укажите Ваш сахар или выберите пол для получения рекомендаций Идет поискНе найденоПоказать Идет поискНе найденоПоказать Идет поискНе найденоПоказать
Источник: https://diabetik.guru/complications/pokrasnenie-nogi-pri-saharnom-diabete-foto.html
Боли в ногах при сахарном диабете
Половина людей, у которых диагностирован сахарный диабет, страдает от диабетической стопы. Данное последствие может встретиться даже у ребенка. Оно имеет связь с поражением ног, сопровождающимся дискомфортом и сильными болями.
Если не начать своевременное лечение, то по истечении времени у больного может утратиться способность к передвижению.
Наша статья расскажет, почему болят ноги при сахарном диабете, какие могут быть последствия данного осложнения, что делать, чтобы избежать подобного развития событий.
Причины
Чаще всего болят ноги при сахарном диабете по следующим причинам:
- Снижение порога чувствительности. Данная причина нередко приводит к тому, что у пациента встречаются травмы. Из-за понижения чувствительности, он их не замечает. Это состояние может привести к перегреванию или переохлаждению конечностей. Бывают случаи, когда пациент жалуется на боли в ногах, а идет речь об обычном перегреве.
- Поражение кровеносных сосудов. Из-за сахарного диабета возможно проявление закупорки сосудов, которые снабжают нижние конечности. В результате чего нарушается кровообращение, боли имеют связь с недостатком кислорода. В данной ситуации у больного появляется покраснение, возникают пятна звездочками, вздутие вен, у кожного покрова приобретается лиловый цвет.
- Понижение мышечного тонуса. В результате болей у пациента ограничивается двигательная активность. Он чаще всего проводит время в лежачем или сидячем положении. Вследствие чего происходит мышечная атрофия, болевые ощущения становятся интенсивнее. Конечно, это не означает, что, если болят ноги при диабете, то нужно продолжать активный образ жизни. Но после лечения нет необходимости в ограничении подвижности. Медицина предлагает диабетикам носить специализированные стельки, которые разгружают нагрузки на ноги.
- Мозоли. Причинами боли при ходьбе нередко бывают мозоли, болячки, грибковые поражения. В данном случае необходимо провести лечение, подавляющее инфекционное поражение.
- Лишний вес, который усугубляет вышесказанные причины заболевания. Нередко лица, больные сахарным диабетом, имеют лишний вес. Замечено, что тучные люди страдают от отеков ног из-за избыточной массы тела, дегенеративных изменений мышц, костей.
Причины болей в ногах, которые играют важные роли в патогенезе болевого синдрома
Симптомы
Чтобы вылечить боли в ногах при сахарном диабете, важно обратить внимание на следующие симптомы, и обратиться к врачу:
- излишняя сухость кожного покрова;
- зуд и шелушение;
- ощущение покалывания;
- грубая кожа на стопах;
- облысение ног у мужчин;
- деформированные ногти;
- отекание ног;
- бледный цвет кожного покрова;
- грибковые поражения ногтей;
- онемение;
- боль в икрах;
- сниженная чувствительность;
- посинение кожного покрова.
Диагностика
Перед назначением терапии врач отправляет пациента на обследование. Прежде всего осматривается карточка на наличие сопутствующих заболеваний, визуализируются конечности. Могут определиться боли во время пальпации, холодный кожный покров, сниженная чувствительность.
Далее следует провести проверку рефлексов и следующую диагностику:
- ОАМ (общий анализ мочи);
- ОАК (общий анализ кала);
- анализ крови на биохимию;
- кровь на сахар;
- УЗИ нижней конечности;
- МРТ;
- транскутанную оксиметрию;
- ангиографию.
Фото трофической язвы, на фоне которой больной ощущает боль только в случае присоединения инфекции
Язвы при диабете
Нередко при сахарном диабете болят ноги в результате язвенного поражения. Больные диабетом должны с особенным вниманием отнестись к контролю уровня сахара в крови, наблюдением за состоянием кожного покрова. Только своевременное обнаружение язв позволит провести скорейшее их купирование и не допустить развитие последствий, при которых продолжает развиваться язвенный процесс.
У пациентов с сахарным диабетом язвы проявляются из-за длительных развитий осложнений, при которых годами утрачивается иммунитет.
К факторам появления язвенного поражения относятся нарушение тканей, нарушение нервных клеток, нарушение сосудов, совмещение нескольких факторов.
Нередко трофические язвы появляются в результате атеросклеротического поражения, патологий кровеносной системы, нарушенной нервной системы.
Факторами, предшествующими язвенному поражению, являются появление царапин, любого повреждения, поражение бытовыми ожогами, мозоли, травмирование, небольшие ушибы.
Лечение язв
При обнаружении любых факторов, которые могут привести к формированию трофических язв, следует обратиться к врачу, который назначит лечение, основанное на следующих принципах:
Как проверить работу поджелудочной железы?
- жесткий контроль за уровнем гемоглобина и глюкозы в крови. В норме уровень сахара до приема пищи должен быть от 6 до 10 ммоль на л, после еды – от 9 до 10 ммоль на л;
- лечение и профилактика повышенного АД, тромбофлебита;
- применение обезболивающих средств;
- разгрузка ног;
- использование медикаментов, помогающих нормализовать функционирование нервной системы;
- упорядочение свертываемости крови;
- стабилизирование липидных процессов;
- применение препаратов для сосудов;
- терапия грибкового поражения.
Если консервативная терапия не дает ожидаемого результата, лечение ног при сахарном диабете проводится хирургическим путем. Производится обработка трофического язвенного поражения перекисью водорода, накладывание повязок.
Может потребоваться вскрытие язв, при котором убирается гной, если имеется возможность, то сохраняются ткани. При необходимости делают операцию, восстанавливающую проходимость сосудов.
Если терапия не дает ожидаемого результата, то возможно проведение ампутации ног.
Любая болезнь может привести к ухудшению состояния язв и к развитию следующих последствий: рожистого воспаления, воспалительного процесса в лимфатической системе, сосудах, сепсису.
Синдром диабетической стопы является сложным заболеванием, которое поражает больных диабетом 2 типа. В результате постоянных колебаний количества сахара в крови происходит постепенное разрушение кровеносных сосудов, отмирание нервных окончаний, нарушение обменных процессов, повреждение кожного покрова. Диетическая стопа имеет разнообразные признаки, которые зависят от степени диабета.
При нейропатической степени интенсивно поражается нервная система, происходит нарушение восприимчивости, увеличивается боль, изменяется форма стопы, утолщается кожный покров.
При ишемической степени поражаются кровеносные сосуды, бледнеет кожный покров, появляется боль, отечность, краснота. Данной степени не характерно изменение формы ступней, появление мозолей.
При смешанной степени встречается проявление первых двух типов. Это чаще диагностируется у женщин.
Лечение
На сегодняшний день имеется 2 метода терапии синдрома диабетической стопы. Проведение консервативного вида основано:
- на нормализации уровня сахара в крови;
- антибиотикотерапии широкого спектра действия;
- обезболивающих препаратах;
- антисептических препаратах местного назначения;
- на лекарствах, направленных на улучшение кровообращение.
Если медикаментозная терапия не дала нужного результата, то рассматривается возможность проведения хирургического вмешательства. Во время которого:
- производится удаление участка некротической ткани;
- обеспечивается работа сосудов, утративших свои функции;
- удаляются сосуды, которые не подлежат восстановлению;
- для поддержания функционирования сосудов, производится постановка на них сеточек;
- при диабетической гангрене производится удаление поврежденного участка;
- при наличии тяжелых форм производится удаление конечности.
Диета
Чтобы избежать неприятностей, важна строгая диета. Питание больных сахарным диабетом основано на хорошем завтраке. Последний прием пищи не должен быть позднее, чем за 3 часа до сна.
Людям, страдающим от диабета можно есть нежирные сорта мяса, супы, яйца, молочные продукты, ягоды, овощи, соки, минеральную воду, компоты.
Перечисленные блюда разрешены диабетикам, но рекомендовано соблюдать меру.
К запрещенным продуктам относятся:
- много сладкого;
- выпечка;
- жирное мясо и рыба;
- копчености;
- майонез;
- животные жиры;
- консервы;
- фрукты с повышенной сладостью;
- газированная сладкая вода;
- меню не должно включать крупы, особенно, манную;
- макароны;
- алкоголь.
Профилактика
Чтобы не допустить проблем с ногами, больным сахарным диабетом дается следующая памятка. Проводить ежедневное мытье ног в теплой воде. Это поможет своевременно обнаружить раздражение. Уделять особенное внимание между пальцами.
Вытирать при помощи мягкого полотенца. При появлении сухости, зуда, шелушения важно срочно обратиться к дерматологу. Он назначит нужную мазь. Важно провести осмотр обуви на исключение повреждений, стающих причиной травмирования стопы.
Нельзя носить стельки с выступом. Ногти лучше всего обрабатывать пилкой. Не следует согревать ноги грелками, горячими ванными. Лучше всего для этих целей подойдут теплые носки. Не нужно для обработки ран пользоваться зеленкой, йодом.
Для диабетиков подойдет перекись водорода. Для деформированной стопы нужно использовать ортопедическую обувь. Важно делать гимнастику, улучающую микроциркуляцию крови.
Если выполнять рекомендации врача, своевременно обращать внимание на начальную симптоматику, то проблемы с ногами обойдут стороной.
Источник: https://schsite.ru/diagnostika/boli-nogah-saharnom-diabete
Красная стопа ноги при сахарном диабете
Сахарный диабет является тем заболеванием, которое нельзя игнорировать, так как его осложнения зачастую несовместимы с жизнью человека.
Одним из таких грозных осложнений является диабетическая стопа или синдром, при котором на стопах появляются язвы и происходит разрушение хрящей, связок и суставов. Последствия такого состояния могут быть непредсказуемыми и иногда заканчиваются ампутацией стопы.
Поэтому при синдроме диабетическая стопа симптомы нужно обязательно знать, чтобы вовремя принять меры и начать лечение.
Причины заболевания
С каждым годом число больных с синдромом диабетическая стопа увеличивается, и всему виной растущее количество пациентов с сахарным диабетом 2 типа, который еще называют инсулиннезависимым диабетом. Больше того, в региональных центрах по лечению сахарного диабета создана новая медицинская специальность — подиатр или врач, который занимается лечением диабетической стопы и ее профилактикой.
Чтобы понять механизм развития этого осложнения, нужно вкратце объяснить, что происходит в организме больных, у которых постоянно завышен сахар крови.
Сахар обладает способностью к кристаллизации и оседает, как правило, сначала в самых мелких сосудах. В организме имеется несколько органов, имеющих самые мелкие сосуды, в которых развивается микроангиопатия.
В зависимости от места нарушения кровообращения различают несколько видов осложнений, ведущих к необратимым последствиям.
Осложнения при сахарном диабете
| Нефропатия | Поражение сосудов почек с нарушением их фильтрационной способности |
| Ретинопатия | Поражение сосудов сетчатки глаз с развивающейся слепотой |
| Нейропатия | Поражение периферической, центральной нервных систем, которое может вызвать нарушение работы любого органа |
| Синдром диабетической стопы | Поражение мелких капилляров ступней, кожи, периферических нервов, мягких тканей, сустава |
Поражение и закупорка капилляров в стопе вызывает нарушение питания тканей, которое ведет к развитию деформации стопы. При этом возникает перераспределение физической нагрузки на стопу или ее увеличение на отдельных участках. Несоответствие нагрузки и поступающего питания вызывает появление воспаления, а воспалительный процесс, в свою очередь, вызывает развитие мелких и крупных язв с инфицированием ран (бактериальная, грибковая и другая инфекция).
Надо сказать, что синдром диабетической стопы и другие осложнения появляются при сахарном диабете, протекающем в тяжелой форме, а также у больных, которые не контролируют уровень глюкозы в крови. Если не заметить признаки данного заболевания и не начать лечение, может развиться гангрена, которая в 99% случаев заканчивается ампутацией стопы или даже ноги.
Признаки и симптомы
При диабете нужно регулярно осматривать стопы.
Нейропатия вызывает резкое снижение чувствительности, поэтому больные сахарным диабетом могут и не заметить появление первых признаков этого осложнения. Тем не менее, эти признаки довольно характерные и их можно вовремя заметить. Итак, ранние симптомы диабетической стопы следующие:
- снижение болевой и температурной чувствительности в стопе;
- появление на подошве мозолей, натоптышей, шелушения кожи, сухих трещин;
- появление деформации пальцев, ногтей и костей стопы;
- изменение цвета кожи на бледную, с коричневыми пятнами;
- появление пузырьков, наполненных прозрачной жидкостью.
В некоторых случаях у больных вместо снижения чувствительности развиваются сильные боли, неприятные ощущения в ногах, которые приобретают характер колющих или жгучих. Боли усиливаются при ходьбе и в ночное время, особенно если больной свешивает ноги с кровати. Эти признаки говорят о нарушении питания или развивающейся ишемии мягких тканей стопы.
В зависимости от преобладания тех или иных признаков различают 3 вида диабетической стопы.
| Нейропатическая | Преобладают симптомы нарушения работы нервной системы |
| Ишемическая | Микроангиопатия переходит в макроангиопатию или нарушение кровоснабжения крупных сосудов |
| Смешанная форма | Происходит нарушение работы сосудов и нервной системы |
Лечение недуга
До того, как назначить лечение, врач-подиатр исследует больного, а также устанавливает степень заболевания и тяжесть полученного осложнения.
Диагностика проводится на основании жалоб, осмотра больного, а также данных рентгена стопы. Главным условием лечения являются нормализация уровня сахара в крови и восстановление питания тканей.
Без нормализации этих процессов терапия диабетической стопы будет неэффективной.
Как лечить на различных стадиях
- В самых ранних стадиях развития достаточно будет отрегулировать уровень сахара, параллельно соблюдая диету.
- Чтобы предотвратить появление нагрузки на стопу, важно носить ортопедические стельки или просто больше времени проводить в положении лежа (полусидя).
- В более поздней стадии развития, когда имеются язвы или инфицирование, назначают медикаментозные препараты для лечения диабетической стопы. Для этого используют антибиотики, сосудорасширяющие средства, препараты для разжижения крови. Местно применяются различные ванночки, с последующим наложением стерильной повязки.
В тех случаях, когда болезнь запущена или консервативное лечение не оказывает эффекта, проводят хирургическое вмешательство.
С помощью операции удаляются мертвые ткани, иссекаются края раны, а запущенных случаях при наличии гангрены проводится удаление стопы.
В заключение нужно отметить, что все те, у кого уже имеется сахарный диабет, должны следить за уровнем сахара крови и регулярно посещать эндокринолога. К мерам профилактики относятся правильная гигиена ног, подбор удобной обуви, а также немедленное обращение к врачу при первых признаках осложнений.
Post Views: 1 721
Источник: https://diabet.nextpharma.ru/krasnaja-stopa-nogi-pri-saharnom-diabete/

 Диабетическая микроангиопатия, которая представлена разрушением тончайших сосудов кровеносного русла (артериол, капилляров, венул). Как следствие- недостаток питания в тканях;
Диабетическая микроангиопатия, которая представлена разрушением тончайших сосудов кровеносного русла (артериол, капилляров, венул). Как следствие- недостаток питания в тканях;