- Термин «диабетическая стопа» означает совокупность болезненных изменений нервов, костей, мышц и сосудов при декомпенсированном диабете.
- Это может привести к развитию гангрены конечности.
- ДС является одним из самых тяжелых осложнений СД.
Когда возникает синдром диабетической стопы?
Без адекватного питания кожа особенно уязвима для травм. При этом заживление происходит медленно.
Кроме того, диабетики плохо переносят морозную погоду, хотя здоровым людям она никаких особых проблем не доставляет. Нарушение проводимости нервов в области ступней носит название диабетической полинейропатии. Человек перестает ощущать воздействие на кожу со стороны высоких или низких температур, небольших травм и т. д.
Здоровый человек, чувствуя боль, может вовремя принять меры. Страдающие СД этой возможности лишены. Зачастую они не обращают внимания на царапины, потертости и небольшие ранки до тех пор, пока участок кожи не инфицируется, и не разовьется гангрена
Еще одна проблема: при полинейропатии кожа утрачивает способность к потоотделению и постоянно остается сухой. Растрескивание кожных покровов постепенно приводит к язвам. Поскольку такие поражения не связаны ни с какими болевыми ощущениями, человек не принимает адекватные меры и спохватывается лишь при угрозе ампутации.
Появлению диабетической стопы способствуют и такие факторы:
- поражение почек (нефропатия). Приводит к отеканию конечностей. Повседневная обувь становится тесной, что может привести к появлению ранок и потертостей. Такие поврежденные поверхности, если не принять адекватных мер, чреваты язвенными поражениями;
- проблемы со зрением. Слабовидящий человек может не заметить, куда он наступает. Случайная ветка или камешек, подвернувшиеся под ноги, могут стать причиной травмы с серьезными последствиями.
Принципы профилактики диабетической стопы при сахарном диабете
Любые профилактические меры при СД начинаются с выявления факторов риска возникновения язв:
- сосудистые болезни ног;
- диабетическая периферическая нейропатия;
- отеки;
- деформация стоп.
- Если факторы риска отсутствуют, сущность профилактики сводится к инструктированию больного по уходу за ногами, правильному подбору обуви и стелек.
- При этом нельзя забывать о ежегодной оценке степени риска.
- При наличии факторов риска профилактика сводится к следующему:
- обучение ухаживающим мероприятиям за кожей ног;
- периодические врачебные осмотры;
- возможно, ношение специальной обуви и трикотажа.
Периодичность врачебных осмотров в этом случае чаще, чем при наличии факторов риска.
Общие принципы профилактики ДС сводятся к следующему:
- обязательная постановка всех больных на учет к эндокринологу и в кабинет диабетической стопы;
- своевременно начатое лечение нейропатии и проблем с сосудами. Обязательным является устранение трещин и потертостей на коже;
- если деформации не удается ликвидировать, целесообразно ношение ортопедической обуви;
- выполнение комплекса ЛФК для ног;
- работа над улучшением иммунитета.
Все советы не помогут добиться хорошего результата, если заболевание не будет скомпенсировано.
Важность контроля уровня сахара в крови у диабетиков
- Эту цифру определяет врач, учитывая при этом возраст пациента, тяжесть СД, сопутствующие патологии, общее самочувствие.
- Больные, как правило, осуществляют контроль показателей сахара при помощи глюкометров.
- Соблюдение специальной диеты и прием сахароснижающих препаратов — важные моменты в профилактике диабетических осложнений.
Соблюдение правил гигиены
- Диабет боится этого средства, как огня!
- Нужно всего лишь применять…
- Снижение сахара
- Узнать подробности
- pozner.ru
Особенность повреждений ног при сахарном диабете в том, что они, как правило, безболезненны. При этом заживают раны крайне тяжело. Объясняется это частичной утратой чувствительности, а также нарушением кровообращения.
Конечно, подобное наблюдается далеко не у всех диабетиков, но лучше не доводить до появления незаживающих язв. Это чревато грозными осложнениями. Нужно также помнить, что уход за ногами — это лишь часть профилактических мер по недопущению «диабетической стопы».
Необходимо придерживаться таких правил:
- при подстригании ногтей соблюдайте осторожность, подравнивайте их горизонтальными движениями пилочки. Нельзя вырезать уголки ногтей. Не следует обрабатывать загрубевшую кожу ног при помощи химических веществ и острых предметов. Желательно пользоваться пемзой после теплой ножной ванны;
- обязательно держите ноги чистыми. Ежедневно мойте их теплым мыльным раствором;
- если кожа ног сухая, смазывайте ее (не затрагивая межпальцевых промежутков) жирным кремом;
- воздержитесь от хождения босиком, во избежание случайного травмирования;
- нельзя прикладывать к ногам электроприборы, грелки, сидеть возле батареи отопления. Используйте согревающий эффект от гимнастических упражнений, легкого массажа или теплых шерстяных носков;
- не забывайте о том, что ноги нужно осматривать ежедневно. При появлении трещинок, язв или уплотнений надо сразу же обратиться к специалисту;
- при случайных травмах (царапины, порезы) обрабатывайте их обеззараживающими растворами (Диоксидин, Фурацилин, перекись водорода), после чего следует наложить стерильную марлевую повязку или лейкопластырь с бактерицидным эффектом. Избегайте пользования марганцовкой, йодом или зеленкой. Эти средства способны вызвать ожог, заживление пойдет медленнее. Кроме того, окрашивание раны мешает наблюдению за процессом. Максимальный срок заживления составляет от 10 до 14 дней. Если состояние кожи не нормализуется — это сигнал для обращения к врачу.
Памятка по выбору обуви
Эти правила действуют не только для диабетиков. Их может взять на вооружение любой человек. Общий принцип выбора таков: приобрести обувь так, чтобы она как влитая села на ногу, не травмируя кожу, не формируя потертостей, натоптышей и язв. Естественно, что о произведениях обувной моды на 12-сантиметровых каблуках людям с СД не приходится и мечтать.
- Ортопедическая обувь
- В особенности ношение специальной обуви актуально для людей с такими осложнениями диабета:
- значительная потеря чувствительности в стопах;
- поражение сосудов ног атеросклерозом;
- деформация стоп;
- наличие язвенных поражений и (или) ампутаций.
Вот общие принципы выбора обуви:
- материал изготовления предметов обуви — мягкая кожа высокого качества. В этом случае минимизируется риск тыльной части стопы. Не следует надевать туфли с узким или чрезмерно жестким носком. Это ведет к тому, что распределение веса на стопу получается неправильное, пальцы сдавливаются, а риск травмирования ног растет;
- нельзя покупать обувь с грубыми и жесткими внутренними швами;
- выбирайте достаточно широкую обувь, чтобы хватило места для размещения ортопедических стелек. Пользоваться жесткими и массажными вкладышами нельзя;
- обувь не должна сидеть на ноге чересчур свободно, поскольку это может привести к появлению потертостей и мозолей;
- наилучший вариант подошвы — жесткая. Оптимальная высота каблука составляет 4 см. Вполне подойдут туфли на платформе. Они не просто безопасны, но и смотрятся красиво;
Разнашивать обувь нужно очень осторожно. Первые 2-3 дня носите обновку дома. Не используйте для разнашивания мокрые носки, так как это небезопасно для кожи. Выйдя на улицу в новой обуви, избегайте продолжительных прогулок. Ходить в обновке целый день тоже нежелательно.
Следите за тем, чтобы при надевании внутри туфель не было никаких посторонних предметов, а носки не собирались в складки. Желательно пользоваться специальным трикотажем для диабетиков.
Не забывайте внимательно осматривать стопы. Появление покраснений на коже говорит о том, что обувь вам не подошла. Чувствительность снижена, поэтому через самое короткое время в этих местах могут появиться изъязвления. Увидели что-то подобное — немедленно обратитесь к врачу, в кабинет диабетической стопы.
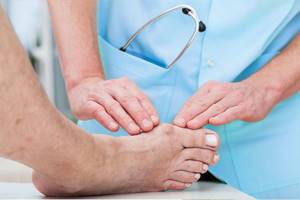
Профилактические осмотры у врача
Важно знать!Проблемы с уровнем сахара со временем могут привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей! Люди, наученные горьким опытом для нормализации уровня сахара пользуются… Читать далее… «
- Для своевременного выявления ДС все диабетики должны ежегодно проходить профилактические осмотры.
- При наличии факторов риска частота их составляет раз в 1-6 месяцев, при этом следует уделить особенное внимание местам деформаций и зонам риска.
- Это дает возможность сориентироваться относительно вероятности ДС даже для больных, не предъявляющих никаких жалоб.
Другие рекомендации по предотвращению осложнений
Еще один элемент профилактики — использование средств народной медицины. Лечением это назвать сложно, так как остановить развившуюся гангрену настоем лекарственных трав вряд ли удастся.
А вот предупредить появления инфицированных язв при помощи природных средств вполне возможно.
Эффектом увлажнения обладают отвары таких растений, как череда, эвкалипт, чистотел или зверобой. Для размягчения ороговевших слоев кожи можно использовать натуральное масло: оливковое, кипарисовое, подсолнечное или ромашковое.
Улучшить регенеративную способность кожных покровов помогает обычный мед.
Видео по теме
Хирург, доктор медицинских наук о профилактике диабетической стопы при сахарном диабете:
Диабетическая стопа — тяжелейшее осложнение заболевания, которое чревато ампутацией. Однако, это отнюдь не фатальная неизбежность. Если выполнять все профилактические мероприятия, риск гангрены минимизируется.
Главное — вовремя обратиться к врачу при любых повреждениях ног. Широкий арсенал современных повязок и медикаментов позволит быстро остановить процесс и стимулировать заживление кожных покровов. Нельзя рассчитывать на какие-то чудодейственные таблетки.
Хорошим помощником в лечении является низкоуглеводная диета, позволяющая привести сахар в крови в норму, на уровень здоровых людей. Пожалуй, это лучший способ избежать осложнений, в том числе и ДС.
Смотрите видео: 10 правил жизни для диабетиков
Источник: https://ru.diabetes-education.net/pamyatka-profilaktike-sindroma-diabe/
Синдром диабетической стопы: клиническая картина и лечение диабетической стопы
Диабетическая стопа или синдром диабетической стопы (СДС) является одним из самых серьезных осложнений сахарного диабета. Он может привести к язвенным образованиям на стопе с последующим отмиранием тканей и развитием гангрены. СДС развивается вследствие патологий со стороны периферической нервной системы, нарушений артериального и микроциркулярного кровотока.
Диабетическая стопа. Признаки
Довольно часто диабетическая стопа переходит в гангрену, а это почти всегда означает ампутацию.
Риску подвержены, прежде всего, люди, больные сахарным диабетом – у них гангрена стопы диагностируется в 10-15 раз чаще, чем у тех, кто не страдает сахарным диабетом.
Поэтому все без исключения диабетики должны помнить о необходимости профилактики диабетической стопы и гангрены. Она сводится к специализированной медицинской помощи, которую может предоставить только квалифицированный врач.
Существует три разновидности синдрома диабетической стопы:
- Нейропатический СДС – развивается вследствие нарушений в работе нервной системы, при этом нарушений магистрального кровотока не наблюдается.
- Ишемический СДС – развивается в результате изменения структуры крупных артерий, вызванных сахарным диабетом (макроангиопатия).
- Нейроишемический СДС – возникает по двум вышеуказанным причинам.
Нейропатический синдром диабетической стопы опасен тем, что нарушается чувствительность мышц и тканей стопы, из-за чего больного не беспокоят симптомы, и он не обращается к врачу и вовремя провести лечение диабетической стопы.
В некоторых случаях чувствительность тканей наоборот повышается, и пациент остро реагирует на незначительные изменения температуры и механические воздействия. Развитие СДС сопровождается нарушением моторной функции мышц стопы и перераспределением мышечного тонуса. В результате стопа деформируется, изменяется походка, а нагрузка на мышцы распределяется неправильно.
Еще один признак нейропатии – недостаточно интенсивная работа потовых желез, что приводит к пересушиванию кожи и появлению микротрещин. Снижается защитная функция кожи, она становится уязвимой для инфекций. Кроме того, нарушаются процессы микроциркуляции.
Эти факторы приводят к нарушению кровообращения, которое на фоне остеопороза и травм стопы провоцирует разрушение кости (так называемая артропатия Шарко). Разрушению чаще всего подвергаются проксимальные отделы плюсневых костей и предплюсины.
Ишемический синдром диабетической стопы развивается из-за патологий в системе кровообращения нижних конечностей. Патология кровоснабжения связана с уплотнением стенок сосудов, на которых накапливается жир.
Одно из главных условий развития ишемии – плохая пропускная способность сосудов и артерий стопы (ангиопатия). В результате ткани, которые находятся ниже «заблокированного» участка, получают недостаточно жизненно необходимых веществ, что, в конечном счете, приводит к развитию синдрома диабетической стопы.
Ангиопатия сосудов нижних конечностей имеет ряд особенностей, благодаря чему ее можно отличить от атеросклероза сосудов нижних конечностей. К ним относится симметричность поражений, а также то, что они локализуются, прежде всего, именно на стопе.
Нейроишемический синдром диабетической стопы развивается в результате закупорки артерий и плохой проходимости тканей, которая вызвана нарушениями в работе периферической нервной системы. Поэтому принято считать, что у этого вариант СДС две основные причины.
Диабетическая стопа. Лечение
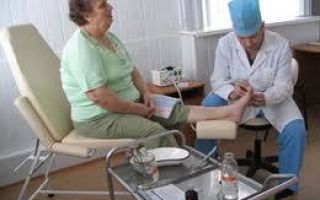
Чтобы предупредить развитие СДС во многих диабетических центрах работают врачи-подиатры – медики, специализирующиеся на заболеваниях стопы и голени. Они помогают выявить СДС на ранней стадии, разработать для пациента, у которого диагностирована диабетическая стопа, лечение и приостановить развитие трофической язвы.
В обязанности врача-подиатра входит:
- Визуальный осмотр стопы и голени, подробный опрос пациента о его самочувствии.
- Исследование нейропатии на основе полученной информации.
- Исследование ангиопатии при помощи визуального осмотра и ультразвукового исследования сосудов стопы.
- Рентген стопы.
В зависимости от сложности каждого конкретного случая врач принимает те или иные меры по лечению или предотвращению развития СДС. Если у больного не наблюдается открытых язв, врач назначает профилактическое лечение, предотвращающее их появление.
Профилактика синдрома диабетической стопы – это:
- Ношение удобной обуви, правильный уход за стопами.
- Правильный уход за кожей стоп и ногтей, своевременная обработка трещин и удаление натоптышей.
- Ортопедические процедуры, направленные на восстановление правильной нагрузки мышц и суставов (биомеханические методы).
- Консервативные методы лечения диабетической полинейропатии.
При поражениях стопы средней тяжести целесообразно назначать лечение диабетической стопы, направленное на устранение причин развития СДС и предотвращение нарушений в строении стопы. Если же форма заболевания считается тяжелой, эффективными будут только методы, направленные на устранение симптомов.
Для наружной терапии эффективной и безопасной является схема лечения синдрома диабетической стопы с применением таких препаратов как «Деласкин», «Фузикутан» и «Вульностимулин». Подробно эта схема лечения описана в статье «Новые препараты в лечении трофических язв нижних конечностей у больных сахарным диабетом«.
Для предотвращения развития СДС современные медики используют витамины группы В, лекарства, в состав которых входит альфа-липоевая кислота (последние особенно эффективны при нарушениях чувствительности, когда пациент испытывает сильные боли). Гораздо меньше альфа-липоевая кислота помогает при патологии работы мышц.
Препараты с альфа-липоевой кислотой целесообразно назначать внутривенно – это наиболее эффективный способ избавиться от боли и восстановить нормальную чувствительность стопы. Действенная схема приема препарата – десятидневный курс внутривенных инъекций (600 ЕД на 200 мл физраствора). После завершения курса пациенту нужно принимать препарат с альфа-липоевой кислотой в таблетках.
Консервативное лечение СДС можно проводить только после консультации с ангиохирургом.
Возникновению язв стоп чаще всего способствуют следующие факторы:
- Вредное воздействие неудобной обуви или посторонним предметом, который находится внутри обуви.
- Непроходящие натоптыши на подушечках пальцев и в области головки плюсневой кости.
- Ожоги стоп.
- Механические повреждения стоп при неправильном уходе за стопами и ногтями.
- Повреждения на коже пальцев стоп при трении, трещины на коже.
Если у больного уже образовалась язва стопы, ему необходимы:
- Удаление уплотнения, которое образовалось вокруг язвы. Если в язве есть отделяемое, для ее заживления необходимы перевязки с использованием некрасящих антисептических препаратов (обрабатывать язву спиртом, марганцовкой, а также орошать инсулином – нецелесообразно).
- Уменьшение нагрузки на стопу (использование специальной обуви, стелек, костылей).
- При наличии вторичной инфекции, а также перед и после ампутации – применение антибактериальных средств.
Во время лечения диабетической стопы пациент должен посещать врача один раз в неделю. Если через три месяца амбулаторное лечение не дало результата, необходима госпитализация. После того, как язва заживет, больной должен посещать врача раз в две недели на протяжении трех месяцев. Затем ему необходимо показываться врачу раз в месяц в течение полугода.
Риск развития синдрома диабетической стопы у больных сахарным диабетом довольно велик, поэтому все они должны знать о профилактических мерах, направленных на его предотвращение.
Кроме того, необходима профилактика и от общих осложнений сахарного диабета, таких как ангиопатия и нейропатия.
Именно профилактика, а не медикаментозное лечение, является самым надежным способом поддерживать нормальное состояние больного сахарным диабетом.
Чтобы контролировать свою болезнь и не давать ей одержать верх, пациент должен проявлять активное участие в лечении и профилактике на основе полученных знаний о сахарном диабете.
Синдром диабетической стопы: клиническая картина и лечение диабетической стопы
- 1.00 / 5 5
- 1 / 5
- 2 / 5
- 3 / 5
- 4 / 5
- 5 / 5
Источник: http://my-derma.com.ua/diabeticheskaya-stopa/
Синдром диабетической стопы: симптомы, лечение, профилактика
Причины возникновения
Диабетическая стопа не что иное, как патологическое изменение тканей ступни, которое происходит на фоне сахарного диабета, причем на поздних его стадиях. Основной, и пожалуй, главной причиной такого заболевания является недостаточно, неправильное лечение или же его полное отсутствие.
Что происходит в результате? На протяжении длительного периода времени у больного сохраняется высокий уровень глюкозы в крови. Изо дня в день, из года в год сосуды, крупные капилляры, артерии испытывают сильнейшую нагрузку.
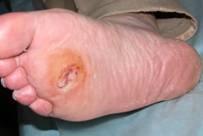
В результате нарушается их работа. Они не способны поставлять кровь под высоким давлением, поэтому ткани получают значительно меньше кислорода. К тому же венам намного труднее прокачать положенный объем крови, чтобы обеспечить необходимую ее циркуляцию. Вот несколько фото диабетической стопы.
Постепенно конечности теряют свою чувствительность, их защитные функции ослабевают. Заметно снижается болевой порог, при котором больной перестает чувствовать боль при небольшом порезе, ожоге, трещине. Подобные травмы остаются просто незамеченными, поскольку в момент их получения человек совершенно ничего не ощущал.
Важно помнить: если вы заметили, что чувствительность нижних конечностей снизилась, немедленно обратитесь к врачу.
Плюс ко всему высокий уровень глюкозы способен заметно снизить иммунитет. В результате человек становится в десятки раз более подверженным к грибковым, бактериальным инфекциям.
Попавшие в ранки болезнетворные бактерии очень быстро размножаются, постепенно поражая все большую поверхность. Этот процесс может захватить не только кожу. Без должного лечения он легко переходит на мышцы, и даже кость. Это как раз и есть Синдром диабетической стопы.
Но не все так печально, как может показаться на первый взгляд. Своевременное, грамотное лечение, предпринятое на ранних стадиях, гарантирует полное выздоровление.
Отказ от лечения, невыполнение рекомендаций врача, игнорирование симптомов диабетической стопы являются стопроцентной гарантией попасть на стол к хирургу или же вовсе лишиться нижней конечности.
Повышенный риск развития недуга отмечается:
- при наличии сосудистых заболеваний: варикоз, васкулиты различной этиологии, ангииты;
- большой стаж сахарного диабета;
- наличие плоскостопия, вирусной или вальгусной деформации, артриты суставов;
- курение;
- неправильно подобранная обувь;
- ненадлежащий гигиенический уход за ногами.
Предупрежден, значит…большая вероятность того, что вы сможете вовремя заметить изменения и оперативно среагировать не теряя ни минуты. Каковы же основные признаки диабетической стопы?
- 1Начальное проявление, это настойчивые «мурашки», покалывание, онемение конечностей.
- 2Снижение чувствительности.
- 3Даже мелкие ранки, порезы или трещины, которые на протяжении месяца-двух не заживают.
- 4Появление отеков.
5Повышение или понижение температуры конечностей. На ощупь они могут быть горячими или наоборот холодными, что является признаком нарушения кровообращения.
- 6Быстрая утомляемость нижних конечностей, которая отмечается даже при небольшой нагрузке.
- 7Покалывание в икрах, которое беспокоит в состоянии покоя.
- 8Изменение цвета кожи, появление пятен разного цвета от светло-розовых, до синюшных, багрово-красных или черных.
- 9Изменение цвета ногтевых пластин, их утолщение, крошение, появление темных пятен на них.
- 10Появление мокнущих язв или наоборот сухих, шелушащихся бляшек.
- 11Зуд, чувство жжения, распирания, которые особенно усиливаются по ночам.
Любой из перечисленных признаков диабетической стопы вы не должны игнорировать. Каждый из них является серьезным поводом, чтобы немедленно обратится к врачу. Чем раньше вы это сделаете, тем более успешным будет результат. Не стоит надеяться на авось. Помните, что беспечность легко может привести к печальным последствиям.
Основные стадии
Зная основные стадии заболевания, их признаки, вам будет легче его контролировать. Вы сможете точно определить, что причин для паники нет и просто надо сосредоточить все силы на лечении. Или же наоборот, необходимо бить во все колокола и стремглав бежать к врачу.
Нулевая. Основными признаками является незначительная деформация ступни, особенно в области больших пальцев, бледность кожных покровов, появлением больших мозолей, натоптышей. На фото как раз представлена начальная стадия диабетической стопы.
Первая. Сопровождается появлением небольших эрозий, язвочек, мокнущих трещин, которые поражают эпидермис. Более глубокие слои кожи пока остаются не тронутыми. На этой стадии больные отмечают зуд, покалывания, незначительную боль в, которая усиливается по ночам.
Вторая. Язвы становятся большими, проникают глубоко внутрь, поражая сухожилья, мышцы.
Третья. Язва проникает в костную ткань.
Четвертая. Развивается гангрена, главными признаками которой являются омертвевшие ткани черного цвета, резкий, гнилостный запах.
Пятая. Гангрена захватывает почти всю нижнюю конечность, очаги становятся все больше, достигают огромных размеров, переходя на голень и даже выше.
Синдром диабетической стопы — что делать?
Прежде всего, не паниковать! Начните лечение диабетической стопы с посещения своего лечащего врача, который подтвердит или опровергнет диагноз, а также сможет правильно определить стадию заболевания.
Однако каким бы хорошим, эффективным не было бы медикаментозное лечение, без соблюдения вам определенных правил оно может не дать положительных результатов. Речь идет о тщательном уходе за ногами, которого должен придерживаться каждый, кто болеет сахарным диабетом.
Причем ежедневные процедуры должны стать вашей привычкой и строго выполняться. Как показала практика, соблюдение этих нехитрых правил значительно снижает риск получить осложнения.
Профилактика диабетической стопы при сахарном диабете, это прежде всего, правильный подбор обуви.
Снижение чувствительности нередко приводит к тому, что человек просто не замечает, что она давит, жмет, натирает. Длительное ношение такой обуви неизменно приводит к необратимым повреждениям кожи, которые очень трудно лечить.
Вот основные критерии, которые стоит учитывать:
- Натуральная мягкая кожа, без грубых внутренних рубцов, швов. При покупке обязательно проведите рукой внутри обуви. Оцените, насколько она удобная.
- Свободная, которая подходит по размеру, полноте, высоте подъема.
- Носок широкий, обязательно закрытый, но не тесный, позволяющий пальцам свободно лежать. Домашние тапочки следует выбирать с пяткой, закрытым носком.
- Носить обязательно с хлопчатобумажными носками.
- Высота каблука не более 4 см.
- Подбирать по заранее подготовленной картонной заготовке. Для этого нужно обвести контур ноги карандашом на бумаге.
- Регулярная смена, проветривание.
- Только индивидуальная обувь.
- Тряпичные туфли, которые не держит форму.
- Тесная с узким носом обувь, не соответствующая размерам, которая жмет, давит.
- Босоножки, открытые сандалии, шлепанцы с ремешками между пальцами, в которых очень легко получить травму.
- Использование носков, колгот, чулков из синтетической, грубой ткани.
- Высокий каблук или наоборот плоская подошва без каблука, что приводит к деформации стопы.
- Неправильный выбор туфлей, ботинок, сапог, основывающийся исключительно на своих тактильных ощущениях, с надеждой, что они со временем разносятся.
- Длительное ношение одной и той же обуви более 2 лет.
Использование чужой обуви, что может привести к заражению грибковой инфекцией.
Еще несколько правил
Существует еще несколько правил ухода за ногами при сахарном диабете, которые следует неукоснительно соблюдать каждому, кто болеет сахарным диабетом.
1Ежедневно тщательно и внимательно осматривать ноги, особенно участки между пальцами для своевременного выявления ссадин, язвочек, трещин и ран. При обнаружении даже незначительных повреждений следует обязательно обратиться к врачу.
2Ежедневное мытье ног. Процедуру следует проводить очень аккуратно. Вода не должна быть горячей или холодной. Оптимальная температура 36 градусов. При обработке ног нельзя пользоваться бритвой.
Лучше всего воспользоваться специальными терками для ног или пемзой. При сахарном диабете не рекомендуется подстригать ногти ножницами. Длину ногтя лучше укоротить пилочкой для ногтей.
Это снижает риск получить травму.
3При образовании мозолей, натоптышей ни в коем случае не срезайте их. Распространенной причиной появления язв у больных диабетом является именно срезание мозолей.
4После мытья ноги следует тщательно высушить полотенцем. Особенно стоит уделять внимание участкам между пальцами.
5Не допускайте переохлаждения, особенно в зимнее время. Носите теплые носки из натуральной шерсти.
6Перед тем, как надеть обувь, обязательно осмотрите ее внутри. Камушки, песок, скомканная стелька могут стать причиной травмы.
7Регулярно меняйте носки, чулки. Это следует делать не менее двух раз в день. Убедитесь, что резинка на носках не давит и не натирает. Не рекомендуется носить штопанные носки. Даже небольшой, аккуратный шов может легко травмировать кожу.
8Находясь на отдыхе, в лесу или на пляже не ходите босиком. Из-за сниженной чувствительности вы можете не заметить, как поранили ногу.
9Обязательно следует бросить курить. Никотин только усугубляет и без того трудное положение. Он негативно влияет на состояние сосудов и капилляров, способствует ухудшению циркуляции крови, которая не может в полной мере обеспечить ткани кислородом.
Не можете самостоятельно избавиться от никотиновой зависимости? Пробуйте пластырь, психотерапию, биомагниты… Словом, не сидите, а реально что-то предпринимайте!
Помоги себе сам
А что делать, если вы обнаружили на ноге ранку? В идеале стоило бы посетить врача, но если такой возможности нет, не вызывать же скорую помощь? Конечно, нет. Вы вполне самостоятельно справитесь с этой задачей. Достаточно лишь знать, каким должен быть правильный уход за диабетической стопой, как правильно проводить санобработку ран при сахарном диабете.
Нельзя обрабатывать раны спиртом, йодом, зеленкой, раствором марганца, а также агрессивными мазями, в составе которых содержаться дубильные вещества. Вместо этого можно использовать раствор фурацилина, перекись водорода, а также Мирамистин и Хлоргексидин.
После того как рана обработана следует наложить чистую марлевую повязку. Целесообразно использовать специальные медицинские повязки, которые очень мягкие, стерильные.
Для смягчения кожи рекомендуется использовать детский крем или же крема с экстрактом облепихи, календулы, алоэ.
Интересный тест
Хотите оценить свой риск развития синдрома диабетической стопы? Тогда предлагаем вам пройти тест, который поможет определить уровень вашего здоровья.
- Ходите ли вы по земле или по полу босиком?
- а) да – 2
- б) редко – 1
- в) никогда – 0
- Если вы замерзли, согреваете ли вы ноги с помощью грелки, батареи или горячей воды?
- а) да – 2
- б) нет – 0
- При обработке ногтей случались ли у вас порезы и травмы от острых предметов?
- а) да – 0
- б) нет – 2
Чем вы обычно пользуетесь для удаления натоптышей и мозолей? Возможно несколько вариантов ответов.
- а) пемзой – 0
- б) мозольным пластырем – 2
- в) срезаете – 2
- Курите ли вы?
- а) да – 2
- б) нет – 0
Если вам нужно обработать мозоль, чем вы пользуетесь? Возможно несколько вариантов ответов.
- а) йодом – 2
- б) марганцовкой – 2
- в) перекисью водорода – 0
- г) диоксидином – 0
- д) хлоргексидином – 0
- е) мирамистином – 0
- ж) зеленкой – 2
- з) инсулином – 2
- Проверяете ли вы обувь рукой внутри прежде, чем надеть ее?
- а) каждый раз – 0
- б) иногда – 1
- в) нет – 2
- После ношения обуви или носков остаются ли на коже какие-либо следы и пятна?
- а) да – 2
- б) нет – 0
- Как часто вы моете ноги?
- а) каждый день – 0
- б) по мере необходимости – 2
- Вытираете ли вы после мытья участки между пальцами?
- а) да – 0
- б) нет – 2
- Достаточно ли хорошее у вас зрение, чтобы заметить небольшие повреждения на ногах?
- а) да – 0
- б) нет – 2
- Если нет, просите ли вы близких осматривать ваши ноги?
- а) ежедневно – 0
- б) иногда – 1
- в) нет – 2
- Перед мытьем ног проверяете ли вы температуру воды?
- а) да – 0
- б) нет – 2
- Результаты:
До 10 баллов. Поздравляем! Риск развития заболевания маленький. Старайтесь и далее соблюдать все правила.
От 11 до 21 балла. Внимание! Ваш риск на среднем уровне.
Больше 22 баллов. SOS! Ваш риск высокий!
Источник: https://ObzorFan.ru/krasota/sindrom-diabeticheskoj-stopy/
Профилактика синдрома диабетической стопы
28.08.2015
Синдромом диабетической стопы – это патология сосудистой и периферической нервной системы, которая является одним из поздних осложнений СД и развивается вследствие нарушенного углеводного обмена. При отсутствии профилактических мероприятий и адекватной терапии на поверхности стоп появляются язвы и другие дефекты – входные ворота для инфекции. В запущенных случаях синдром диабетической стопы может привести к деформациям костей, флегмоне, диабетической гангрене с последующей ампутацией нижней конечности и потерей трудоспособности.
Причины осложнения
К основным факторам риска для больных СД относятся травмы, грибковые поражения стоп, хроническая венозная недостаточность, нейропатии, воспалительные процессы, воспаления кровеносных сосудов, кожные заболевания, аллергии, авитаминозы.
На фоне общего снижения иммунитета даже незначительная травма (царапина, небольшой ожог, гематома) может стать причиной язвенных процессов. Риск развития синдрома диабетической стопы повышают ношение тесной и неудобной обуви, сухость кожных покровов, дерматиты.
В большинстве случаев к заболеванию приводят именно внешние воздействия, которые можно и нужно свести к минимуму.
Профилактические меры
- Важно соблюдать все рекомендации лечащего врача по профилактике осложнений сахарного диабета. Необходимо придерживаться лечебной диеты, давать себе посильную физическую нагрузку, следить за весом, отказаться от алкоголя и курения, инсулинозависимые больные должны вовремя делать инъекции препарата. Также обязателен постоянный контроль уровня глюкозы в крови и регулярный осмотр у эндокринолога. Врачебный осмотр стоп должен проводиться не реже 1-2 раз в год.
- К специфическим мероприятиям относится ежедневный самостоятельный осмотр обеих стоп. Если вам трудно наклоняться, попросите осмотреть подошвы кого-либо из членов семьи. Соблюдайте личную гигиену: каждый день тщательно мойте и вытирайте ноги и каждый день меняйте носки или чулки.
Запомните: Вам противопоказаны тугие резинки, заштопанные носки или носки с противоскользящими вставками, мятые стельки и тесная обувь. Туфли и ботинки должны удобно сидеть на ноге, не сдавливая пальцы, не натирая в пятке и подъеме. Обувь на босую ногу носить нельзя. Постарайтесь отказаться от сланцев и босоножек с ремешком между пальцами.
Не забывайте, что при нейропатиях, характерных для СД, чувствительность кожи снижается, поэтому можно легко получить термический ожог или травму и ничего не почувствовать. Будьте аккуратнее с горячими ваннами и не ходите по пляжу босиком. Желательно смазывать на ночь стопы жирным кремом. Если по ночам мерзнут ноги, не пользуйтесь грелкой, лучше надеть теплые носки.
При обнаружении малейших дефектов следует обработать ранку и сразу же обратиться в поликлинику. Не пытайтесь лечить язвы народными средствами! Методы консервативного или хирургического лечения подбираются только врачом.
Избежать синдрома диабетической стопы и других осложнений сахарного диабета Вам помогут измеритель уровня сахара в крови «Сателлит Экспресс» и недорогие тест-полоски для глюкометров производства компании ЭЛТА.
Источник: http://www.eltaltd.ru/article/profilaktika-sindroma-diabeticheskoy-stopy/
Диабетическая стопа
Основной причиной синдрома диабетической стопы (СДС) является повреждение кровеносных сосудов атеросклеротическими бляшками и медиокальцинозом (уплотнением стенок сосудов), характерное для сахарного диабета. Возникает нарушение кровотока, развитие язв и гангрены, а раны могут вообще не заживать.
К тому же у диабетиков появляются поражения периферических нервов (нейропатия), при которых снижается чувствительность кожи ног и секреция пота. Пациенты с нейропатией не чувствуют боли от мелких травм и могут их не замечать, пока ранки не превратятся в трофические язвы.
Опасным фактором осложнений при диабете является тяжелый иммунодефицит. Он способствует неограниченному распространению инфекции по мягким тканям и развитию общего заражения крови — сепсиса.
Только комплексное воздействие на все факторы синдрома позволяет успешно предотвратить ампутацию и гибель этих пациентов.
Как вылечить диабетическую стопу?
Инновационный сосудистый центр является уникальным для нашей страны лечебным учреждением, где внедрены современные подходы в диагностике и лечении патологии нижних конечностей при диабете.
Наши специалисты выполняют микрохирургические операции при диабетической гангрене, позволяющие сохранить ногу большинству пациентов, а также проводят полноценную диспансеризацию и ведение больных с синдромом диабетической стопы.
Выполнение операций на артериях нижних конечностей без применения контраста в РФ возможно только в Инновационном сосудистом центре. С 2017 года в нашем арсенале начала применяться СО2 ангиография, то есть ангиография без применения йодного контраста. Углекислый газ не оказывает вредного влияния на почки и может с успехом применяться у больных с диабетической нефропатией.
В Инновационном сосудистом центре в Москве, Воронеже и в Пскове проводится полноценная диагностика изменений нервной ткани и сосудов, характерных для диабета.
Пациента осматривают эндокринолог, невролог и сосудистый хирург.
Проводятся диагностические тесты на состояние иммунитета, оценивается степень поражения артерий с помощью экспертной УЗИ диагностики и проводятся лабораторные и микробиологические исследования.
В каждом нашем амбулаторном центре работает специалист — подолог, который проводит периодические осмотры ног у пациентов с сахарным диабетом, так как своевременная диагностика проблем позволяет избежать опасных осложнений. При развитии гиперкератозов только подолог может безопасно провести обработку стопы и ногтей.
Каждые 6 месяцев мы назначаем УЗИ сканирование артерий нижних конечностей и один раз в год проводим рентгенографию костей стопы. Такой подход позволяет заблаговременно предупредить развитие проблем у больных сахарным диабетом.
Ампутации при диабетической стопе можно избежать.
В Инновационном сосудистом центре не проводят высокие ампутации при гнойных осложнениях диабетической стопы, а успешно лечат их, восстанавливая кровоток эндоваскулярными методами (балонная ангиопластика и стентирование артерий голени) или методами микрохирургического шунтирования. При наличии обширных ран мы используем эффективное местное лечение с использованием вакуумных технологий и проводим реконструктивно-пластические операции любой сложности.
Причины возникновения и факторы риска
Диабетическая стопа возникает из-за высокого уровня сахара, который приводит к нарушениям обменных процессов в организме, развитию поражений нервов, артерий и иммунитета.
Нейропатия
Нейропатия — поражение чувствительных нервов встречается у 70% пациентов с диабетом. Нервы ног повреждаются особенно часто, так как при ненадлежащей диете и высоком уровне сахара разрушается их миелиновая оболочка. При нейропатической форме, когда пациент с диабетом теряет ощущения в ногах, любые микротравмы могут остаться незамеченными до тех пор, пока не разовьются серьезные язвы.
Признаки нейропатии стопы:
- Онемение кожных покровов
- Покалывание
- Боль или жжение кожи ног (некоторые формы нейропатии могут вызвать боль)
Ангиопатия
При диабете нередко возникает поражение кровеносных сосудов — ангиопатия. Они закрываются атеросклеротическими бляшками, что приводит к недостаточности кровообращения стопы. Это немного похоже на ржавые трубы. Очень мало воды вытекает из крана из-за ржавчины, блокирующей внутреннюю часть труб.
То же самое происходит, когда забиты кровеносные сосуды. Если сосуды на ногах засоряются или полностью блокируются, в первую очередь от плохого кровообращения будут страдать кожа и ткани.
Будет нарушен процесс доставки к конечности кислорода и питательных веществ, что означает гибель клеток в пораженной области.
- Уменьшится способность бороться с инфекцией,
- Уменьшится способность заживления ран.
- Признаки поражения кровеносных сосудов
- Боль в голени при ходьбе,
- Изменение нормального цвета или температуры ног,
- Боль в ногах ночью или во время отдыха.
Если повреждение нервов сочетается с плохим кровообращением, то риск увеличивается вдвое. Больше шансов получить травму (потому что вы не чувствуете боли), а травма приведет к появлению инфекции или изъязвлению. Заживление не будет происходить из-за плохого кровообращения, что неминуемо приведет к гангрене.
Факторами риска развития СДС являются плохая диета и контроль за уровнем глюкозы, нарушение циркуляции крови, курение и стаж болезни сахарным диабетом более 10 лет.
Классификация
Нейропатическая форма — нарушение чувствительности стоп по типу чулок или носок, сухость кожи, возможны мелкие трещины.
Поражение нервов является частым осложнением сахарного диабета, возникают расстройства чувствительности на ступнях, вплоть до полной ее потери, повреждение двигательных нервов приводит к мышечной атрофии.
При нейропатической форме некоторые пациенты не чувствуют травм, температуры, проколов кожи и получают травмы, которые могут приводить к инфекции.
Остеопатическая форма — разрушение костей и суставов приводящее к деформации стопы, образованию трофических язв и повреждениям кожи. Плохая циркуляция ослабляет кости, и может вызвать распад костей и суставов в стопе, а так же в голеностопном суставе.
Слабость связочного аппарата приводит к множественным вывихам костей стопы и ее деформации. Разрушение костей и патологические переломы не сопровождаются болевыми сиптомами и могут происходить незаметно для пациента, вплоть до перфорации кожи отломком кости.
В подобных случаях незаметно развиваются гнойные осложнения и влажная гангрена.
Ишемическая форма — нарушение кровоснабжения стопы с образованием трофических язв и сухой гангрены. Развивается при блокировании кровотока из-за закупорки артерий бляшками.
На фоне ишемии наблюдаются сухие некрозы пальцев или стопы, легко переходящие во влажную гангрену.
Наиболее опасным при диабете является то, что в условиях снижения чувствительности пациент может не обратить внимание на появление трофических язв и некрозов и запустить свое заболевание до диабетической флегмоны.
Диабетическая флегмона и гангрена — тяжелое гнойное разрушение мягких тканей и костей стопы на фоне нарушенного кровообращения. Флегмона может развиваться при сохраненной проходимости сосудов, а гангрена только при закупорки артерий голени.
Причины флегмоны и гангрены отличаются, но результат обычно один — ампутация. Только своевременная специализированная хирургическая помощь позволяет рассчитывать на сохранение опорной конечности.
Частое появление гнойной и гнилостной инфекции связано с нарушением иммунитета, характерным для пациентов с сахарным диабетом, при нейропатической форме снижается внимание к травмам, а инфекция легко попадает в подкожную клетчатку, вызывая развитие диабетической флегмоны.
Флегмона — это гнойное расплавление мягких тканей. Может вызываться различными микробами, но самыми опасными являются возбудители газовой гангрены. Инфекция при диабете быстро приводит к интоксикации и сепсису.
При развитии сепсиса общее состояние больного резко ухудшается, отмечаются нарушения функции печени и почек, нередко развивается тяжелая пневмония. При отсутствии вовремя поставленного диагноза и надлежащего лечения прогноз для жизни крайне неблагоприятный.
Также в классификации существует смешанная форма диабетической стопы, дающая разнообразные симптомы и требующая соответственного лечения.
Течение
При начавшемся развитии диабетической стопы крайне важна диета и контроль за уровнем сахара, правильный уход за ногами, периодический осмотр стоп и своевременное наблюдение у врача. В таком случае осложнения развиваются редко.
В европейских странах, где развита служба подологических кабинетов, развитие диабетической гангрены наблюдается очень редко.
Количество ампутаций при диабете в Европе снизилось в десятки раз, однако в России диабетическая гангрена является основной причиной высокой ампутации.
Осложнения
Крайней и самой опасной стадией СДС является развитие гангрены стопы. Диабетическая стопа является основной причиной нетравматической ампутации в мирное время. В год в России выполняется 70 000 ампутаций при диабетической гангрене.
Нередко встречается диабетическая гангрена с присоединившейся анаэробной инфекцией. При таком исходе повреждённые ткани отмирают, происходит заражение крови и здоровых тканей. Заболевание развивается очень быстро, часто приводя к летальному исходу.
Трофические язвы ещё одно осложнение, чаще всего встречающееся на подошве или на большом пальце. Они также могут образовываться по бокам стопы из плохо подогнанной обуви. Если их не лечить, они могут привести к серьезным инфекциям. Классификация осложнений диабета включает в себя трофические изменения кожных покровов стопы.
Прогноз
Диабетическая стопа дает высокие показатели смертности после гангрены и ампутации, причем до 70% людей умирают в течение пяти лет после ампутации и около 50% умирают в течение пяти лет после развития язвы. Смертность повышается с возрастом пациента. Однако при своевременном обращении к специалисту, современных методах лечения и соблюдения мер профилактики, ногу удается в 85% случаев.
Источник: https://angioclinic.ru/zabolevaniya/diabeticheskaya-stopa/