Панкреатит – патология поджелудочной железы воспалительного генеза. Сама железа – это секреторный паренхиматозный орган. Она располагается за желудком. Анатомически расположена так, что прилегает к двенадцатиперстной кишке.
Железа вырабатывает секрет, который жизненно необходим нашему организму для пищеварительных процессов. В нем содержатся разные ферменты (амилаза, инсулин, липаза, трипсин и другие).
В норме он должен через протоки поджелудочной железы попасть в двенадцатиперстную кишку, где и происходит переваривание пищи. Но если каналы закупориваются, он не выходит из железы, а ферменты активируются и начинают работать. Они разрушают собственные ткани поджелудочной.
На фоне таких процессов могут развиваться различные осложнения. Чаще всего у больных диагностируется сахарный диабет, перитонит, желтуха. В единичных случаях наблюдаются непроходимость, онкология.
Как проявляются приступы панкреатита?
Важно! В 60% ситуаций режущие боли остаются единственной жалобой пациента.
Почему возникают приступы панкреатита?
Причиной приступа панкреатита, которая встречается в большинстве случаев, становится нарушение оттока секрета поджелудочной железы. Из-за продолжительного расположения внутри протоков железы, ферменты способствуют разрушению окружающих тканей.
Процесс продолжается непрерывно. Это приводит к более обширному поражению близлежащих органов, сосудов, тканей. Часто причиной развития заболевания становится и применение некоторых лекарственных препаратов. Это могут быть гормональные средства, диуретики.
Определенное влияние оказывает наследственность.
Важно! Обострение панкреатита может наблюдаться на фоне злоупотребления алкоголем.
К дополнительным причинным факторам относят несбалансированное питание, врожденные патологии железы. Также причинами могут стать травмы, канцерогенные опухоли. Список негативных факторов завершает высокий уровень холестерина, гельминтозы.
Как диагностируют панкреатит?
- исследование крови, мочи, кала;
- УЗИ;
- гастроскопия;
- рентген.
Также для дальнейшей диагностики могут использовать дренаж поджелудочной железы: по наличию гноя определяют наличие вторичной инфекции, по количеству фермента амилазы смотрят на какой стадии находится заживление, а если в выделениях появляется кровь, то это будет показанием к повторной операции.
Как лечат панкреатит?
Лечение проводит врач-хирург. Основные методы, которые используют врачи, выглядят следующим образом:
- Применяют голодную диету.
- Назначают спазмолитики и ингибиторы ферментов.
- Ставят капельницы с изотоническими растворами.
- Используют цитостатики для устранения воспаления.
- При наличии бактериальной инфекции применяют антибиотики.
Учитывая то, что пациенту необходимо постоянное наблюдение, его размещают в стационаре.
Иногда может потребоваться хирургическое вмешательство. Превалирующие большинство операций, которые проводят при некрозе или ушибе поджелудочной железы, направлены на максимальную декомпрессию всех органов и тканей этой области. Для этого могут использовать как отдельные операции, так и комплексные.
Что такое дренаж поджелудочной железы
Дренаж поджелудочной железы – один из распространенных методов лечения. Это комплекс из силиконовых трубок. С их помощью осуществляется вывод жидкости из пораженной области после операции. Как правило, жидкость выделяется из-за воспаления и называется экссудат. В случае некроза дренаж необходим для выведения гноя. Чаще всего применяют при сильных болях, риске малигнизации, если другие методы неэффективны.
Важно понимать, что мы рассматриваем хирургическое вмешательство, поэтому такая процедура проводится строго по показаниям, отсутствии возможности организации лечения другим способом.
Полученное в результате установки дренажа содержимое направляют в лабораторию на исследование. Специалисты изучают его состав, определяют массовую долю гноя. По этим показателям врач сможет оценить состояние пациента, назначить последующее лечение, которое позволит добиться положительного эффекта, исключить развитие осложнений.
Также исследование полученной при дренировании жидкости позволяет понять, насколько быстро и качественно происходит заживление. Если в материале присутствуют примеси крови, пациенту будет показано повторное хирургическое вмешательство.
В случае образования кист использование дренажа поджелудочной железы также становится актуальным. Он необходим для организации эффективного оттока скопившейся в кистах жидкости, которая поможет добиться регресса.
Если расположение образования позволяет, отток жидкости с помощью специальной трубки направляют в желудок. Манипуляция проводится с помощью гастроскопии, и полостная операция в этой ситуации не требуется. Дренаж оставляют на 1-4 месяца. Этого времени достаточно, чтобы устранить кисту.
Но, точные цифры зависят от конкретной ситуации, будут озвучиваться лечащим врачом.
Если киста располагается на большом удалении от желудка, врачам понадобится организовать постоянный процесс дренирования.
В ряде ситуаций показана полостная операция, позволяющая быстро и эффективно избавиться от проблемы, исключить вероятность развития осложнений.
Источник: https://pankreotit-med.com/drenazh-podzheludochnoj-zhelezy-kak-odin-iz-sposobov-lecheniya-pankreatita/
Операции на поджелудочной железе
Поджелудочная железа – орган, который необходим для нормальной и полноценной работы пищеварительного тракта. Кроме того, она вырабатывает гормон, который снижает уровень глюкозы в крови. Но случается так, что из-за ряда причин приходится выполнять сложные хирургические вмешательства, вплоть до полного удаления органа.
Операции на поджелудочной железе – непредсказуемые и трудные манипуляции, требующие определенных навыков. Исход хирургического лечения зависит от общего состояния организма, возраста и стадии болезни. После проведения операции требуется длительное восстановление.
Показания к проведению хирургического лечения
Существует мнение, что поджелудочная железа является непредсказуемым органом, и никто из специалистов не может сказать, что произойдет с ней во время или после проведения операции. Хирургическое лечение должно проводиться лишь теми специалистами, обладающими определенными навыками и знаниями.
Оперативное вмешательство рекомендовано при следующих патологиях:
- опухолевые новообразования;
- хроническая киста и псевдокисты;
- деструктивный панкреатит в острой стадии;
- панкреонекроз;
- частые рецидивы хронического панкреатита;
- травма органа.
Нет сложностей при удалении кист, притом это происходит с небольшой частью органа. В случае камней происходит рассечение пораженного органа или стенок протоков. Большую опасность представляют операции по удалению новообразований, особенно расположенной в хвосте органа (происходит удаление селезенки).
Разновидности оперативного лечения
Проводятся следующие виды хирургического вмешательства:
- удаление нежизнеспособных тканей (некрэктомия);
- частичное удаление органа (резекция);
- полное удаление органа (тотальная панкреатэктомия);
- удаление кист и абсцессов с помощью медицинских дренажных инструментов;
- пересадка поджелудочной железы.
Резекция
Может выполняться на любом участке органа: головка, тело или хвост, но чаще всего она проводится на головке поджелудочной железы. Если новообразование можно оперировать, то вся операция делиться на 2 этапа: иссечение пораженной области вместе с близлежащими тканями, восстановление целостности и нормальной функциональности пищеварительного канала, желчного пузыря и самих протоков.
Сама операция проводится под общим наркозом, а доступ к органу осуществляется с помощью лапароскопа. С ним врач может оценить состояние пораженной части, обследовать соседние органы.
В ходе операции могут быть удалены некоторые отделы 12-перстной кишки, желчного пузыря и лимфатические узлы.
Потом специалист восстанавливает пищеварительный тракт путем соединения железы с желудком и кишечником.
Иссечение хвоста чаще всего сопровождается удалением селезенки. В процессе оперативного лечения на месте отсечения хвоста накладывают швы хирургическими нитями, а прилегающие сосуды перевязывают во избежание развития кровотечения. После выполнения процедуры ставиться дренаж.
Удаление камней поджелудочной железы – явление редкое
Но со временем количество людей с этим хирургическим заболеванием встречается все чаще. Проводить операцию стоит только тогда, когда размер конкрементов превышает 1 см.
В процессе хирургического лечения делается небольшой надрез мышц в месте его локализации и камень проталкивают в кишку, где он выводится естественным путем. В остальных случаях проводиться медикаментозное лечение или применение дистанционной ударно-волновой литотрипсии (ДУВЛ). Более 85% случаев имеют благоприятный исход.
Тотальная панкреатэктомия
Проводиться довольно редко и при наличии сопутствующих причин. Даже в самых тяжелых ситуациях врачи пытаются максимально сохранить часть органа. Невозможно избежать полного удаления ПЖЖ (поджелудочной железы) при наличии некроза органа или опухоль большого размера, которая начинает прорастать в соседние ткани.
Из-за того, что рядом с железой проходит аортальный канал, во время операции следует быть предельно осторожными. Затруднить проведение хирургического лечения, продолжительность которого может достигать 6 часов и более, могут органы, которые очень тесно расположены друг к другу: печень, селезенка, желудок и 12-перстная кишка.
Дренаж кист и абсцессов
Помогает добиться спада воспаления и затем его полного регресса. Если киста расположена в благоприятном месте, то от нее отводится трубка в желудок методом гастроскопии. При этом вскрытие брюшной полости не происходит. Общее время дренирования варьируется от месяца до четырех. За этот промежуток киста полностью исчезает.
Операция при камнях в поджелудочной железе
В случае абсцесса поджелудочной железы необходимо также проведение санации и дренирования. Исходя из результатов операций, можно увидеть, что лишь 40% пациентов могут полностью излечиться таким образом.
Нередки случаи, когда можно пропустить развитие флегмоны или нагноение близлежащих тканей поджелудочной железы. Именно по этим причинам наиболее часто стало применяться лапаротомное иссечение и дренирование абсцесса.
Одновременно с этим пациенту назначаются антибактериальные и обезболивающие препараты, спазмолитики, ферментативные ингибиторы.
Пересадка поджелудочной железы
Считается очень сложной операцией в хирургии. Можно найти немало отрицательных отзывов самих врачей, выполняющих процедуру. Проводиться она в крайних случаях, даже когда у пациента диагностировали рак. Сама операция довольно дорогостоящая, кроме того, немного пациентов выживают после такой процедуры.
Да и сам орган можно взять лишь у мертвого человека, т. к. он непарный. После отделения ПЖЖ, хранить ее можно в заморозке не более 4 часов, что доставляет немало трудностей при проведении пересадки. В ходе операции орган предстоит поместить в полость брюшины и соединить его с несколькими крупными сосудами: печеночные, подвздошные и селезеночные.
Это сделать очень трудно, а пациент может умереть на операционном столе от шока или большой потери крови. Из-за того, что поджелудочная железа способна вызвать специфический иммунный ответ как на чужеродный организм, необходимо проводить должную терапию, в противном случае наступит отторжение органа спустя несколько суток от проведенной операции.
Возможные постоперационные осложнения
Самым распространенным последствием после операции на поджелудочной железе являются следующие патологические состояния и болезни:
- Сильное кровотечение, сопровождающееся рвотой.
- Свищ, абсцесс или перитонит в результате попадания инфекции.
- Высокая концентрация лейкоцитов в крови (лейкоцитоз).
- Невыносимая резкая боль в области эпигастрия.
- Возникновение тромбов и тромбэмболии.
- Развитие или обострение сахарного диабета.
- Нарушение активности или отсутствия выработки каких-либо ферментов (ферментопатия).
Острый панкреатит нередко возникает у лиц, у которых появляется непроходимость протоков после хирургического вмешательства. Возникает это в результате сильной отечности органа. Вообще прогноз напрямую зависит от общего состояния больного и течения болезни, способа проведения оперативного вмешательства, специальной диеты и диспансерного наблюдения.
Важно! После резекции органа из-за наличия опухоли в нем, нередки случаи рецидивов заболевания. При появлении каких-нибудь неприятных симптомов необходимо как можно скорее обратиться к врачу, чтобы исключить процесс образования вторичных очагов опухолевого роста (метастаз).
Поджелудочная железа – орган, без которого трудно нормально существовать. В ней вырабатываются ферменты, помогающие нормальному пищеварению, а также гормоны, которые регулируют углеводный обмен. Однако стоит понимать, что при правильном образе жизни и правильной заместительной терапии можно спокойно существовать вообще без нее довольно длительное время.
Так какие же правила стоит соблюдать после частичного или полного удаления органа внешней и внутренней секреции? Их не так много:
- Соблюдение определенного режима питания до конца жизни. Вся еда должна быть легко усваиваемой и содержать минимальное количество жира. Принимать пищу необходимо 6–8 раз в сутки небольшими порциями.
- Полное исключение любых спиртсодержащих напитков.
- Прием всех препаратов, назначенных специалистом (ферменты, гормоны и т. д.).
- Самостоятельный регулярный контроль уровня глюкозы в крови.
Практически все пациенты, которые перенесли операцию на поджелудочной железе, первые несколько месяцев значительно теряют массу тела, ощущают тяжесть, боли в животе и дискомфорт после приема пищи, наблюдают у себя нарушение стула (практически после любой съеденной еды).
После операции на поджелудочной важно контролировать уровень сахара в крови
Больные жалуются на общую слабость, недомогание, дефицит витаминов из-за ограничений в диете. При назначении инсулинсодержащих препаратов часто бывают состояния, когда уровень сахара ниже нормальных значений (гипогликемия), поэтому необходимо делать наоборот, держать его немного выше 5,5 ммольл.
Постепенно организм адаптируется к новым условиям жизни. Человек приспосабливается к новому режиму, учиться самоконтролю и со временем начинает входить в нормальную для него колею. Послеоперационный период может достигать 4 месяца и более. На его продолжительность влияют общее состояние пациента, возраст и запущенность заболевания.
Источник: https://vrbiz.ru/lechenie/operacii-podzheludochnoy-zheleze
Дренирование кист поджелудочной железы
Альтернативные названия: дренирующая операция на поджелудочной железе.
Киста поджелудочной железы – патологическое полостное образование в ткани поджелудочной железы. Полость кисты заполнена панкреатическим отделяемым и тканевым детритом (разрушенной тканью). Выделяют истинные или врожденные кисты и приобретенные кисты (псевдокисты). Самой распространенной причиной появления псевдокист является острый и хронический панкреатит, травмы поджелудочной железы. Например, острый панкреатит осложняется кистой в 5-19% случаев, хронический – в 20-40% случаев, при травмах киста появляется у 20-30% пациентов.
Одним из методов лечения кист является их дренирование, то есть налаживание оттока содержимого кисты, что должно привести к ее спаданию и в дальнейшем – регрессу. Дренирование является хирургическим методом лечения кист поджелудочной железы, применяется оно по строгим показаниям, так как это инвазивный метод лечения.
При выраженной симптоматике панкреатической дисфункции:
- тошноте и рвоте;
- болях в эпигастрии;
- частых кровотечениях из верхних отделов ЖКТ.
При осложнениях, вызванных ростом кисты:
- сдавление крупных сосудов;
- стеноз 12-перстной кишки или желудка;
- инфицированная псевдокиста;
- кровотечение в кисту;
- панкреато-плевральный свищ.
При бессимптомных кистах больших размеров:
- размер кисты более 5 см, рост кисты отсутствует последние 6 недель;
- размер кисты более 4 см у пациентов с панкреатитом алкогольной этиологии при экстрапанкреатическом расположении кисты;
- подозрение на озлокачествление (малигнизацию) кисты;
- сдавление крупных сосудов кистой.
Дренирование не выполняется при наличии кистозных опухолей поджелудочной железы и при наличии секвестра больших размеров в кистозной полости.
Подготовительный этап заключается во всестороннем обследовании пациента. Он сдает биохимический анализ крови, анализ крови на ВИЧ и гепатит, коагулограмму. Инструментальное обследование включает УЗИ, при необходимости – ЭРХПГ, компьютерную или магнитно-резонансную томографию. За 6-8 часов до процедуры не рекомендуется есть.
На первом этапе с помощью ультразвукового исследования определяется безопасная траектория дренирования – место проведения дренажа через мягкие ткани. На следующем этапе выполняется непосредственно прокол тканей и пункция кисты с установкой мягкого катетера, по которому будет оттекать содержимое кисты. Для того чтобы не произошла дислокация катетера, его вводят в кисту на 2,5-3 сантиметра. Через катетер производят аспирацию содержимого, которое отправляют на анализ. Для обеспечения безопасности процедура осуществляется под ультразвуковым контролем.
- Внеорганный метод, когда выполняется прокол кожи и дренаж проводится снаружи тела через мягкие ткани – через желудочно-селезеночную, желудочно-ободочную связки, малый сальник или транслюмбально (через поясничную область). Этот метод используют при кистах, которые не имеют никакого сообщения с панкреатическими протоками.
- Трансгастральная цистогастростомия – накладывается анастомоз (сообщение) между полостью желудка и полостью кисты. Дренирование осуществляется с помощью эндоскопа (гастроскопа) проводимого через пищевод. Процедура выполняется с помощью специального троакара, которым прокалывают стенку желудка и кисты. В дальнейшем содержимое кисты оттекает в желудок.
- Лапароскопическое внутреннее дренирование – методика операции заключается в наложении цистогастростомы в ходе лапароскопического вмешательства на брюшной полости.
- непреднамеренное повреждение внутренних органов – желудка, кишечника, поджелудочной железы;
- кровотечение;
- гнойно-септические осложнения;
- дислокация дренажа.
Дренирование кист панкреас является одним из самых эффективных методов лечения псевдокист, так как консервативному лечению эти образования практически не поддаются.
С помощью дренирования вылечивается от 40 до 80% пациентов, процесс исчезновения кисты достаточно длительный – от 4 до 16 недель.
В некоторых ситуациях даже с помощью дренирования не удается полностью излечить кисту, но и в этом случае дренирование кисты обладает выраженным терапевтическим эффектом.
- Данилов М. В., Федоров В. Д. Хирургия поджелудочной железы. Руководство для врачей. — М.; Медицина, — 1995, — 312 с.
- Диагностика и выбор метода хирургического лечения кист поджелудочной железы с использованием ультразвукового исследования/ Л.В. Поташов, В.В. Васильев, Н.П. Емельянова [и др.]// Вестн. хирургии им. И.И. Грекова.– 2002.– №36.– С. 23.
- Псевдокисты поджелудочной железы при рецидивирующем панкреатите: традиционная или минимально инвазивная хирургия/ М.В. Данилов, В.П. Глабай, В.Г. Зурабани, А.В. Гаврилин// Клін.хірургія. 2011. №1. С. 35-40
Источник: https://medoblako.ru/uslugi/drenirovanie-kist-podzheludochnoy-zhelezy/
Дренирование кисты поджелудочной железы при панкреонекрозе
С течением времени методы лечения такого заболевания как панкреонекроз претерпевают изменения, а требования к хирургическим методам лечения продолжают оставаться неоднозначными.
Методология лечения заболевания
Еще 20-25 лет назад терапия панкреонекроза основывалась лишь на симптоматике течения болезни.
Хирургические вмешательства радикального характера советовали больным с инфекцией, которая имела вторичный характер, а также пациентам, у каких медикаментозное лечение некроза не давало эффективных результатов. С течением времени статистика для больных с полиорганной недостаточностью была неутешительной.
Им производилась объемная операция, в результате которой было много летальных исходов. Стоит отметить, что органная дисфункция возникает не из-за некроза, а из-за неправильно или вовсе не вылеченного нагноения.
Сам по себе процесс некрэктомиирадикального характера с течением времени претерпел определенное количество изменений.
Это связано с тем, что сочетанный некроз способствует образованию нагноений, которые сложно контролировать и практически невозможно нормально дренировать.
Именно устранение нагноения и является основной задачей при лечении панкреонекроза, и это позволяет возобновить нормальное функционирование органа.
После этого сам некроз переходит во второстепенную задачу для решения. Удаление гноя возможно провести различными методами лапароскопического или эндоскопического характера.
Если они не эффективны, проводят отрытое вмешательство. Часто используют несколько методик одновременно.
Каждый пациент обладает индивидуальными особенностями организма, поэтому стандартные методы лечения со временем замещаются более гибкими.
Еще 50–60 лет назад если пациенту с тяжелым панкреатитом проводилась хирургическая ревизия, то в большинстве случаев данная процедура заканчивалась фатальным исходом. Последующий опыт использования вмешательств резекционного типа показал высокий процент осложнений. Также была отмечена высокая смертность при выполнении подобных операций для лечения панкреонекроза.
Подготовка хирургического персонала была основана на том факте, что инфекция приводит к увеличению процента смертности.
Поэтому приветствовалось незамедлительное хирургическое вмешательство для того, чтобы удалить все некротические ткани.
Вплоть до 70-х годов прошлого столетия стандартная процедура лечения инфицированного панкреонекроза предписывала проведение тотальной или частичной резекции. Смертность пациентов при этом была более 50 процентов.
Наиболее успешные результаты давал метод, основанный на открытом хирургическом удалении отмерших тканей и последующий послеоперационный дренаж. Но при таких методах решения проблемы с панкреонекрозом проблема нагноения оставалась, и это приводило к необходимости повторных хирургических вмешательств.
Эти факты послужили стимулом к разработке более совершенных методик лечения. Главной целью которых была цель по прекращению возможных повторных образований нагноения поджелудочной железы. Практика активных хирургических вмешательств улучшает показатель выживаемости пациентов.
Однако стоит отметить, что при современном развитии медицины даже в специализированных отделениях смертность от инфицированного некроза составляет порядка 20 процентов.
В современном медицинском обществе часто ведутся споры относительно методики оперативного лечения некротической полости. Наиболее распространенным методом до сих пор остается метод удаления отмерших тканей пальцем.
В период послеоперационной реабилитации после некрэктомии применяют несколько тактик.
Статья по теме: острый гнойный панкреонекроз поджелудочной железы.
Дренирующий метод с последующей тампонадой
Лечение после операции области вокруг поджелудочной железы вследствие удаления некротических тканей требует дренирования с применением большого количества дренажных трубок.
При подобном методе смертность пациентов существенно меньше, чем при применении метода резекционных вмешательств. Учитывая тот факт, что при эффекте остаточного нагноения необходимо проведение множественных ревизий брюшной полости.
Результаты, полученные от специалистов, которые занимались этой проблематикой, свидетельствовали о том, что смертность при применении вышеописанной методики составляла около 25 процентов.
Но стоит отметить, что у около 50 процентов больных образовывались абсцессы поджелудочной железы, которые сопровождались развитием истинного инфицированного некроза.
С течением времени методика лечения панкреонекроза была частично изменена. Дренирование при панкреонекрозе производилось при помощи большого количества мягких дренажных трубок. Эти дренажи Пенроуза содержат марлю, сделанную из хлопка.
Ею заполняли некрэктомическую полость после окончания операции. Это приводило к уменьшению околодренажной области после удаления марли. В специализированных изданиях, которые описывали эту методику, была отмечена смертность на уровне 6-7 процентов.
Но стоит учитывать тот факт, что это исследование описывало и пациентов со стерильным некрозом на уровне 11 процентов и пациентов с абсцессами на уровне 39 процентов.
И только у 14 процентов пациентов был диагностирован септический синдром и бактериальный посев дал положительные результаты. Такие данные осложнили объективную оценку данного метода.
Малоинвазивный метод
Хирургическая процедура малоинвазивного типа сопровождается менее выраженным воспалительным процессом по сравнению с классической открытой операцией.
Есть определенные данные, которые свидетельствуют о том, что местное нагноение и воспалительные процессы при малоинвазивном методе намного меньше.
Из этого можно сделать вывод о том, что именно малоинвазивный метод при лечении инфекционного панкреонекроза допускает возможность снизить опасность полиорганной недостаточности и осложнений дыхательной системы.
Дренирование кист
Также к инвазивным методам лечения относятся операции, направленные на дренирование кисты поджелудочной железы.
Такое образование, как киста поджелудочной железы является полостным образованием патологического характера. Часто полости кисты заполнены разрушенными тканями и продуктами работы самой поджелудочной железы.
Различают два основных типа происхождения кист: приобретенные и врожденные. Основная причина развития приобретенных кист являются болезни или травмы поджелудочной железы.
Одним из основных методик по лечению кист является дренирующий метод. Он позволяет обеспечить необходимый отток веществ, находящихся в кисте. Этот процесс призван обеспечить регресс и спадение кисты.
Опыт последних лет при лечении панкреонекроза показывает на то, что необходимо применять гибкие методы лечения. Они должны учитывать риски оперативного вмешательства и потребности ликвидации последствий нагноения. Также лечение может содержать сочетание нескольких различных методик при лечении одного пациента.
После перенесенной операции пациент обязан в течение всей последующей жизни придерживаться определенного стиля жизни и периодически проходить обследования на предмет выявления измененийв показателях работы поджелудочной железы.
Источник: https://podzhelud.ru/pankreatit/drenirovanie-pri-pankreonekroze
Использование дренажа после операций на поджелудочной железе
- Вопрос обзора
- Способно ли дренирование снизить частоту осложнений после операции на поджелудочной железе?
- Актуальность
Использование хирургического дренирования считается обязательным после операций на поджелудочной железе. Роль применения дренирования в целях облегчения послеоперационных осложнений при операциях на поджелудочной железе неоднозначна.
Характеристика исследований
Авторы провели поиск всех соответствующих актуальности и стандартам проведения исследований до августа 2016 года.
Мы включили пять рандомизированных контролируемых клинических испытаний (экспериментов, в которых участники были случайным образом поделены на две и более группы, одна из которых подвергалась контролируемому вмешательству, а другая не подвергалась никаким вмешательствам; результаты по группам впоследствии сравнивались). В этих пяти исследованиях приняло участие 958 человек. Три из пяти исследований рандомизировали 711 участников на группы, для участников одной из которых применялось дренирование (358 чел.), а для другой не применялось (353). Одно испытание (170 участников) рассматривало группы, в которых было использовано активное дренирование (отсасывание происходит при низком или высоком давлении; 82 чел.) и пассивное дренирование (без отсасывания; 78 чел.). Одно рандомизированное исследование при участии 114 человек с низким риском образования панкреатических свищей (осложнение, при котором поджелудочная железа разъединяется с кишечником, а затем соединяется обратно, образуя проток для выхода панкреатического сока, содержащего пищеварительные элементы) в группах раннего удаления дренажа (57 чел.) и позднего удаления дренирования (57 чел.).
Основные результаты
Не было получено достаточно доказательств, чтобы определить влияние использования дренирования на показатели смертности (2,2% при использовании дренирования против 3,4% без применения дренажа); на возникновение инфекций в брюшной полости (7,3% против 8,5%); на возникновение раневых инфекций (12,3% против 13,3%); на общие осложнения (64,8% против 62,0%); на продолжительность госпитализации (14,3 дня против 13,8 дней); а также на дополнительные открытые процедуры вследствие послеоперационных осложнений (11,5% против 9,1%). Возникло одно осложнение, связанное с процедурой дренирования (дренажная трубка была сломана), в группе, использующей дренирование (0,6%).
Не было получено достаточно доказательств для определения эффектов при использовании активного и пассивного дренирования на такие факторы, как показатель смертности (1,2% при активном дренировании и 0% при пассивном); инфекции в брюшной полости (0% против 2,6%); раневые инфекции (6,1% против 9,0%); общие осложнения (22,0% против 32,15); дополнительные открытые процедуры вследствие послеоперационных осложнений (1,2% против 7,7%). При использовании активного дренирования сокращается период госпитализации (на 14,1% меньше времени в клинике по сравнению со средней продолжительностью госпитализации).
Сведения о смертности при раннем или позднем удалении дренирования были доступны в одном небольшом исследовании, в обеих группах которого не было ни одного летального исхода.
Частота открытых дополнительных процедур при послеоперационных осложнениях была низкой (0% при раннем удалении дренирования против 1,8% при позднем).
Раннее удаление дренажа ассоциируется с низкой частотой возникновения осложнений (38,5% против 61,4%), более коротким периодом госпитализации (на 21,5% меньше времени, проведенного в клинике) и меньшими затратами на лечение (на 17,0% меньше средней стоимости лечения).
Не ясно, как в целом применение дренирования оказывает влияние на сокращение показателей смертности и послеоперационных осложнений при операциях на поджелудочной железе.
В случае с использованием дренажной трубки, активное дренирование, как правило, чаще ассоциируется с ранней выпиской из клиники чем пассивное после подобных операций, и раннее удаление оказалось полезнее для людей с низким риском образования панкреатических свищей.
Качество доказательств
Все исследования имели высокую степень возможности возникновения клинических ошибок (предположений о возможной переоценке пользы и недооценке вреда). В целом, качество доказательств варьирует от очень низкого до среднего.
Источник: https://www.cochrane.org/ru/CD010583/profilakticheskoe-drenirovanie-bryushnoy-polosti-posle-operaciy-na-podzheludochnoy-zheleze
Какие делают операции на поджелудочной
Поджелудочная железа — орган, одновременно внешней и внутренней секреции, участвует в пищеварении и поддерживает эндокринный баланс организма.
Поэтому заболевания, которым она подвержена, разнообразны по клинической картине и тактике лечения. Проведение операций на поджелудочной железе назначается в крайних случаях, когда другие методы лечения неэффективны.
Это объясняется труднодоступностью органа и особенностями строения.
операция на поджелудочную
Показания к хирургическому вмешательству
Операции на поджелудочной железе проводятся по строгим показаниям, которые определяются индивидуально для каждого пациента:
- панкреатит, переходящий в некроз поджелудочной;
- абсцесс или флегмона органа;
- образование камней, перекрывающих просвет протоков;
- гнойный панкреатит с развитием перитонита;
- массивная травма с неостанавливаемым кровотечением;
- злокачественная опухоль;
- множественные кисты, вызывающие стойкий болевой синдром.
Эти состояния считаются абсолютными показаниями к оперативному вмешательству — плановому или экстренному. Делают ли операции при других заболеваниях на поджелудочной железе, зависит от характеристик патологии, состояния здоровья пациента.
Виды операций
Как будет проведена операция на поджелудочной, определяет хирург с учетом заболевания, его стадии, особенностей организма.
Разновидности хирургических вмешательств:
- некрэктомия — подразумевает удаление мертвых тканей, если некроз захватил не более 30% железы;
- резекция — удаление части органа (головки,тела или хвоста);
- панкреатэктомия — удаление всей железы, проводится только в случае острой необходимости;
- дренирование органа — введение трубки в кисту или абсцесс для удаления содержимого.
Делают операцию на поджелудочной железе, стараясь сохранить максимальное количество функционирующей ткани. Проводится путем лапаротомии — это широкий разрез передней брюшной стенки.
Менее травматичный метод — лапароскопия, когда делают несколько проколов на брюшной стенки, а манипуляции осуществляются под видеоконтролем.
Но этот метод применяется нечасто, так как железа расположена за желудком и доступ к ней ограничен.
В качестве анестезиологического пособия применяется масочный или внутривенный наркоз. Хирурги используют скальпель, радионож или лазерный луч.
При остром панкреатите
Сам по себе панкреатит не является показанием для проведения операции на поджелудочной железе. Это заболевание стараются лечить консервативно, даже при острой форме. Операция при панкреатите необходима в случае развития осложнений:
- нагноение тканей;
- расплавление органа;
- воспаление в брюшной полости, непосредственно зависящее от поражения поджелудочной;
- образование абсцесса.
Наиболее опасным в прогностическом плане является гнойно-некротический панкреатит. Оперативное вмешательство на поджелудочной проводится по типу некрэктомии. Включает оно следующие этапы:
- срединная лапаротомия — рассечение передней брюшной стенки;
- удаление омертвевших тканей;
- промывание полости антисептиками;
- установка дренажей;
- ушивание раны.
операция при остром панкреатите
Дренажи необходимы для оттока воспалительной жидкости, через них полость промывают растворами антибиотиков.
При псевдокистах
Псевдокиста представляет собой полость в ткани органа, заполненную жидкостью. В отличие от истинной кисты поджелудочной железы, она не имеет капсулы. Образуются такие полости на фоне воспалений, сопровождающихся разрушением ткани железы. В данном случае необходимость оперативного вмешательства обусловлена нарушением оттока жидкости, развитием болевого синдрома.
Проводятся следующие операции на поджелудочной:
- выведение псевдокисты в двенадцатиперстную кишку для восстановления оттока;
- дренаж кисты через брюшную стенку;
- вырезание псевдокисты.
Тактика операции зависит от размеров образования, особенностей его расположения.
псевдокиста поджелудочной
Резекция поджелудочной железы
Такой тип лечения заболеваний поджелудочной железы в хирургии встречается реже. Вмешательство на поджелудочной железе осуществляют при поражении ее опухолью, тяжелой травме. Существует два типа резекции:
- удаление головки;
- удаление тела и хвоста одновременно.
Это объясняется особенностями расположения железы, из-за которых операцию проводить сложно.
Если опухоль располагается в головке органа, ее удаляют вместе с частью кишечника. Показано также удаление желчного пузыря и прилежащих лимфоузлов. Такая операция называется панкреатодуоденальной резекцией. Имеется послеоперационная необходимость создать новые пути оттока панкреатического сока, и результат выглядит следующим образом:
- желудок соединяют с тощей кишкой;
- оставшуюся часть поджелудочной — с участком кишечника;
- желчный проток — с кишечником.
Если опухоль или повреждение располагаются в теле органа, проводится дистальная резекция. Хирург убирает тело и хвост железы, а также селезенку. Операция эффективна при доброкачественных опухолях. Злокачественные новообразования быстро поражают кишечник, поэтому дают рецидив в большинстве случаев.
Резекция поджелудочной железы
В случае острой необходимости, если во время операции обнаружилось поражение всего органа, его удаляют полностью.
При хроническом панкреатите
Проводятся с целью улучшения самочувствия человека, не устраняя самого заболевания. Применяют следующие типы операций на поджелудочной железе при хроническом панкреатите:
- дренаж воспаленных протоков;
- удаление кист;
- удаление камней.
Реже осуществляют резекцию или эктомию органа.
Осложнения
Любая операция сопровождается определенным риском развития осложнений. Их вероятность прямо пропорциональна тяжести заболевания, фоновому состоянию организма.
Возможные осложнения:
- нагноительные процессы — абсцесс, флегмона, сепсис;
- кровотечение;
- развитие диабета, непосредственно зависящего от повреждения инсулиновых островков железы;
- недостаточность секреторной функции;
- нарушения пищеварения в виде изжоги, метеоризма, отрыжки.
Очень редко развивается панкреатит после операции, проведенной на поджелудочной в связи с другим заболеванием. Особенно высок риск развития панкреатита или панкреонекроза у беременных женщин. У них органы брюшной полости меняют свое положение из-за сдавления растущей маткой.
Снизить риск развития осложнений помогает правильное ведение послеоперационного периода:
- первые трое суток — полный голод, парентеральное питание;
- назначение антибактериальных препаратов;
- ежедневный осмотр дренажа и повязок;
- уход за послеоперационным швом;
- контроль общеклинических анализов крови.
Выписка осуществляется через 2 недели при условии хорошего самочувствия человека, заживления швов, отсутствия отделяемого из дренажа. Если развился послеоперационный панкреатит, срок госпитализации увеличивается.
Жизнь после резекции или удаления железы
Операция на органе, непосредственно участвующем в пищеварении, оставит последствия в предшествующем образе жизни человека. Поджелудочная железа крайне чувствительная к механическим повреждениям. Поэтому операция на поджелудочной вызывает различные последствия и осложнения, симптомы которых связаны с нарушением пищеварения.
Чтобы чувствовать себя относительно хорошо после операции на поджелудочной, человеку необходимо внести изменения в образ жизни.
Длительность соблюдения ограничений зависит от типа проведенного хирургического вмешательства. Важно соблюдать пищевой режим. Рекомендуется есть небольшими порциями — измеряют их по объему горсти пациента.
Частота приема 5-6 раз в день, строго по времени. Из рациона исключаются следующие продукты:
- жирные сорта мяса и рыбы;
- молоко, сметану, сливки;
- консервированную еду;
- копчености, деликатесы;
- грибы;
- специи.
Исключается употребление алкоголя. Еда должна легко усваиваться, содержать достаточное количество витаминов. Ограничивается употребление углеводов.
Для поддержания секреторной функции органа назначаются ферментные препараты: «Панкреатин», «Мезим». Принимают долго, при удалении железы — беспрерывно. Пациентам с высоким риском развития сахарного диабета показано регулярное наблюдение эндокринолога. При необходимости назначают сахароснижающую терапию.
Сразу после выписки в течение двух недель соблюдается максимальный покой — постельный режим, строгая диета, прием рекомендованных врачом препаратов. Полное восстановление трудоспособности наблюдается через 3-5 месяцев.
Ограничивается тяжелая физическая нагрузка. Пациент находится под наблюдением терапевта и гастроэнтеролога.
Ежегодно делается ультразвуковое исследование брюшной полости, регулярно контролируют общеклинические анализы крови и мочи.
Источник: https://opodjeludochnoy.ru/lechenie_i_profilaktika/kakie-delayut-operatsii-na-podzheludochnoj
После операции на поджелудочной железы
В исходе оперативного лечения большое значение имеет ведение больного после операции на поджелудочной железе.
В первую очередь мероприятия должны быть направлены на борьбу с вторичным шоком. Если после операции на поджелудочной железе кровяное давление остается низким по сравнению с исходным предоперационным уровнем, назначают повторные переливания крови.
К повторным переливаниям крови и жидкостей в послеоперационном периоде следует относиться с известной осторожностью, учитывая опасность перегрузки малого круга кровообращения и последующих застойных явлений в нем, а также возможной функциональной недостаточности печени.
Больным, страдающим желтухой, а также имеющим нарушения функции печени, о чем мы судим по количеству билирубина крови, протромбиновому времени и другим лабораторным данным, показано переливание плазмы, введение глюкозы и инсулина. Переливание крови в послеоперационном периоде применяется не только в ранние сроки, но и в более поздние, по поводу вторичных анемий, общей слабости у перенесших тяжелую операцию больных.
Всем больным после операции на поджелудочной железе назначают введение физиологического раствора по 500 мл 2 раза в сутки. Поведение больного в кровати активное.
Спустя 10—12 часов после операции на поджелудочной железе разрешают поворачиваться на бок и назначают дыхательную гимнастику. Профилактически против легочных осложнений применяют круговые банки.
Для поддержания тонуса сердечно-сосудистой системы больным назначают подкожные инъекции кофеина, кордиамина.
В благоприятном течении послеоперационного периода большое значение имеет борьба с послеоперационными болями. Снятие этих болей облегчает страдания больных, способствует углубленному дыханию и быстрейшему выздоровлению.
Поэтому после операции рекомендуется назначение наркотических средств (морфин, пантопон, промедол).
В первые 3 дня после операции на поджелудочной железе, зависимо от тяжести оперативного вмешательства, состояния нервно-психической сферы больного, наркотики назначаются чаще; в последующем — только на ночь.
После операции нередко как результат перераздражения коры головного мозга бывает расстройство сна. В этих случаях боли отсутствуют, но больные заснуть не могут. Назначение люминала, бромурала, внутривенное введение брома, приемы микстуры Бехтерева дают положительный результат.
Учитывая опасность развития осложнений от инфекции, необходимо широко практиковать внутрибрюшное, когда имеется дренаж, и внутримышечное введение антибиотиков.
Больным, которым произведена резекция поджелудочной железы, необходимо сразу определять сахар в крови и моче. В зависимости от содержания сахара устанавливаются показания к назначению и дозировка инсулина. В последующие дни ведется постоянный контроль за содержанием сахара в крови.
Обычно в ближайшие 5—6 дней при обширных резекциях поджелудочной железы требуется введение 20—30 единиц инсулина в сутки, потом, по мере развития компенсаторных возможностей железы, необходимость в ведении инсулина у большинства больных отпадает. Оставление даже небольшого участка железы вполне обеспечивает нормальный углеводный обмен.
Безусловно, при тотальных удалениях поджелудочной железы необходимость заместительной терапии сохраняется (инсулин, липокаин, панкреатин).
Учитывая, что одним из главных факторов уменьшения внешнесекреторной деятельности железы является голод, кормление больных после резекции железы следует начинать на 5—6-е сутки, поддерживая баланс путем парентерального введения жидкостей, плазмы, переливания крови. В течение первых 48 часов больному ничего не дают через рот.
На 3-и сутки разрешают воду небольшими порциями, всего 150—200 мл в день. Потом разрешается пить до 3 стаканов в сутки. С 5-го дня назначается белково-углеводная диета (манная каша, кисель, творог).
Фруктовые соки, как стимулирующие панкреатическую секрецию, дают не ранее 6—7-го дня, с 10-го дня — бульон, каши, паровые котлеты, яйца.
- Для снижения панкреатической секреции больному в течение первых 6 дней назначают инъекции атропина.
- Больные, страдающие механической желтухой, в послеоперационном периоде продолжают получать витамин К и глюкозу с аскорбиновой кислотой в течение 6—8 дней.
- Одной из особенностей течения послеоперационного периода у больных, перенесших резекцию поджелудочной железы, является длительный парез кишечника.
Между поджелудочной железой и желудочно-кишечным трактом существует богатая нервная связь. Поэтому не случайно после резекции поджелудочной железы моторная функция кишечника восстанавливается значительно позже, чем при обычных брюшно-полостных операциях.
Это зависит, по-видимому, не только от действия на вегетативную нервную систему, но и от нарушения выделения особого вещества, действующего тонизирующе на блуждающие нервы, — ваготонина.
Парез часто сопровождается икотой, иногда продолжительной и мучительной, отрыжкой, срыгиванием, рвотой, метеоризмом, задержкой стула, газов.
Тогда необходимы повторные промывания желудка или введение через нос тонкого зонда для отсасывания желудочного содержимого, новокаиновая паранефральная блокада, внутривенное вливание гипертонического раствора хлористого натрия по 50—60 мл в сочетании с клизмами, инъекции прозерина. В особо упорных случаях может оказать эффект переливание крови (200—250 мл струйно).
В связи с тем, что после радикальных операций на поджелудочной железе брюшную полость дренируют, требуется тщательный уход за дренажем.
Его ежедневно необходимо, не подтягивая, смещать, окружность обрабатывать спирт-йодом. При таком ведении нагноение вокруг дренажа бывает редко.
При отсутствии осложнений в брюшной полости (недостаточность швов, панкреатический свищ) дренаж удаляют на 8-й день после операции на поджелудочной железе.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/info/info-hirurgia/posle-operacii-na-podzheludochnoj-zhelezy.html
Дренирование кист поджелудочной железы. Дренаж после операции на поджелудочной железе (хирургия при панкреатите)
При выраженной симптоматике панкреатической дисфункции:
- тошноте и рвоте;
- болях в эпигастрии;
- частых кровотечениях из верхних отделов ЖКТ.
При осложнениях, вызванных ростом кисты:
- сдавление крупных сосудов;
- стеноз 12-перстной кишки или желудка;
- инфицированная псевдокиста;
- кровотечение в кисту;
- панкреато-плевральный свищ.
При бессимптомных кистах больших размеров:
- размер кисты более 5 см, рост кисты отсутствует последние 6 недель;
- размер кисты более 4 см у пациентов с панкреатитом алкогольной этиологии при экстрапанкреатическом расположении кисты;
- подозрение на озлокачествление (малигнизацию) кисты;
- сдавление крупных сосудов кистой.
Противопоказания
Дренирование не выполняется при наличии кистозных опухолей поджелудочной железы и при наличии секвестра больших размеров в кистозной полости.
Подготовка
Подготовительный этап заключается во всестороннем обследовании пациента. Он сдает биохимический анализ крови, анализ крови на ВИЧ и гепатит, коагулограмму. Инструментальное обследование включает УЗИ, при необходимости – ЭРХПГ, компьютерную или магнитно-резонансную томографию. За 6-8 часов до процедуры не рекомендуется есть.
Техника дренирования
На первом этапе с помощью ультразвукового исследования определяется безопасная траектория дренирования – место проведения дренажа через мягкие ткани.
На следующем этапе выполняется непосредственно прокол тканей и пункция кисты с установкой мягкого катетера, по которому будет оттекать содержимое кисты. Для того чтобы не произошла дислокация катетера, его вводят в кисту на 2,5-3 сантиметра.
Через катетер производят аспирацию содержимого, которое отправляют на анализ. Для обеспечения безопасности процедура осуществляется под ультразвуковым контролем.
Дренаж может быть проведен несколькими методами:
- Внеорганный метод, когда выполняется прокол кожи и дренаж проводится снаружи тела через мягкие ткани – через желудочно-селезеночную, желудочно-ободочную связки, малый сальник или транслюмбально (через поясничную область).
Этот метод используют при кистах, которые не имеют никакого сообщения с панкреатическими протоками.
- Трансгастральная цистогастростомия – накладывается анастомоз (сообщение) между полостью желудка и полостью кисты.
Дренирование осуществляется с помощью эндоскопа (гастроскопа) проводимого через пищевод. Процедура выполняется с помощью специального троакара, которым прокалывают стенку желудка и кисты. В дальнейшем содержимое кисты оттекает в желудок.
- Лапароскопическое внутреннее дренирование – методика операции заключается в наложении цистогастростомы в ходе лапароскопического вмешательства на брюшной полости.
Осложнения
В ходе дренирования возможны следующие осложнения:
- непреднамеренное повреждение внутренних органов – желудка, кишечника, поджелудочной железы;
- кровотечение;
- гнойно-септические осложнения;
- дислокация дренажа.
симптомы кисты поджелудочной железы
Клинические проявления болезни и лечебная тактика зависят напрямую от величины, выраженности болевого синдрома и месторасположения. Маленькие кисты обычно не причиняют больным беспокойства.
Крупные кистозные образования могут сдавливать головку и хвост поджелудочной, окружающую ткань, что приводит к нарушению функции органа и сужению протоков.
Такое состояние может влиять на работу соседних органов и иметь выраженную симптоматику. Самые сильные проявления могут быть в период формирования псевдокисты.
У больных наблюдаются:
- Визуальное проявление опухолевого образования в области верхней части живота;
- Боли различные по степени выраженности и локализации, которые могут отдавать в спину или подреберье;
- Темный цвет мочи и осветление кала;
- Зуд тела и пожелтение кожных покровов;
- Сильное снижение аппетита, а также в некоторых случаях и рвота.
Кроме этого могут проявляться симптомы панкреатической недостаточности. Это могут быть понос и вздутие живота, нарушение переваривания пищи.
Если киста давняя это еще не значит, что она безобидна. Клиническая картина со временем может нарастать и дать серьезные осложнения.
Это могут быть:
- Разрыв новообразования;
- Формирование абсцесса;
- Кровотечения на фоне повреждения сосудистых сплетений;
- Образование свищей.
Такое происходит обычно на последних стадиях развития кистозного образования или при панкреонекрозе.
Киста на поджелудочной железе: прогноз и лечение
Если у пациента только небольшие единичные кисты, то тогда попросту проводится наблюдение. Учитывается их количество, рост и возможное влияние на другие органы.
В оперативном вмешательстве нуждаются пациенты с:
- Опухолевыми кистами;
- Нагноениями;
- Кистами, у которых диаметр превышает 5 см;
- Осложнениями после операций.
Также нужно оперировать небольшие кисты, которые имеют стремительный рост.
Наиболее эффективным способом является энуклеация (полно удаление кисты). После такого вмешательства излечение происходит в 90% случаев. Но такая операция, к сожалению, возможна не всегда из-за сращения кисты. Когда необходима резекция поджелудочной железы, то проводится операция Фрея.
Если киста имела паразитарное происхождение, то кроме хирургического вмешательства назначают противогельминтный курс.
Важным условием, предупреждающим обострение болезни, является соблюдение диеты. Вся пища должны быть измельченная, чтобы не давать дополнительную нагрузку на поджелудочную железу.
Также необходимо исключить:
- Крепкие бульоны;
- Алкогольные напитки;
- Острые и жирные блюда;
- Бобовые культуры.
Особенно негативно на функции поджелудочной железы сказываются груши, поздние сорта яблок и продукты из семейства крестоцветных (капуста, редис и редька). В них содержится древовидная клетчатка, которая плохо переваривается.
Кистозное образование поджелудочной железы: классификация и диагностика
Существует несколько разновидностей кист. Они могут иметь различное происхождение. Изначально различают псевдокисты (ложные) и истинные.
Виды истинных (имеющих стенку, выстланную эпителием) кист:
- Застойные, которые образуются на фоне расширения панкреатических протоков из-за непроходимости;
- Опухолевые, составляют половину всех образований. Представляют собой кистозные муцинозные опухоли;
- Паразитарные, образующиеся в результате инфицирования аскаридой и эхинококками.
- Псевдокисты же являются следствием воспалительного процесса в поджелудочной железе.
Диагностика заболевания производится врачом-гастроэнтерологом. Он делает осмотр и собирает полный анамнез. Проведение лабораторных исследований может не указывать на специфические изменения в организме. В некоторых случаях возможно повышение СОЭ и уровня билирубина.
Наиболее высокоинформативными являются инструментальные методы диагностики – КТ, УЗИ и МРТ поджелудочной железы.
В качестве вспомогательной методики используют сцинтиграфию. Благодаря ей можно определить кисту как «холодную зону» на фоне поджелудочной железы.
- https://medoblako.ru/uslugi/drenirovanie-kist-podzheludochnoy-zhelezy/
- http://2vracha.ru/zhkt-i-moche-polovaya-sistema/kista-podzheludochnoj-zhelezy-simptomy-i-lechenie
Источник: https://GolovaNeBoli.ru/diabet/drenirovanie-kisty-podzheludochnoj-zhelezy.html

 Дренаж поджелудочной железы – один из распространенных методов лечения. Это комплекс из силиконовых трубок. С их помощью осуществляется вывод жидкости из пораженной области после операции. Как правило, жидкость выделяется из-за воспаления и называется экссудат. В случае некроза дренаж необходим для выведения гноя. Чаще всего применяют при сильных болях, риске малигнизации, если другие методы неэффективны.
Дренаж поджелудочной железы – один из распространенных методов лечения. Это комплекс из силиконовых трубок. С их помощью осуществляется вывод жидкости из пораженной области после операции. Как правило, жидкость выделяется из-за воспаления и называется экссудат. В случае некроза дренаж необходим для выведения гноя. Чаще всего применяют при сильных болях, риске малигнизации, если другие методы неэффективны. Удаление камней поджелудочной железы – явление редкое
Удаление камней поджелудочной железы – явление редкое  После операции на поджелудочной важно контролировать уровень сахара в крови
После операции на поджелудочной важно контролировать уровень сахара в крови 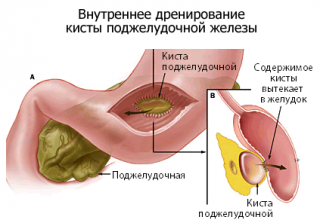 Альтернативные названия: дренирующая операция на поджелудочной железе.
Альтернативные названия: дренирующая операция на поджелудочной железе.